Le cancer de la peau est le type de cancer le plus fréquent aux États-Unis, et le carcinome en est une forme. Chaque année, plus de 3,3 millions de personnes sont traitées pour plus de 5,4 millions de cas de cancer de la peau non mélanome.
Parmi les différentes formes de cancer de la peau, le carcinome basocellulaire est le plus commun. Environ 2,8 millions de personnes sont traitées annuellement pour ce type, tandis que plus de 700 000 cas de carcinome épidermoïde sont également signalés. En fait, chaque année, il y a plus de diagnostics de cancers de la peau aux États-Unis que pour tous les autres types de cancer réunis.
Cet article vous fournira des informations claires et compréhensibles sur le carcinome et sa gestion. Vous trouverez également des mises à jour sur les récents développements dans ce domaine à la fin de certaines sections.
Voici quelques faits rapides concernant le carcinome :
- Un Américain sur cinq développera un cancer de la peau au cours de sa vie.
- Les deux types principaux de carcinome sont le carcinome basocellulaire (BCC) et le carcinome épidermoïde (SCC).
- Tous deux sont beaucoup plus fréquents que le mélanome et sont classés comme cancers de la peau non-mélanome.
- Le carcinome épidermoïde est moins courant que le carcinome basocellulaire, mais il présente un risque plus élevé de propagation (métastases).
- L’incidence du SCC a augmenté de 200 % au cours des trois dernières décennies aux États-Unis.
- Le carcinome peut également affecter le tissu de surface (épithélium) d’autres organes.
- Le diagnostic est établi suite à l’apparition de signes et symptômes, suivi d’un examen et d’une biopsie par un clinicien.
- Les traitements comprennent l’ablation chirurgicale, la pharmacothérapie, ainsi que des traitements locaux et radiothérapies.
- Les principales mesures préventives consistent à réduire l’exposition aux rayons ultraviolets, à éviter le soleil, et à utiliser des vêtements de protection ainsi qu’un écran solaire efficace.
- Des facteurs de risque sont inévitables, tels que des syndromes rares ou des conditions médicales entraînant une immunosuppression.
- L’auto-examen régulier de la peau est essentiel pour une détection précoce, permettant ainsi un accès rapide à un traitement efficace.
Qu’est-ce qu’un carcinome ?
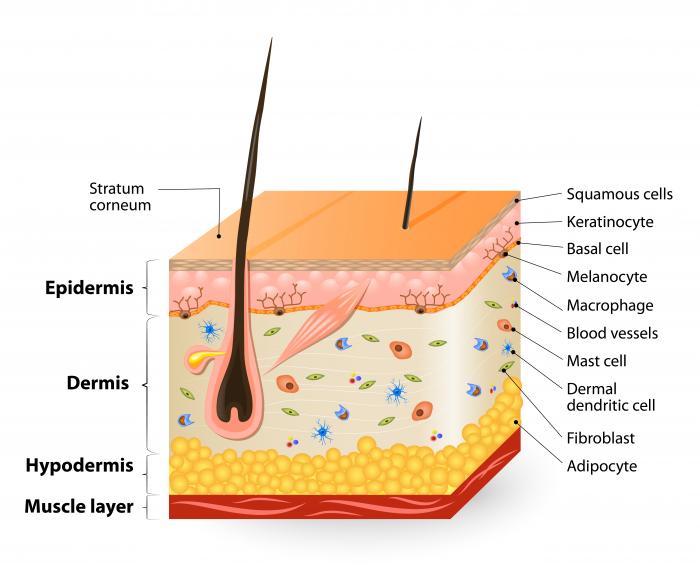
Le carcinome regroupe les types de cancer de la peau les plus fréquents :
- Mélanome
- Carcinome basocellulaire
- Carcinome épidermoïde.
Les carcinomes sont souvent désignés comme des cancers cutanés autres que le mélanome. Un carcinome peut également affecter d’autres organes, car il s’agit d’une tumeur cancéreuse du tissu épithélial, qui forme la surface de la peau et des autres organes tels que les voies digestives et les vaisseaux sanguins.
Chaque année, plus de 3 millions de personnes aux États-Unis reçoivent un diagnostic de cancer de la peau à cellules basales ou à cellules squameuses, tandis qu’environ 74 000 cas de mélanome sont recensés, entraînant près de 10 000 décès.
Le cancer de la peau basocellulaire constitue environ les trois quarts de tous les cancers cutanés et est bien plus fréquent que le carcinome épidermoïde. Une forme rare de cancer cutané, le carcinome à cellules de Merkel, existe également.
La plupart des cas de carcinome se produisent après l’âge de 50 ans, avec environ 40 à 50 % des Américains de plus de 65 ans atteints au moins une fois de BCC ou de SCC.
Qu’est-ce que le carcinome basocellulaire ?
Le carcinome basocellulaire se développe à partir des cellules basales, situées au bas de l’épiderme, sous les cellules squameuses. Ces cellules rondes forment la couche de base de l’épiderme qui est en contact avec le derme.
Les médecins soupçonnant un carcinome basocellulaire, qui est peu susceptible de se propager, orienteront le patient pour une évaluation plus approfondie. En revanche, si le carcinome épidermoïde est suspecté, une référence plus urgente sera faite.
Qu’est-ce que le carcinome épidermoïde ?
Le carcinome épidermoïde affecte principalement les cellules squameuses, qui constituent la majeure partie de l’épiderme. Les médecins qui identifient un carcinome épidermoïde proposeront une référence plus urgente, car cette forme présente un risque accru de propagation.
Causes du carcinome
L’exposition aux rayons ultraviolets (UV) provenant du soleil est le principal facteur de risque du carcinome et d’autres cancers de la peau. Certaines personnes sont plus sensibles aux effets des rayons UV, y compris ceux provenant de lits de bronzage et de lamps UV dans les salons de manucure.
Les rayons UV peuvent provoquer des cancers de la peau en endommageant l’ADN des cellules cutanées, entraînant des mutations lors de la division cellulaire.
La kératose actinique, un changement précancéreux dans les cellules cutanées, est un facteur de risque pour le carcinome épidermoïde, touchant plus de 58 millions d’Américains. Sans traitement, cette affection peut évoluer en cancer cutané.
Le carcinome basocellulaire peut également survenir chez les personnes ayant été exposées aux rayons X durant leur enfance, bien que cela soit moins fréquent que l’exposition aux UV.
Les symptômes du carcinome
Les carcinomes basocellulaire et épidermoïde sont des tumeurs cutanées présentant des caractéristiques similaires, mais leur apparence peut varier considérablement, rendant essentiel un examen attentif.
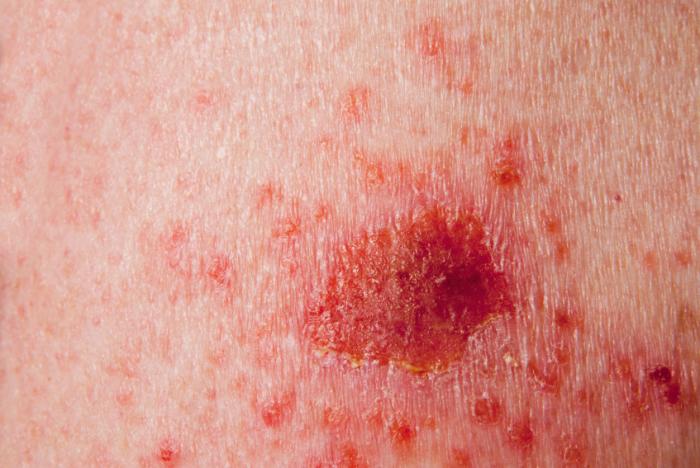
Les carcinomes peuvent prendre la forme de zones plates sur la peau, souvent difficiles à distinguer de la peau normale. Dès lors, toute lésion persistant sans guérison mérite une attention particulière.
Les symptômes peuvent ne pas être visibles au début, et une tumeur peut passer inaperçue jusqu’à ce qu’elle atteigne une taille significative. À ce stade, il est possible qu’elle démange, saigne ou soit douloureuse.
Le carcinome basocellulaire débute généralement par une papule brillante, une petite masse rouge ou rose qui s’élargit lentement. Après quelques mois ou années, une bordure brillante, perlée ou cireuse peut apparaître, ainsi qu’un ulcère central avec des vaisseaux sanguins visibles.
Les carcinomes basocellulaires peuvent aussi se manifester sous forme de zones de couleur bleue, brune ou noire, ou encore de zones pâles ou jaunes ressemblant à des cicatrices. Étant donné cette variabilité, un diagnostic précis par un médecin est crucial.
Les carcinomes épidermoïdes, quant à eux, apparaissent souvent comme des plaques persistantes, épaisses, rugueuses et squameuses, ou comme des masses roses fermes avec une surface plate et croûteuse. Ces lésions peuvent saigner si elles sont frottées ou éraflées.
Les changements dans les excroissances cutanées préexistantes ou l’apparition de nouvelles lésions doivent être évalués par un professionnel de santé. Un auto-examen régulier de la peau est un outil important pour détecter les signes précoces de cancer cutané.
Développements récents sur le carcinome
La FDA a récemment approuvé une nouvelle pilule quotidienne pour le traitement du carcinome basocellulaire localement avancé, connue sous le nom de sonidegib (marque Odomzo), disponible depuis juillet 2015.
De plus, une étude menée en 2012 sur plus de 110 000 personnes a établi un lien entre une consommation accrue de caféine et une réduction du risque de développer un carcinome basocellulaire.
En revanche, une méta-analyse publiée en juin 2012 a suggéré que le tabagisme pourrait augmenter le risque de carcinome épidermoïde.
Tests et diagnostic
Le diagnostic de toute forme de cancer de la peau commence par la présentation des signes et symptômes à un médecin qui effectuera :
- Un interrogatoire sur l’historique médical, y compris l’apparition et le développement de la lésion cutanée, ainsi que des antécédents de conditions associées, comme les coups de soleil.
- Un examen de la lésion cutanée, notant sa taille, sa forme, sa texture et d’autres caractéristiques physiques. Une photo peut être prise pour une référence ultérieure.
Les cas suspects de carcinome épidermoïde sont référés rapidement pour des investigations et traitements spécialisés, tandis que les carcinomes basocellulaires sont souvent examinés moins urgemment.
Tous les cas présumés de cancer de la peau doivent être biopsiés. La biopsie cutanée prend plusieurs formes :
- La biopsie de rasage — où les couches supérieures des cellules sont rasées avec une lame chirurgicale.
- La biopsie par punch — qui prélève un cercle de peau sous le derme.
- La biopsie incisionnelle — qui retire une partie de la croissance à l’aide d’un scalpel.
- La biopsie excisionnelle — où l’intégralité de la lésion et des tissus environnants sont enlevés.
L’échantillon est ensuite envoyé à un laboratoire pathologique pour un examen histologique. Si un cancer est diagnostiqué, le médecin évaluera l’étendue de la maladie, y compris la taille et la profondeur de la lésion.
Pour le carcinome basocellulaire, d’autres investigations ne sont généralement pas nécessaires, tandis que des tests d’imagerie peuvent être requis pour les carcinomes épidermoïdes.
Traitements pour le carcinome
Les traitements pour le carcinome basocellulaire et le carcinome épidermoïde sont similaires, bien qu’une attention particulière soit portée à la surveillance des signes de métastases pour ce dernier.
Le choix des traitements dépend de plusieurs facteurs, y compris la taille, le type, le stade et l’emplacement du carcinome, ainsi que les préférences du patient. Les options incluent :
- Curettage et electrodesiccation — une procédure courante pour retirer la lésion.
- L’exérèse chirurgicale — qui enlève la lésion, parfois par une chirurgie de Mohs.
- Cryochirurgie — pour les petites tumeurs, utilisant l’azote liquide pour congeler et détruire les cellules cancéreuses.
- Chimiothérapie topique — médicaments appliqués sur la peau pour cibler les cellules cancéreuses.
- Thérapie photodynamique — un traitement pour le carcinome basocellulaire utilisant une crème sensible à la lumière.
- Radiothérapie — principalement pour les grosses tumeurs ou celles difficiles à enlever chirurgicalement.
Le curettage et l’électrodesiccation sont des procédures fréquentes pour traiter les petites lésions de cancer de la peau. Une curette est utilisée pour gratter le carcinome, et le site est ensuite brûlé pour éliminer les cellules cancéreuses. Cette méthode peut laisser une petite cicatrice.
L’exérèse chirurgicale est utilisée pour les lésions plus importantes qui ne peuvent être traitées par curetage. La tumeur et une partie de la peau environnante sont retirées, et la plaie est ensuite réparée avec des points de suture.
La chirurgie de Mohs est une technique contrôlée au microscope où la tumeur est enlevée par couches successives, garantissant un minimum de perte de tissu sain.
Le traitement cryochirurgical implique l’application d’azote liquide sur les carcinomes basocellulaires. Cela entraîne la formation de cloques et de croûtes qui tombent après quelques semaines.
Les traitements topiques incluent la crème d’imiquimod, qui incite le système immunitaire à attaquer la tumeur. Le 5-fluorouracil est un autre médicament topique utilisé pour traiter les carcinomes.
La thérapie photodynamique, impliquant des crèmes sensibles à la lumière suivies d’une exposition à une lumière spécifique, peut également être une option pour le carcinome basocellulaire.
La radiothérapie est réservée aux cas de carcinome inopérables ou couvrant de grandes surfaces.
Prévention du carcinome
Il n’existe pas de dépistage systématique pour les carcinomes. Les patients peuvent s’auto-examiner ou demander à leur médecin de les examiner. L’exposition aux rayons ultraviolets est le principal facteur de risque, et il est donc crucial d’adopter des mesures de protection.
Les trois aspects principaux de la prévention incluent :
- Éviter l’exposition au soleil excessive.
- Porter des vêtements de protection.
- Utiliser un écran solaire.
Éviter le soleil est essentiel pour réduire le risque de carcinome. Cela inclut de ne pas s’exposer lorsque les rayons sont les plus forts, généralement entre 10h et 16h.
Les vêtements peuvent également réduire le risque. Il est conseillé de porter des chapeaux, des manches longues et des lunettes de soleil pour protéger la peau.
Choisissez un écran solaire à large spectre avec un facteur de protection solaire d’au moins 30, et appliquez-le généreusement toutes les deux heures.
Les enfants et les jeunes sont particulièrement vulnérables à l’exposition au soleil, et il est crucial de minimiser leur exposition aux rayons UV.
Certaines conditions augmentent le risque de carcinome, comme des antécédents familiaux de cancer de la peau ou des maladies héréditaires. Il est donc impératif de rester vigilant et de consulter un médecin en cas de doute.
L’auto-examen pour dépister un carcinome
La clé du dépistage du carcinome consiste à rechercher des changements cutanés persistants. L’auto-examen comprend :
- Observer attentivement les zones exposées au soleil.
- Demander à un proche de vérifier les zones difficiles d’accès.
- Connaître sa peau pour identifier rapidement des changements.
- Rechercher des modifications dans la taille, la forme, la couleur ou la texture des lésions.
- Effectuer des examens dans un bon éclairage.
- Consulter un médecin pour toute lésion qui ne guérit pas.
- Examiner systématiquement tout le corps, y compris les zones privées.
Un diagnostic précoce améliore considérablement les chances de succès du traitement et réduit le risque de défigurement.








