La gangrène survient lorsque le manque de sang riche en oxygène entraîne la mort des tissus dans certaines zones du corps, souvent les mains ou les pieds. Cette affection sérieuse peut entraîner des conséquences graves, allant de l’amputation à des issues fatales. Un traitement rapide est essentiel pour stopper la progression de la nécrose tissulaire.
Le diabète est un facteur de risque majeur associé à la gangrène. En effet, la neuropathie diabétique, qui entraîne une perte de sensation, peut amener une personne à ignorer une blessure. Parallèlement, le diabète affecte les petits vaisseaux sanguins, rendant leur capacité à irriguer les extrémités insuffisante. D’autres facteurs de risque incluent le tabagisme et des conditions comme la maladie de Raynaud.
Faits rapides sur la gangrène
Voici quelques points clés sur la gangrène, avec plus de détails disponibles dans le corps de cet article.
- La gangrène se produit en raison d’un manque de sang, et donc d’oxygène, entraînant la mort des tissus.
- Elle affecte généralement les extrémités, mais peut également toucher les tissus internes.
- Des complications chirurgicales peuvent mener à une gangrène interne, souvent accompagnée de signes de choc toxique.
- Un traitement urgent est crucial pour prévenir des maladies graves et la mort, incluant l’élimination des tissus nécrosés et, parfois, l’amputation.
Qu’est-ce que la gangrène?
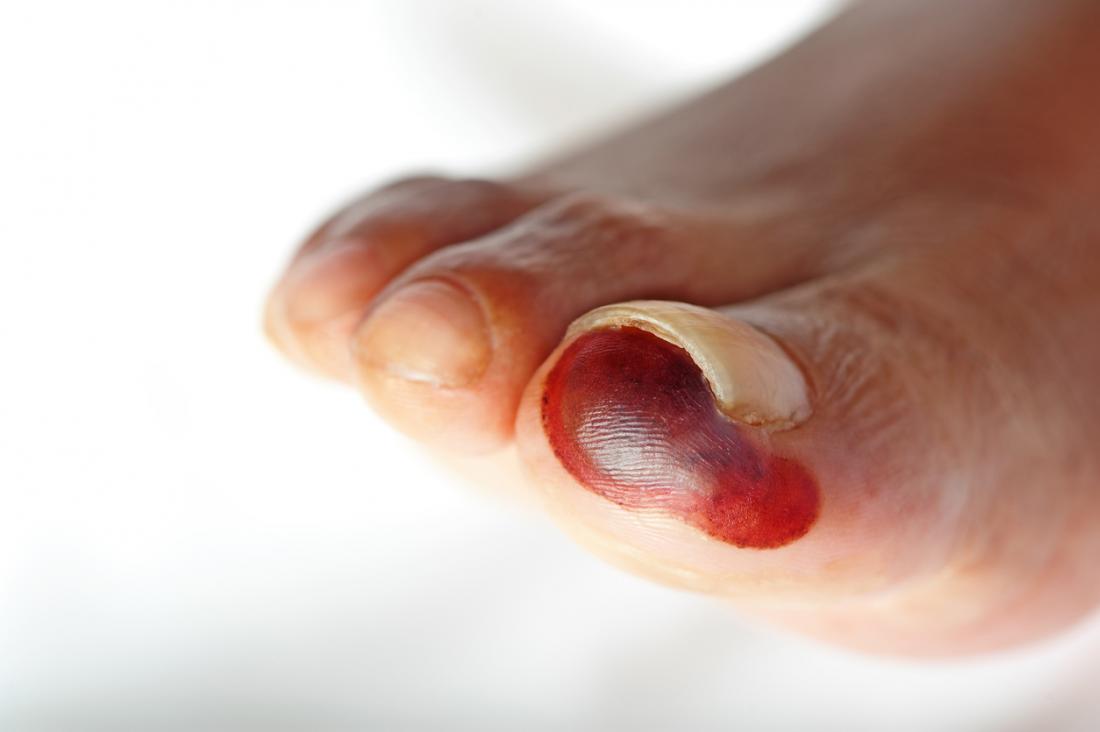
Les deux formes principales de la gangrène sont la gangrène sèche et humide. Il existe également des types moins fréquents, tels que la gangrène de Fournier et la gangrène interne.
Gangrène sèche
La gangrène sèche, parfois désignée sous le terme de momification, se développe plus lentement que la gangrène humide. Elle est généralement liée à des maladies chroniques, y compris le diabète. La peau devient sèche, ridée et prend souvent une couleur sombre, allant du brun au bleu violacé, et peut être froide au toucher. Les maladies vasculaires, comme l’athérosclérose, sont souvent à l’origine de cette forme.
Gangrène humide
La gangrène humide se manifeste par un gonflement de la peau, des cloques qui peuvent éclater, et la présence de pus. Ce type est généralement associé à une infection du tissu nécrosé et peut survenir suite à des brûlures graves ou des gelures. Chez les diabétiques, une blessure non détectée à cause d’une neuropathie peut facilement évoluer vers une gangrène humide. Il est crucial d’agir rapidement, car cette forme peut se propager rapidement et présenter un risque vital.
La gangrène gazeuse, également connue sous le nom de myonécrose clostridiale, est une forme particulièrement virulente de gangrène humide, souvent liée à des plaies mal nettoyées, ou survenant après une intervention chirurgicale où l’irrigation sanguine a été compromise. Les formes sèches peuvent évoluer en formes humides si elles sont infectées.
Causes

Toutes les formes de gangrène résultent d’une perte de circulation sanguine dans une zone donnée, privant ainsi le tissu d’oxygène et de nutriments, ce qui entraîne la mort des cellules.
Les causes de la gangrène sèche peuvent inclure :
- Problèmes vasculaires : souvent dus à une mauvaise santé des artères et des veines des jambes et des orteils, généralement causée par des conditions comme le diabète, la maladie artérielle périphérique et l’hypertension.
- Brûlures sévères et gelures : la chaleur extrême, les agents chimiques ou le froid intense peuvent provoquer une gangrène sèche, avec un risque de gangrène humide ultérieur.
- Maladie de Raynaud : elle entraîne une circulation altérée aux extrémités, en particulier par temps froid, et est impliquée dans certains cas de gangrène.
- Diabète : des niveaux de sucre sanguin mal régulés peuvent endommager les vaisseaux sanguins et les nerfs, réduisant ainsi l’apport d’oxygène aux extrémités.
Les formes humides peuvent survenir à partir de :
- Blessures : des plaies profondes, écrasantes ou pénétrantes, souvent en milieu militaire ou industriel, créent un terrain propice à l’infection bactérienne.
- Gangrène sèche : si une zone déjà nécrosée est infectée par des bactéries.
- Embolie : un blocage soudain d’une artère peut provoquer une gangrène sèche tout en augmentant le risque d’infection, menant à une gangrène humide.
- Insuffisance immunitaire : un système immunitaire affaibli, par exemple par le VIH ou d’autres conditions, peut rapidement transformer des infections mineures en gangrène.
Les facteurs de risque comprennent :
- Le tabagisme.
- L’obésité, le diabète, l’hypertension et d’autres maladies vasculaires.
- Une consommation excessive d’alcool, pouvant entraîner des lésions nerveuses.
- Une fonction immunitaire altérée, par exemple due au VIH ou à des traitements comme la chimiothérapie.
- L’utilisation de drogues par voie intraveineuse.
Dans de rares cas, la gangrène peut également être liée à l’utilisation d’anticoagulants tels que la warfarine.
Symptômes
Les principales caractéristiques de la gangrène, qu’elle soit sèche ou humide, incluent :
- Perte de couleur dans la zone touchée : celle-ci peut se décolorer, s’assécher et devenir noire dans le cas de la gangrène sèche, ou devenir enflée et nauséabonde dans le cas de la gangrène humide. La gangrène gazeuse se distingue par un pus brunâtre particulièrement malodorant.
- Apparence brillante de la peau avec des délimitations nettes entre la peau affectée et la peau saine.
- Douleur initiale suivie d’une perte de sensation et d’une incapacité à bouger la partie touchée.
La zone touchée sera froide au toucher, avec une perte de pouls dans les artères.
Gangrène interne
La gangrène des organes internes présente des différences, mais implique également la mort des tissus. Il peut ne pas y avoir de signes externes, mais des symptômes liés à un choc septique ou d’autres complications peuvent survenir :
- Fièvre et frissons.
- Confusion.
- Nausées, vomissements et diarrhée.
- Pression artérielle basse, entraînant des vertiges et des évanouissements.
- Essoufflement et augmentation de la fréquence cardiaque.
Gangrène gazeuse
La gangrène gazeuse peut entraîner l’ensemble de ces symptômes, avec une progression rapide de l’infection. La peau infectée peut montrer des changements visibles en quelques minutes.
Dans ce cas, la peau peut :
- Être très douloureusement enflée.
- Être pâle au départ, puis devenir rouge ou bronze avant de devenir finalement noir-vert.
- Présenter des ampoules remplies de liquide brun-rouge.
- Produire un liquide brun-rouge ou sanglant nauséabond lors du drainage du tissu affecté.
- Créer une sensation de craquement lors de l’examen, en raison du mouvement des gaz sous la peau.
Ceci est connu sous le nom d’emphysème sous-cutané. Le gaz produit par les bactéries est très toxique et provoque une nécrose rapide.
La gangrène gazeuse est une urgence médicale qui nécessite une intervention immédiate.
Diagnostic
Un médecin effectuera un examen physique et prendra en compte les antécédents médicaux pour évaluer les symptômes et l’exposition à une infection potentielle. Des signes de choc seront également recherchés.
Si la gangrène est suspectée, des tests diagnostiques supplémentaires seront nécessaires pour déterminer le type et l’étendue de la nécrose, et pour confirmer ou exclure la gangrène gazeuse.
Les examens peuvent inclure :
- Des radiographies pour détecter des bulles de gaz dans le tissu musculaire.
- IRM et tomodensitométrie pour évaluer l’étendue des lésions musculaires.
Des analyses de sang, de tissus et de tout écoulement peuvent également être effectuées pour identifier d’éventuelles infections bactériennes. Une intervention chirurgicale peut être nécessaire pour explorer l’étendue de la nécrose et prélever des échantillons de tissu. L’ablation chirurgicale des tissus morts peut également faire partie du traitement.
Traitement
Le traitement varie en fonction du type, de l’emplacement et de l’étendue des tissus affectés. Toute personne présentant des symptômes de gangrène doit recevoir des soins médicaux d’urgence pour réduire le risque de complications graves et de décès.
La gangrène gazeuse, en particulier, est mortelle sans traitement approprié.
Les mesures d’urgence peuvent inclure :
- Antibiotiques administrés par voie intraveineuse.
- Ablation chirurgicale du tissu nécrosé, pouvant inclure l’amputation d’un membre pour freiner la propagation de l’infection.
Des procédures reconstructives peuvent être envisagées, notamment des greffes de peau et d’autres techniques.
Oxygénothérapie hyperbare

L’oxygénothérapie hyperbare (OHB) a montré des résultats prometteurs en complément des traitements chirurgicaux et antibiotiques. Ce traitement se déroule dans une chambre hyperbare où l’inhalation d’oxygène pur à une pression élevée favorise la formation de nouveaux vaisseaux sanguins et augmente la dissolution de l’oxygène dans le plasma.
Le fonctionnement précis de l’OHB demeure partiellement compris. La thérapie implique l’inhalation d’oxygène pur à 2,5 fois la pression normale de l’air pendant 30 à 120 minutes, nécessitant parfois 20 sessions ou plus.
Les effets secondaires peuvent inclure des douleurs liées à la pression dans les oreilles ou le nez et une myopie temporaire. Une supervision par des professionnels qualifiés est indispensable pour prévenir les maladies de décompression et les convulsions dues à la toxicité de l’oxygène.
La prévention
Les mesures préventives pour les personnes à risque de gangrène incluent :
- Inspecter quotidiennement les pieds pour détecter des coupures, des plaies, des rougeurs ou des gonflements.
- Effectuer un bilan médical annuel pour la santé des pieds.
- Éviter les préparations chimiques pour les cors, les callosités et les ongles incarnés.
- Prévenir l’infection en nettoyant les plaies avec du savon doux et de l’eau chaude, en veillant à bien assécher l’espace entre les orteils.
- Être vigilant aux signes de gelures lors d’expositions prolongées au froid.
- Éviter de marcher pieds nus ou de porter des chaussures sans chaussettes.
- Veiller à ce que les chaussures soient bien ajustées pour éviter les frottements.
- Consulter un médecin rapidement si la peau devient pâle, dure, froide et engourdie ou si des changements de couleur apparaissent.
- Surveiller les blessures pour détecter d’éventuelles complications dues à des lésions nerveuses, en particulier chez les diabétiques.
- Contrôler son poids pour prévenir le diabète et améliorer la cicatrisation des plaies.
- Arrêter de fumer.
Pour les personnes à risque, des consultations régulières avec un podiatre peuvent contribuer à réduire le risque de développer une gangrène.








