La pancolite est une forme de colite ulcéreuse qui touche l’ensemble du gros intestin, ou côlon. Il s’agit d’un type de maladie intestinale inflammatoire, qui peut avoir un impact significatif sur la qualité de vie des personnes qui en souffrent.
Connu également sous le nom de colite ulcéreuse, la pancolite est parfois désignée comme colite totale ou colite universelle. C’est une maladie chronique, ce qui signifie qu’elle évolue sur une longue période, et il n’existe actuellement aucun remède définitif.
Faits rapides sur la pancolite:
- La sévérité des symptômes varie considérablement d’une personne à l’autre et peut affecter le système digestif de manière significative.
- La cause exacte de la pancolite demeure inconnue.
- Certaines personnes peuvent vivre longtemps avec peu ou pas de symptômes, tandis que d’autres souffrent de symptômes plus graves.
- Pour certaines, cette condition a un impact majeur sur leur quotidien.
Aperçu de la colite ulcéreuse
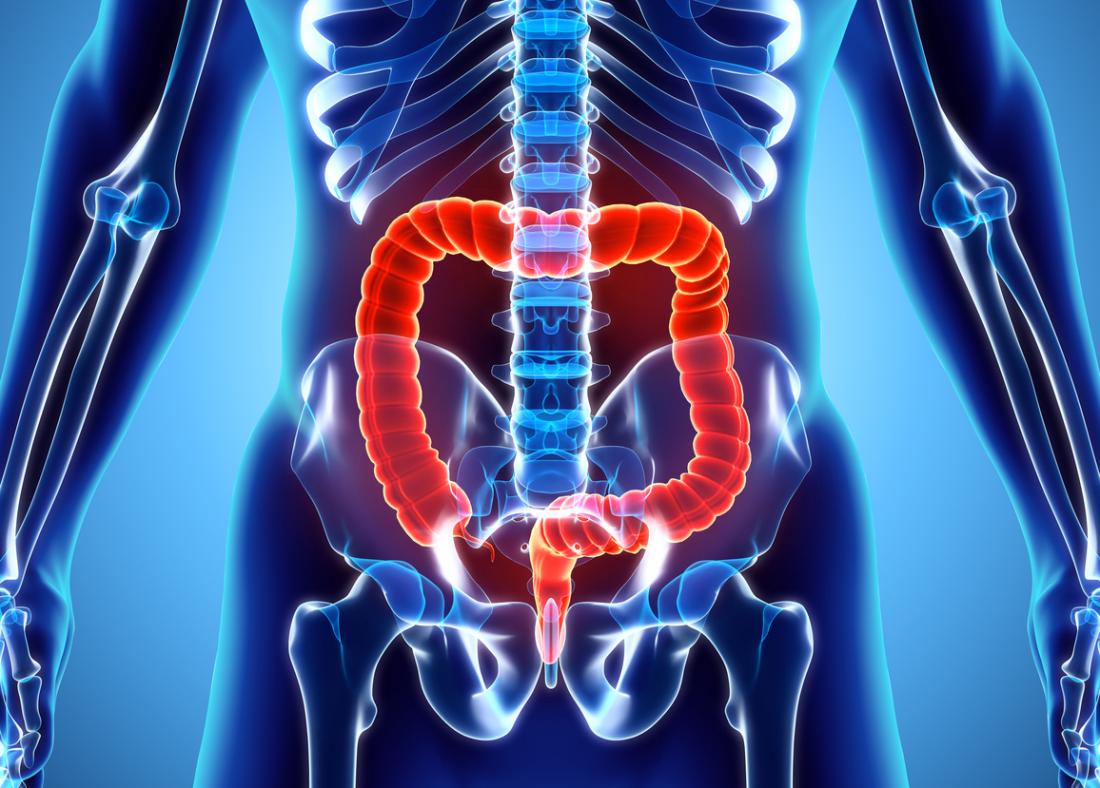
La colite ulcéreuse est une maladie auto-immune chronique qui touche le côlon. À l’extrémité du côlon se trouve le rectum, qui stocke les excréments avant leur élimination.
Dans cette condition, de petits ulcères peuvent se former sur la paroi du côlon, entraînant la production de pus et de mucus. Cela peut provoquer des douleurs abdominales, de la diarrhée et des saignements rectaux.
Les études estiment qu’environ 20 % des personnes atteintes de colite ulcéreuse développeront une pancolite.
D’autres formes de colite ulcéreuse incluent :
- la proctite
- la proctosigmoïdite
- la colite gauche
Symptômes
Les symptômes principaux de la pancolite sont :
- la diarrhée récurrente, souvent accompagnée de sang, de mucus ou de pus
- des douleurs abdominales et des crampes
- un besoin urgent d’évacuer les intestins
D’autres symptômes peuvent inclure :
- le ténesme, soit la sensation de devoir passer des selles même lorsque l’intestin est vide
- une fatigue extrême
- une perte de poids significative
- une diminution de l’appétit
- de la fièvre
- des sueurs nocturnes
Flambées
Lorsqu’une personne qui n’a pas présenté de symptômes pendant un certain temps connaît un retour soudain de ceux-ci, on parle alors de poussée ou de rechute.
Durant une poussée, d’autres symptômes peuvent également se manifester dans le corps :
- des douleurs et gonflements articulaires
- des ulcères buccaux
- une peau rouge, douloureuse et enflée
- des yeux irrités et rouges
- des difficultés respiratoires
- un rythme cardiaque rapide ou irrégulier
- une élévation de la température corporelle
- des selles sanglantes
Causes

La colite ulcéreuse est une maladie intestinale inflammatoire de type auto-immun. Cela signifie que le système immunitaire, censé défendre l’organisme contre les infections, attaque en réalité les tissus sains.
La cause précise de la colite ulcéreuse reste incertaine, mais des scientifiques pensent qu’une combinaison de facteurs pourrait être à l’origine de son développement.
Ces facteurs incluent :
- une prédisposition génétique
- une réponse anormale du système digestif à certaines bactéries intestinales
- des déclencheurs inconnus, tels que les virus, les bactéries, le stress ou des habitudes alimentaires
- une réponse immunitaire défaillante
Bien que toute personne puisse développer une pancolite, elle est plus fréquemment diagnostiquée chez les jeunes adultes, en particulier ceux âgés de 15 à 25 ans.
Les hommes et les femmes sont également touchés de manière équitable.
Diagnostic et quand consulter un médecin
Lors du diagnostic de la pancolite, un médecin interrogera le patient sur ses symptômes, son état de santé général et ses antécédents médicaux.
Un examen physique peut être effectué, ainsi que des prélèvements d’échantillons de selles et de sang pour rechercher des signes d’infection et d’inflammation.
Si le médecin soupçonne une maladie inflammatoire de l’intestin, il peut recommander des tests complémentaires, notamment :
- des analyses sanguines pour évaluer les numérations cellulaires et les marqueurs d’inflammation.
- des examens d’imagerie, comme une tomodensitométrie (TDM), pour exclure des complications abdominales graves.
- une coloscopie, au cours de laquelle un tube flexible équipé d’une caméra (coloscope) est introduit pour examiner le côlon. Lors de cette procédure, le chirurgien peut également réaliser une biopsie. Notez que le côlon doit être vidé avant l’examen, qui dure environ 30 minutes et peut être inconfortable.
Quelles sont les options de traitement?
Le traitement de la pancolite dépendra de la gravité des symptômes et de l’impact sur la qualité de vie du patient.
Bien qu’aucun remède ne soit actuellement disponible, les deux principaux objectifs thérapeutiques sont de réduire les symptômes jusqu’à obtenir une rémission, puis de maintenir cette rémission.
Les traitements disponibles pour la pancolite se répartissent en deux catégories : les médicaments et la chirurgie.
Médicaments
Voici les quatre principales classes de médicaments administrées pour traiter la pancolite :
- Les aminosalicylates (ASA) pour réduire l’inflammation. Disponibles sous forme de comprimés, de suppositoires ou de lavements, ils sont généralement prescrits pour les cas légers à modérés et présentent rarement des effets secondaires.
- Les corticostéroïdes, qui sont également utilisés pour diminuer l’inflammation. Bien que très efficaces, ces médicaments puissants ne doivent pas être utilisés à long terme en raison des effets secondaires potentiels, tels que l’ostéoporose et la cataracte.
- Les immunomodulateurs, qui visent à réduire l’activité du système immunitaire. Ils peuvent être administrés sous forme de comprimés pour les poussées légères à modérées, mais peuvent rendre certains patients plus susceptibles aux infections et à l’anémie.
- Les traitements biologiques ciblent des composants spécifiques du système immunitaire impliqués dans l’inflammation. Ils sont administrés par perfusion ou injection intraveineuse (IV).
Chirurgie
Si les poussées de la maladie nuisent gravement à la qualité de vie ou si le patient ne répond pas aux médicaments, une intervention chirurgicale peut être envisagée.
Cette chirurgie consiste généralement en l’ablation complète du côlon, ce qui élimine le risque de récidive de colite ulcéreuse.
Cependant, il est crucial de bien réfléchir aux conséquences de cette décision.
Après l’ablation du côlon, les déchets sont évacués par un orifice dans l’abdomen, et collectés dans un sac spécial, connu sous le nom d’iléostomie.
Une seconde intervention peut être réalisée plus tard pour créer une poche interne, appelée poche iléo-anale, reliant l’intestin grêle à l’anus, permettant ainsi un passage normal des selles.
Complications
La pancolite peut entraîner des complications graves :
- Le cancer : Plus la maladie dure, plus le risque de développer un cancer du côlon augmente.
- Le mégacôlon toxique : C’est lorsque l’inflammation devient très sévère et provoque une dilation du côlon. Les symptômes comprennent fièvre, douleurs abdominales, déshydratation, malnutrition et rupture du côlon. Cela représente une urgence chirurgicale.
- L’anémie : Résultant d’un manque de fer dans le sang, souvent causée par des pertes sanguines dues à la maladie.
- La colite fulminante : Une forme rare et sévère de pancolite, dont les symptômes incluent déshydratation, douleurs abdominales intenses, diarrhée sanguinolente et choc.
À emporter
La pancolite est une maladie chronique, sans remède, qui peut engendrer des défis pratiques et émotionnels importants pour ceux qui en souffrent.
En période de poussée, les patients peuvent être amenés à limiter ou modifier leurs activités. Toutefois, durant les phases de rémission, la plupart des individus peuvent mener une vie normale et saine.
La pancolite peut affecter les relations interpersonnelles et la vie professionnelle, mais discuter de ses expériences et chercher un soutien émotionnel auprès de la famille, des amis et des professionnels de santé peut vraiment faire la différence.
Dernières avancées et recherches
Les recherches sur la pancolite continuent d’évoluer, avec des études récentes qui mettent en lumière l’importance d’une approche personnalisée pour le traitement. Par exemple, des essais cliniques récents ont démontré que les thérapies biologiques peuvent offrir des résultats significatifs pour de nombreux patients, permettant de réduire les symptômes et d’améliorer la qualité de vie.
De plus, les chercheurs explorent de nouvelles options thérapeutiques, y compris les traitements ciblés qui pourraient modifier le cours de la maladie. Des études menées en 2023 ont révélé que des facteurs environnementaux et alimentaires jouent un rôle crucial dans la gestion des symptômes, soulignant l’importance d’une alimentation équilibrée et de la gestion du stress.
Enfin, les avancées technologiques en imagerie et en génétique ouvrent la voie à des diagnostics plus précoces et à des traitements plus efficaces. La collaboration entre médecins, chercheurs et patients est essentielle pour faire progresser les connaissances sur cette maladie complexe et améliorer les options disponibles pour les personnes atteintes de pancolite.








