Le dépistage du cancer du sein est une démarche cruciale pour identifier cette maladie chez les femmes asymptomatiques. L’objectif principal est d’initier un traitement précoce, souvent moins invasif, et d’améliorer les résultats globaux pour les patientes.
Cependant, le débat sur les méthodes de dépistage et leur fréquence reste intense. Actuellement, la mammographie est la méthode la plus recommandée pour le suivi de cette pathologie.
Qu’est-ce que la mammographie?
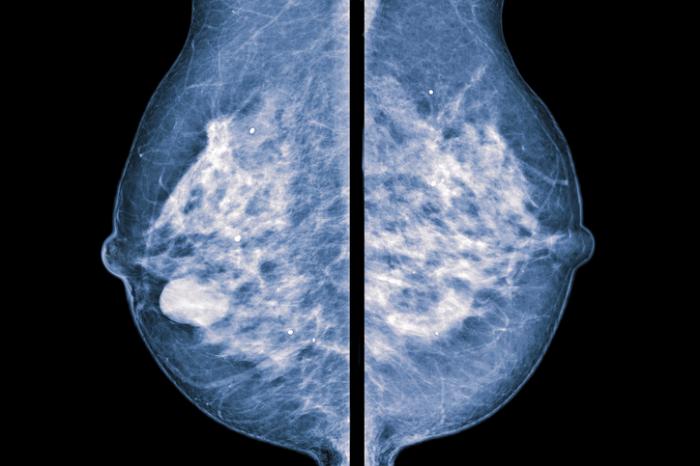
Lors d’une mammographie, la poitrine est délicatement comprimée entre deux plaques, permettant ainsi la transmission d’une radiographie à travers le tissu mammaire.
Les images obtenues sont dénommées mammographies.
Certaines femmes possèdent des tissus mammaires denses, qui apparaissent blancs sur le film, ce qui peut masquer d’éventuelles tumeurs, elles aussi blanches sur l’image.
D’autres femmes ont un tissu adipeux moins dense, qui apparaît en nuances de gris sur le film, facilitant ainsi l’identification des tumeurs ou des calcifications.
Avantages
Des études ont montré que le dépistage par mammographie pourrait réduire le nombre de décès dus au cancer du sein.
Néanmoins, les interprétations des données varient. Certains spécialistes soutiennent que le dépistage n’apporte pas de bénéfice significatif, tandis que d’autres avancent des chiffres encourageants.
Pour chaque tranche de 10 000 femmes ayant des mammographies régulières au cours des dix prochaines années, les estimations de vies sauvées seraient :
- 5 femmes sur 10 000 chez les 40-49 ans
- 10 femmes sur 10 000 chez les 50-59 ans
- 42 femmes sur 10 000 chez les 60-69 ans
Les bénéfices sont d’autant plus marqués pour les femmes à haut risque, comme les plus âgées ou celles ayant des antécédents familiaux de cancer du sein.
Le Groupe de travail sur les services préventifs des États-Unis (USPSTF) préconise que seules les femmes âgées de 50 à 74 ans subissent une mammographie tous les deux ans. D’autres organisations proposent des recommandations différentes, comme indiqué ci-dessous.
Risques potentiels
Certains risques sont associés à la mammographie, notamment :
- Exposition répétée aux rayonnements, avec un risque minime d’accroître le cancer au fil des ans.
- Diagnostic et traitement de cancers non invasifs, lorsque le traitement n’est pas nécessaire.
- Efficacité réduite chez les femmes ayant des tissus mammaires denses ou des implants.
- Pression sur les femmes à envisager une double mastectomie préventive.
Il existe également un taux élevé de résultats faussement positifs, entraînant des biopsies inutiles et des examens complémentaires, ce qui peut générer beaucoup d’inquiétude chez les patientes. Un résultat faussement positif indique que le cancer est suspecté, alors qu’il n’est pas présent.
En 2009, l’USPSTF a révisé sa recommandation de mammographies tous les 1 à 2 ans pour les femmes de 40 ans et plus, en raison d’études indiquant un risque accru de résultats faussement positifs lorsque le dépistage débute trop tôt ou est effectué chaque année.
Aujourd’hui, l’USPSTF recommande des mammographies tous les 2 ans pour les femmes de 50 à 74 ans. Ce conseil est en accord avec de nombreux pays européens, mais diverge des recommandations de certaines organisations américaines.
L’American College of Radiology et la Society of Breast Imaging continuent de recommander des mammographies annuelles dès 40 ans. Les directives de l’American Cancer Society préconisent une mammographie annuelle pour les femmes de 45 à 54 ans, et tous les 2 ans pour celles de 55 ans et plus.
Le débat sur la mammographie et sa sécurité est toujours d’actualité. Dans ce contexte, d’autres technologies émergentes sont envisagées comme alternatives pour le dépistage du cancer du sein.
Qu’est-ce que la thermographie?
La thermographie est un examen qui détecte et enregistre les variations de température à la surface de la peau.
L’imagerie thermique infrarouge numérique (DITI), utilisée pour le dépistage du cancer du sein, emploie une caméra thermique pour capturer des images des zones à températures variables dans les seins. Ces images sont présentées comme des cartes de chaleur.
La croissance cancéreuse est souvent liée à une augmentation des vaisseaux sanguins et à l’inflammation, qui se traduisent par des zones plus chaudes sur les images infrarouges.
Avantages
- C’est une procédure non invasive et sans contact, sans compression du sein.
- Pas d’exposition aux radiations, ce qui permet une utilisation régulière sans risque.
- Capacité à détecter des changements vasculaires associés au cancer plusieurs années avant d’autres méthodes.
- Utilisable pour toutes les femmes, y compris celles avec un tissu mammaire dense ou des implants.
- Les fluctuations hormonales n’influencent pas les résultats.
Désavantages

- Taux élevé de faux positifs, pouvant entraîner des mammographies standard inutiles.
- Taux élevé de faux négatifs, conduisant à une fausse impression de sécurité.
- Rarement couvert par les assurances médicales.
Un résultat faussement négatif indique que le cancer est absent alors qu’il est présent. Il est essentiel de souligner le taux élevé de faux positifs et de faux négatifs, car d’autres options de dépistage existent.
Autres options
- Échographie
- Imagerie par résonance magnétique (IRM)
L’échographie et l’IRM sont recommandées comme procédures de suivi après une mammographie positive. L’échographie est particulièrement efficace pour différencier une masse solide d’un kyste rempli de liquide.
Les petites calcifications peuvent être difficiles à détecter uniquement par échographie, d’où la nécessité de combiner cette méthode avec la mammographie pour une évaluation plus complète.
Une IRM mammaire utilise des champs magnétiques pour produire une image de la poitrine, permettant d’évaluer la taille d’un cancer et de rechercher d’autres tumeurs.
Prendre une décision éclairée
Les tests de mammographie et de thermographie peuvent indiquer la présence d’un cancer, mais seule une biopsie peut confirmer un diagnostic. Cette procédure consiste à prélever un échantillon de tissu pour analyse microscopique.
Actuellement, il semble qu’il n’y ait pas suffisamment de preuves pour recommander l’utilisation exclusive de la thermographie pour le dépistage du cancer du sein. L’American College of Radiology indique qu’il « ne soutient pas la thermographie pour la détection du cancer du sein cliniquement occulte ».
La Food and Drug Administration (FDA) des États-Unis avertit également que « la thermographie ne remplace pas la mammographie de dépistage » et continue de recommander des mammographies régulières conformément aux directives nationales ou aux conseils d’un professionnel de la santé.
Néanmoins, les risques associés à la mammographie ne doivent pas être négligés, et la recherche de nouvelles méthodes de dépistage doit se poursuivre. Peu importe les options de dépistage disponibles, les femmes doivent être accompagnées pour prendre des décisions éclairées concernant la fréquence des dépistages et la méthode qui leur convient le mieux.
Recherches récentes sur le dépistage du cancer du sein
En 2024, plusieurs études ont approfondi la comparaison entre la mammographie et la thermographie, apportant de nouvelles perspectives sur leur efficacité respective. Un article récent publié dans le Journal of Breast Imaging a révélé que l’utilisation combinée de la mammographie et de l’IRM permettrait d’augmenter de 30 % la détection précoce des cancers du sein, en particulier chez les femmes à haut risque.
D’autres recherches mettent en évidence l’importance de l’éducation des patientes sur les options de dépistage. Des campagnes d’information ont montré que les femmes informées sur les avantages et inconvénients des différentes méthodes étaient plus enclines à participer régulièrement aux dépistages.
Enfin, des innovations technologiques, telles que des algorithmes d’intelligence artificielle, commencent à jouer un rôle dans l’amélioration de l’analyse des mammographies, permettant de réduire le taux de faux positifs tout en maintenant un haut niveau de détection des cancers. Ces avancées pourraient transformer la manière dont le dépistage du cancer du sein est perçu et pratiqué dans les années à venir.








