La fibrillation ventriculaire est une perturbation cardiaque grave qui entraîne des rythmes cardiaques anormaux, pouvant s’avérer fatale. Pour de nombreuses personnes atteintes de cette condition, les rythmes irréguliers représentent le premier et souvent le seul signe d’une maladie coronarienne sous-jacente.
La fibrillation ventriculaire (VFib) peut facilement être confondue avec la fibrillation auriculaire (FibA). Bien que les deux impliquent des rythmes cardiaques irréguliers, ils touchent différentes parties du cœur.
La FibA signale généralement une maladie cardiaque grave, mais elle est souvent un symptôme d’un problème chronique plutôt qu’une menace immédiate pour la vie.
Traitement
Lors d’une urgence, l’accent est mis sur la restauration du flux sanguin vers les organes vitaux, y compris le cerveau, dans les plus brefs délais. Le patient peut également recevoir un traitement pour minimiser le risque de récurrence.
Les traitements d’urgence incluent la réanimation cardiorespiratoire (RCR) et l’utilisation d’un défibrillateur.
Réanimation cardiorespiratoire (RCR)
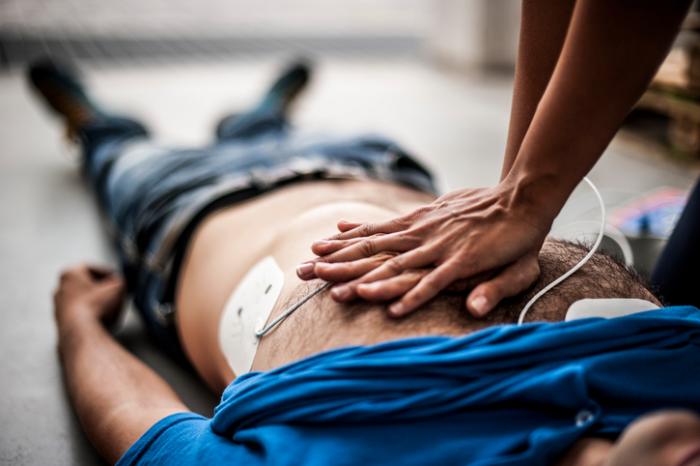
La réanimation cardio-pulmonaire (RCP) vise à rétablir le flux sanguin dans tout le corps. N’importe qui ayant une formation de base en secourisme peut effectuer cette manœuvre.
Autrefois, la RCR consistait en des cycles de 30 compressions thoraciques suivies de deux respirations de bouche-à-bouche. Cependant, les lignes directrices publiées par l’American Heart Association (AHA) en 2008 suggèrent que la ventilation bouche-à-bouche peut être superflue.
À la place, le secouriste doit fournir environ deux compressions par seconde, soit entre 100 et 120 compressions par minute. Il est crucial que la poitrine puisse se relever entre les compressions. Ce cycle doit se poursuivre jusqu’à l’arrivée des secours ou jusqu’à ce qu’un défibrillateur portable soit disponible.
La RCP précoce et l’utilisation d’un défibrillateur augmentent considérablement les chances de survie.
Utiliser un défibrillateur
Un défibrillateur peut être utilisé en complément de la RCR. Cet appareil envoie des décharges électriques sur la poitrine du patient, visant à rétablir un rythme cardiaque normal. Bien que le choc puisse initialement arrêter le rythme cardiaque, il peut également interrompre les rythmes chaotiques et rétablir la fonction cardiaque normale.
Les défibrillateurs accessibles au public peuvent être utilisés par des personnes sans formation médicale. Ces appareils sont souvent équipés d’instructions vocales pour guider l’utilisateur. Ils sont programmés pour détecter la fibrillation ventriculaire et délivrer un choc au moment approprié.
Dans de nombreux pays, des défibrillateurs portables sont disponibles dans des lieux publics tels que les aéroports, les gares, les centres commerciaux, et d’autres endroits fréquentés.
Causes
Le cœur humain bat grâce à des impulsions électriques qui doivent suivre un chemin spécifique. Si ce chemin est perturbé, cela peut entraîner une arythmie ou un rythme cardiaque irrégulier.
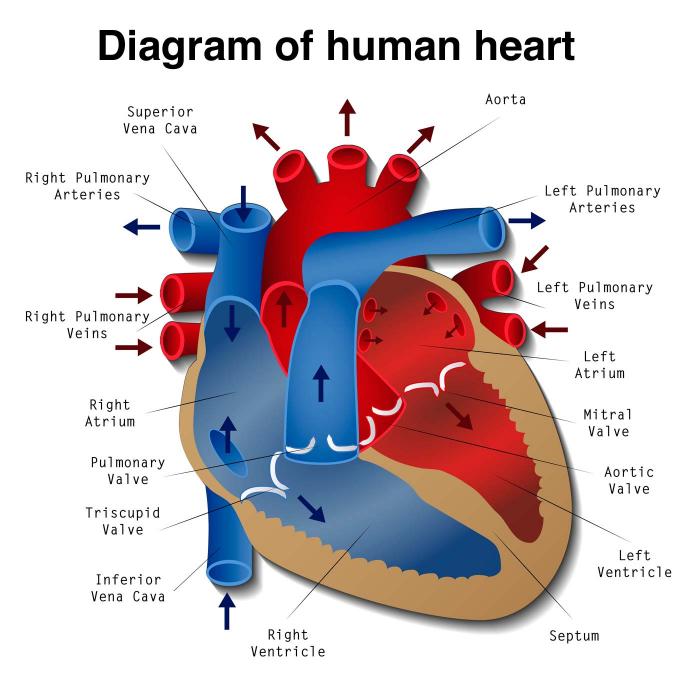
Lorsqu’une contraction cardiaque se produit, les muscles des quatre cavités du cœur se resserrent. Pendant un battement de cœur, les oreillettes se contractent et remplissent les ventricules de sang.
La contraction débute lorsque le nœud sinusal, un petit groupe de cellules situé dans l’oreillette droite, émet une impulsion électrique qui provoque la contraction des oreillettes.
L’impulsion se propage ensuite au nœud auriculo-ventriculaire, qui se trouve entre les oreillettes et les ventricules. De là, l’impulsion est transmise aux ventricules, provoquant leur contraction et le pompage du sang vers le reste du corps.
Symptômes
Les symptômes les plus courants de la fibrillation ventriculaire incluent un collapsus ou un évanouissement soudain, car les muscles et le cerveau ne reçoivent plus de sang du cœur.
Environ une heure avant un épisode de fibrillation ventriculaire, certaines personnes peuvent ressentir:
- des vertiges
- la nausée
- une douleur thoracique
- une tachycardie, caractérisée par une accélération du rythme cardiaque et des palpitations
Versus fibrillation auriculaire
Les oreillettes gauche et droite constituent les chambres supérieures du cœur, tandis que les ventricules gauche et droit forment les deux chambres inférieures. Ensemble, ces quatre cavités pompent le sang vers et depuis le corps.
Lorsque les oreillettes se contractent à un rythme excessif et de manière irrégulière, cela s’appelle une fibrillation auriculaire (FibA). En revanche, si les ventricules battent de manière irrégulière, cela est défini comme une fibrillation ventriculaire (VFib). Bien que les deux conditions entraînent un rythme cardiaque anormal, la fibrillation ventriculaire est plus sérieuse.
La fibrillation ventriculaire est causée par des impulsions électriques défaillantes qui font vibrer les ventricules de manière inefficace, empêchant ainsi le cœur de pomper correctement le sang. Cela peut entraîner un arrêt cardiaque imminent. Les patients souffrant de fibrillation ventriculaire perdent généralement conscience très rapidement et nécessitent une intervention médicale d’urgence.
Si la RCP est pratiquée jusqu’à ce qu’un défibrillateur puisse rétablir un rythme normal, les chances de survie s’améliorent considérablement.
VFib et AFib: Lequel est le plus sérieux?
La fibrillation ventriculaire est plus grave que la fibrillation auriculaire. Elle entraîne souvent une perte de conscience et peut être fatale, car les arythmies ventriculaires sont plus susceptibles d’interrompre le pompage du sang, compromettant ainsi l’apport sanguin riche en oxygène au corps.
La VFib peut causer une mort cardiaque subite (SCD), qui est responsable d’environ 300 000 décès par an aux États-Unis. La SCD peut survenir en quelques minutes, même chez des individus apparemment en bonne santé.
Facteurs de risque
Les facteurs de risque associés à la fibrillation ventriculaire incluent:
- un antécédent de fibrillation ventriculaire
- une crise cardiaque antérieure
- la cardiomyopathie, une maladie touchant le muscle cardiaque
- la consommation de cocaïne ou de méthamphétamine
- des malformations cardiaques congénitales
- des électrocutions ou d’autres blessures causant des dommages au muscle cardiaque
La crise cardiaque est la cause la plus fréquente de fibrillation ventriculaire.
Comment la tachycardie ventriculaire est-elle connectée à VFib?
La fibrillation ventriculaire débute souvent par une tachycardie ventriculaire.
La tachycardie ventriculaire est un rythme cardiaque anormalement rapide provenant d’un ventricule. Elle se produit lorsque des impulsions électriques anormales circulent autour d’une cicatrice d’une crise cardiaque antérieure, et elle est fréquente chez les patients souffrant de malformations cardiaques.
Une tachycardie ventriculaire peut apparaître et disparaître en moins de 30 secondes, sans causer de symptômes, ce qu’on appelle la tachycardie ventriculaire non soutenue.
Si elle persiste plus de 30 secondes, elle peut provoquer des palpitations, des vertiges ou une perte de conscience. Si elle n’est pas traitée, la tachycardie ventriculaire peut évoluer vers une fibrillation ventriculaire.
Diagnostic
Le diagnostic de la fibrillation ventriculaire s’effectue généralement dans un contexte d’urgence, lorsque le patient a perdu connaissance.
Les outils diagnostiques suivants peuvent confirmer la fibrillation ventriculaire:
- Un moniteur cardiaque: cet appareil enregistre les impulsions électriques qui provoquent le battement du cœur et peut révéler l’absence de battements ou un rythme erratique.
- Vérification de l’impulsion: l’impulsion peut être difficile à détecter, très faible, voire absente.
Des tests supplémentaires peuvent être nécessaires pour identifier les causes sous-jacentes de la fibrillation ventriculaire.
Électrocardiogramme (ECG)
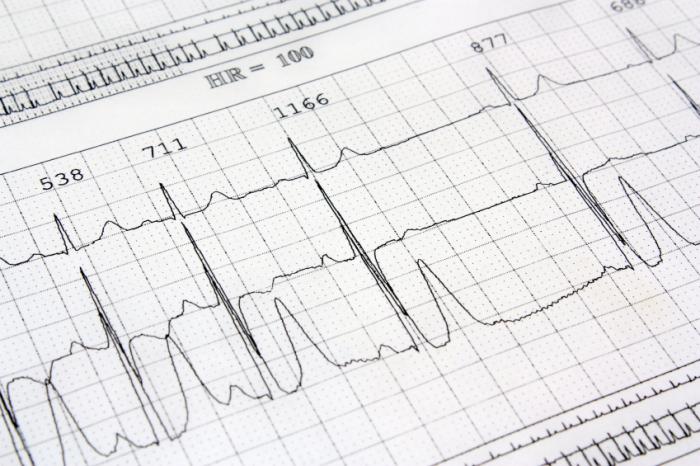
Un ECG est un dispositif médical qui surveille l’activité électrique des muscles cardiaques. Normalement, le cœur produit un signal électrique à chaque battement. Un ECG peut montrer le fonctionnement du cœur, les éventuels dommages au muscle cardiaque, ainsi que si le rythme cardiaque est normal.
Les données recueillies par l’ECG peuvent également indiquer si le patient a récemment subi une crise cardiaque.
Test d’enzyme cardiaque
Lors d’une crise cardiaque, certaines enzymes pénètrent dans la circulation sanguine. Un test sanguin peut détecter ces enzymes. Les taux sanguins d’enzymes sont généralement vérifiés régulièrement pendant quelques jours.
Radiographie pulmonaire
Cela peut déterminer si le cœur présente un gonflement ou si des anomalies existent dans les vaisseaux sanguins entourant le cœur.
Balayage nucléaire
Ce test peut détecter des problèmes de circulation sanguine au cœur. Un matériau radioactif, tel que le thallium, est injecté dans la circulation sanguine, et des caméras spéciales détectent la matière radioactive lorsqu’elle circule dans les poumons et le cœur. Ce test peut identifier des zones où le flux sanguin est réduit vers les muscles cardiaques.
Échocardiogramme
L’échocardiogramme utilise des ondes sonores pour créer des images du cœur en mouvement. Un transducteur capte les échos des ondes, permettant au médecin de visualiser le cœur et d’identifier d’éventuelles maladies cardiaques structurelles.
Angiogramme ou cathétérisme coronaire
Un cathéter, un tube mince et flexible, est inséré dans un vaisseau sanguin jusqu’à atteindre les artères coronaires. Un colorant est injecté à travers le cathéter pour améliorer la visibilité des artères sur les radiographies, permettant ainsi aux médecins de détecter la maladie coronarienne.
IRM ou scanner
Ces tests d’imagerie peuvent mesurer la fraction d’éjection ainsi que l’état des artères et des valves cardiaques, tout en détectant les causes possibles d’insuffisance cardiaque.
La prévention
Si un médecin établit que la fibrillation ventriculaire résulte d’un tissu cicatriciel dû à une crise cardiaque ou à une malformation cardiaque, plusieurs médicaments et procédures peuvent être envisagés pour minimiser le risque de récurrence du VFib. Voici quelques options possibles:
Médicaments
Les bêta-bloquants sont souvent prescrits pour prévenir un arrêt cardiaque soudain ou une fibrillation ventriculaire. Ils réduisent la charge de travail du cœur en ralentissant son rythme et en diminuant la force de contraction, stabilisant ainsi l’activité électrique. Parmi les exemples, citons le métoprolol, le propranolol, le timolol et l’aténolol.
Les inhibiteurs de l’enzyme de conversion de l’angiotensine (ECA) facilitent la charge de travail du cœur en dilatant les vaisseaux sanguins et en abaissant la pression artérielle, tout en protégeant le cœur de dommages supplémentaires.
Avant de débuter ce type de traitement, un test sanguin est nécessaire pour vérifier le bon fonctionnement des reins.
Environ dix jours après le début du traitement, d’autres tests seront effectués pour s’assurer du bon état des reins. Au cours des trois semaines suivantes, la dose sera augmentée progressivement. Des exemples d’inhibiteurs de l’ECA incluent le lisinopril, le perindopril et le ramipril.
Des médicaments comme l’amiodarone (Cordarone) ou des bloqueurs des canaux calciques peuvent également être prescrits.
Cardioverter-défibrillateur implantable (ICD)
Cet appareil est implanté à l’intérieur du corps pour détecter certains types d’arythmies et corriger ces anomalies en délivrant des chocs électriques pour rétablir un rythme normal.
Angioplastie coronaire
Dans les cas graves de maladie coronarienne, une intervention chirurgicale peut être nécessaire.
L’angioplastie consiste à ouvrir les artères coronaires. Un petit fil est inséré à partir de l’aine ou du bras jusqu’à l’endroit où se situe le caillot. Un ballon en forme de saucisse est placé à l’endroit le plus étroit de l’artère et gonflé pour écraser le caillot. Ensuite, un stent est placé pour maintenir l’artère ouverte.
Greffe de pontage aorto-coronarien (PAC)
Cette procédure contourne une artère coronarienne obstruée en utilisant des greffes prélevées sur d’autres vaisseaux sanguins du corps. En restaurant l’apport sanguin au cœur, le risque de fibrillation ventriculaire peut être réduit.
Ablation de tachycardie ventriculaire
Cette technique implique l’insertion de cathéters par voie veineuse, généralement dans l’aine, pour corriger les anomalies structurelles du cœur qui provoquent des arythmies. L’ablation vise à détruire ou marquer les tissus qui bloquent les signaux électriques, permettant au cœur de retrouver un rythme normal.
Données Récentes et Perspectives pour 2024
En 2024, la recherche continue d’évoluer, mettant en lumière des avancées prometteuses dans la compréhension et le traitement de la fibrillation ventriculaire. Des études récentes montrent que la télémédecine et les applications de surveillance cardiaque permettent une détection précoce des arythmies, améliorant ainsi les résultats cliniques. En outre, des essais cliniques sur de nouveaux médicaments anti-arythmiques montrent un potentiel accru pour réduire le risque de fibrillation ventriculaire, surtout chez les patients à haut risque.
Les statistiques indiquent qu’une intervention précoce avec des défibrillateurs externes automatiques (DEA) dans les lieux publics augmente significativement les chances de survie, soulignant l’importance de la formation en RCP et en utilisation de défibrillateurs. De plus, une approche multidisciplinaire, intégrant cardiologues, urgentistes et équipes de soins intensifs, est essentielle pour optimiser les soins aux patients souffrant de cette condition grave.
La prévention par le biais de changements de mode de vie, comme l’arrêt du tabac, une alimentation saine et l’exercice régulier, reste cruciale pour réduire les facteurs de risque associés à la fibrillation ventriculaire. Des programmes de sensibilisation et de dépistage précoce pourraient jouer un rôle clé dans la réduction de l’incidence de cette arythmie potentiellement mortelle.








