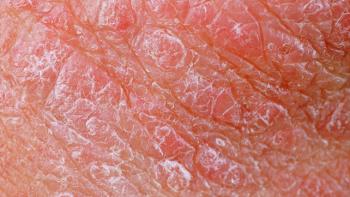
L’arthrite psoriasique est une forme d’arthrite qui peut se développer chez les personnes souffrant de psoriasis. Cette maladie affecte les articulations, les rendant enflées, raides et douloureuses. Les individus atteints peuvent également observer des anomalies dans leurs ongles et ressentir une fatigue générale.
Selon la National Psoriasis Foundation, environ 30 % des personnes atteintes de psoriasis développeront un rhumatisme psoriasique (RP). Si cette condition n’est pas traitée, elle peut s’aggraver au point de causer des dommages ou des déformations articulaires irréversibles. Des études ont démontré que les patients qui ne reçoivent pas de traitement dans les deux premières années suivant l’apparition des symptômes doivent faire face à des complications plus graves.
Une « poussée » désigne une période pendant laquelle les symptômes s’aggravent, également connue sous le nom de rechute. Bien qu’il soit difficile de prédire ces poussées, des traitements médicaux existent pour les gérer efficacement.
Causes
La principale cause de l’arthrite psoriasique est le psoriasis lui-même. Comme mentionné précédemment, jusqu’à 30 % des personnes atteintes de psoriasis développeront également un RP. La génétique joue également un rôle, puisque près de 40 % des personnes atteintes de RP ont un membre de la famille souffrant également de psoriasis ou d’arthrite.
Les facteurs de risque pour le RP incluent :
- obésité
- psoriasis sévère
- psoriasis du cuir chevelu, génital et inversé
- maladie des ongles
- blessures cutanées
Il reste encore à éclaircir pourquoi certaines personnes atteintes de psoriasis développent un RP tandis que d’autres ne le font pas.
Plusieurs éléments peuvent déclencher des poussées d’AP, notamment :
- Stress : Un facteur aggravant connu. Les personnes devraient s’efforcer de réduire leur stress autant que possible.
- Lésion cutanée : Appelé phénomène de Koebner, des événements comme les vaccinations, les coups de soleil ou les égratignures peuvent provoquer une poussée.
- Médicaments : Certains médicaments, comme le lithium et les antipaludéens, peuvent également être des déclencheurs.
Le RP peut également être déclenché par une infection, ce qui active le système immunitaire. Tant le psoriasis que le rhumatisme psoriasique résultent d’un système immunitaire hyperactif, qui commence à attaquer les tissus du corps au lieu de lutter contre les infections.
Durée
La durée d’une poussée de RP peut varier considérablement. Comme pour le psoriasis lui-même, les symptômes peuvent aller de légers à sévères.
Il est crucial d’identifier la poussée et de déterminer un traitement efficace.
Trois types de poussées ont été identifiés :
- poussée d’augmentation des symptômes
- poussée éphémère
- augmentation persistante
Les poussées de courte durée sont souvent causées par des facteurs liés au mode de vie, comme le stress, l’effort physique ou une alimentation inadéquate. Les poussées persistantes nécessitent souvent un traitement médicamenteux.
Symptômes
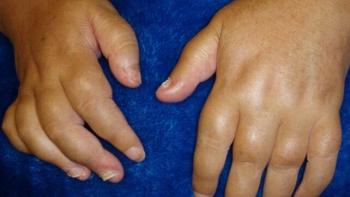
Le rhumatisme psoriasique peut toucher n’importe quelle articulation du corps, mais se manifeste souvent dans les mains, les pieds, les coudes, les genoux, la colonne vertébrale et le cou.
Les symptômes peuvent varier considérablement d’un individu à l’autre. Ils peuvent être légers et évoluer lentement, ou apparaître rapidement avec une grande intensité.
Voici quelques symptômes courants :
- raideur, douleur et palpitations dans les articulations
- fatigue
- sensibilité, douleur et gonflement des tendons
- doigts et orteils enflés
- mobilité réduite
- raideur et fatigue après le sommeil
- changements ou anomalies des ongles
- rougeur et douleur oculaire
Environ 80 % des personnes souffrant d’arthrite psoriasique l’ont développée après avoir eu du psoriasis.
Bien que le RP et le psoriasis soient étroitement liés, la gravité de chaque cas peut différer. Une personne avec un psoriasis sévère ne développera pas forcément un RP grave, et vice versa.
Quand consulter un médecin
Toute personne ressentant des douleurs articulaires et suspectant un rhumatisme psoriasique devrait consulter un médecin au plus vite. Un traitement précoce est essentiel pour limiter les lésions articulaires permanentes.
Bien qu’il n’existe pas de test spécifique pour l’arthrite psoriasique, un médecin peut établir un diagnostic lors d’un examen physique, en effectuant des tests sanguins, des IRM ou des radiographies. Il examinera également les antécédents médicaux, en particulier concernant le psoriasis.
Les médecins généralistes et les dermatologues peuvent poser le diagnostic initial, mais un patient devrait éventuellement être référé à un rhumatologue pour une évaluation approfondie.
Traitement

Il existe plusieurs moyens de réduire les symptômes du psoriasis et du rhumatisme psoriasique, notamment en prenant soin de la peau et en prévenant sa sécheresse.
Voici quelques conseils :
- pratiquer une activité physique régulière
- perdre du poids si nécessaire
- éviter le tabac
- boire de l’alcool avec modération
- assurer un repos suffisant
Le repos normal devrait suffire, mais en cas de fatigue extrême, un repos prolongé peut être requis.
Il y a plusieurs façons de traiter le RP. Les personnes atteintes de la maladie devraient consulter leur médecin pour déterminer le meilleur plan d’action.
AINS
Les anti-inflammatoires non stéroïdiens (AINS) aident à réduire l’inflammation, la douleur et l’enflure. Ils sont généralement pris par voie orale, mais certains peuvent être appliqués directement sur la peau.
Parmi les AINS bien connus disponibles sans ordonnance, on trouve l’ibuprofène, mais de nombreux autres peuvent être prescrits.
Les effets secondaires peuvent inclure :
- problèmes gastriques, rénaux et cardiaques
- hypertension
- rétention d’eau
- éruptions cutanées
- saignements
Il est conseillé aux personnes atteintes de RP de toujours consulter un médecin avant de prendre des AINS.
Corticostéroïdes
Ces médicaments imitent l’hormone cortisol, produite par les glandes surrénales, et agissent comme anti-inflammatoires naturels. Ils peuvent être pris par voie orale ou injectés directement dans l’articulation touchée.

Des effets secondaires graves peuvent survenir si ces médicaments sont pris pendant plus de deux semaines, comme :
- cataractes
- gain de poids
- amincissement des os
- ulcères gastriques
- réduction de la capacité à combattre les infections
- hypertension
- diabète
DMARDs
Les médicaments antirhumatismaux modificateurs de la maladie (DMARD) agissent en supprimant les substances chimiques qui provoquent l’inflammation. Ils peuvent aider à limiter les dommages articulaires, à réduire la douleur et à ralentir la progression de la maladie.
L’effet secondaire le plus courant est un dérangement d’estomac, avec nausées et diarrhée. Les personnes touchées devraient en discuter avec leur médecin, car réduire la dose ou passer à une forme injectable peut aider.
D’autres effets secondaires peuvent inclure un risque accru d’infection, perte de cheveux, fatigue et dommages au foie.
Biologiques
Les médicaments biologiques constituent un sous-groupe de DMARD qui aident à réduire l’inflammation. Pour le RP, plusieurs types de médicaments sont utilisés, tels que les anti-TNF-alpha (TNF-alpha) et l’ustekinumab, en plus d’autres inhibiteurs comme l’aprémilast et l’ixekizumab.
Les principaux effets secondaires sont :
- risque accru d’infection
- réactions allergiques
- réactivation de l’hépatite B
Les effets secondaires moins fréquents peuvent inclure vision floue, engourdissement, gonflement des mains et chevilles, essoufflement, insuffisance cardiaque et éruptions cutanées sur le visage et les bras.
Remèdes naturels
Il existe des preuves anecdotiques de l’efficacité de certains remèdes naturels, bien que les résultats varient. Il est toujours conseillé de consulter un médecin avant d’essayer ces alternatives.
Voici quelques remèdes naturels réputés pour leurs bienfaits :
- Huile de poisson : Riche en acides gras oméga-3, qui sont transformés par l’organisme en substances anti-inflammatoires.
- Curcumine : Composé actif du curcuma, il possède des propriétés anti-inflammatoires.
- Probiotiques : Présents dans le yogourt et certains laits, ils peuvent aider à la santé intestinale.
- Vitamine D : Contribue à la santé de la peau.
Perspective
Souvent, le RP est léger et n’affecte que quelques articulations. La douleur et les dommages articulaires peuvent être considérablement réduits grâce à un traitement précoce.
Cependant, un RP grave non traité peut conduire à des déformations des mains, des pieds et de la colonne vertébrale, ainsi qu’à une réduction de la capacité physique, de la qualité de vie et à des destructions articulaires sévères.
Il existe un lien direct entre la rapidité de diagnostic et de traitement du RP et la gravité des complications. Il est crucial que les personnes consultent un médecin dès que des inquiétudes se font sentir.
Écrit par Tom Seymour
Dernières recherches et avancées en 2024
Les recherches récentes sur le rhumatisme psoriasique ont permis d’identifier de nouvelles cibles thérapeutiques et d’améliorer la compréhension des mécanismes d’action des traitements. Par exemple, une étude de 2024 a révélé que l’inhibition de certaines cytokines pro-inflammatoires pourrait offrir de nouvelles voies de traitement pour les patients souffrant de RP.
De plus, des études cliniques ont montré que des médicaments biologiques plus récents, tels que les inhibiteurs de l’interleukine, offrent une efficacité accrue et un meilleur profil de sécurité pour les patients. Ces avancées soulignent l’importance d’une approche individualisée dans la gestion de la maladie.
Les patients sont également encouragés à participer à des programmes de gestion du stress et à adopter des régimes alimentaires anti-inflammatoires, qui ont montré des résultats prometteurs dans la réduction des symptômes et l’amélioration de la qualité de vie. Avec ces nouvelles données, il est essentiel pour les patients et les professionnels de la santé de rester informés des dernières options de traitement et des meilleures pratiques.








