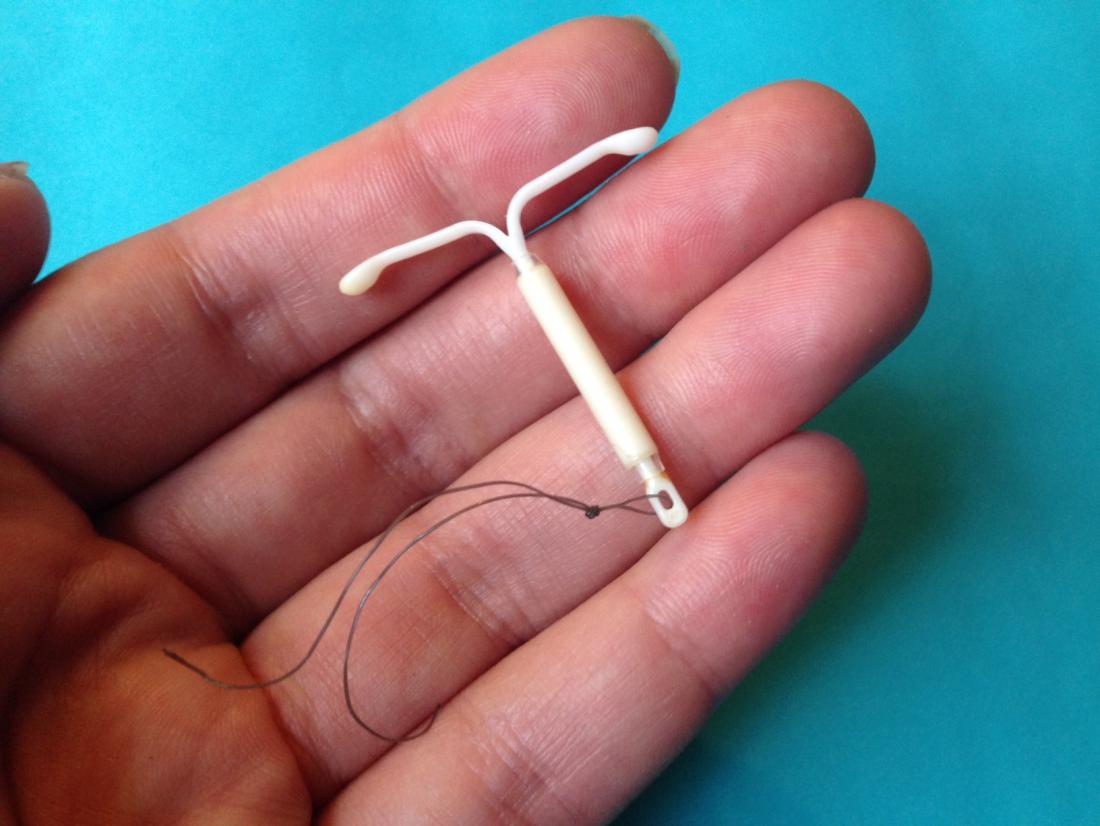
Mirena est un dispositif intra-utérin hormonal. Comme d’autres DIU hormonaux, il libère du lévonorgestrel, une forme synthétique de l’hormone naturelle progestérone.
La progestérone est souvent associée à la stimulation du cancer du sein. Cela a conduit à des interrogations sur le lien potentiel entre le cancer du sein et les DIU hormonaux, en particulier Mirena.
Faits rapides sur le cancer du sein et Mirena
- Mirena est conçu pour un usage à long terme et peut prévenir une grossesse jusqu’à 5 ans.
- Des rapports variés existent concernant un lien entre l’utilisation de Mirena et le cancer du sein.
- D’autres marques de DIU hormonaux partagent des avertissements similaires à ceux de Mirena concernant le cancer du sein. Elles reconnaissent la recherche, mais concluent qu’il n’existe pas de preuve définitive.
- Mirena est seulement une option de contraception à long terme. Les femmes ayant des préoccupations de santé liées à son utilisation devraient en discuter avec leur médecin avant de prendre une décision.
Le DIU de Mirena
Le DIU Mirena agit en épaississant le mucus cervical, empêchant ainsi les spermatozoïdes d’atteindre les ovules libérés par les ovaires. Il amincit également la muqueuse utérine, entraînant, pour certaines femmes, une suppression de l’ovulation.
Que dit la recherche sur le lien avec l’augmentation du risque de cancer du sein?
La brochure d’information la plus récente reconnaît un risque potentiel pour les femmes. Elle stipule que les femmes :
« qui ont ou ont eu un cancer du sein, ou suspectent un cancer du sein, ne devraient pas utiliser de contraception hormonale parce que certains cancers du sein sont sensibles aux hormones. »
Les fabricants de Mirena soulignent également que les études concernant le risque accru ne sont pas concluantes.
Recherche disant qu’il n’y a pas de lien
Mirena est sur le marché depuis plus de 15 ans, et d’autres recherches sont encore nécessaires pour fournir une réponse définitive sur son lien avec le cancer du sein.
Une étude antérieure, publiée en 2005, n’a trouvé aucun lien entre l’utilisation de Mirena et le risque de cancer du sein.
De même, une autre étude de 2011 n’a pas révélé de risque accru de cancer du sein chez les femmes utilisant Mirena.
Recherche disant qu’il y a un lien
Une étude d’observation réalisée en 2014 a examiné des femmes âgées de 30 à 49 ans en Finlande utilisant Mirena pour traiter des saignements menstruels abondants. Les résultats ont indiqué que Mirena réduisait le risque de cancer de l’endomètre, des ovaires, du pancréas et du poumon, mais était associé à une incidence plus élevée de cancer du sein.
Une étude majeure de 2015 a également trouvé un lien entre l’utilisation de Mirena et un risque accru de cancer du sein.
Un rapport de 2016 a corroboré ces conclusions, indiquant que la contraception progestative seule était associée à une incidence plus élevée de cancer du sein. Cependant, les chercheurs ont noté que la plupart des études étaient limitées par la taille des échantillons.
Il est impératif de mener davantage de recherches pour confirmer ces résultats et mieux comprendre comment la progestérone synthétique influence la santé des femmes, afin que les médecins puissent utiliser ces informations lors de la prescription de contraceptifs progestatifs.
Un rapport plus récent, publié en 2017, a conclu que tout lien entre la contraception hormonale et le cancer du sein était relativement faible, et que les bénéfices des contraceptifs l’emportaient sur les risques.
Cancer du sein et autres DIU

Il ne semble pas y avoir d’études indiquant un risque accru de cancer du sein associé à l’utilisation du DIU ParaGard. Pour celles qui souhaitent éviter tout contrôle des naissances hormonal, ParaGard pourrait être une meilleure option.
Plusieurs études, y compris un rapport récent, ont observé une augmentation de l’incidence du cancer du sein chez les femmes utilisant des contraceptifs oraux hormonaux.
L’étude de 2017 a analysé les données de 12 études distinctes concernant l’œstradiol et la progestérone dans le sérum contraceptif hormonal chez des femmes de 19 à 40 ans.
Les chercheurs ont constaté que le risque de cancer du sein augmentait avec l’exposition hormonale. Toutefois, ils ont précisé que leurs résultats ne concernaient que les types de contraceptifs hormonaux qu’ils étudiaient, sans connaître les risques associés à d’autres méthodes contraceptives hormonales.
Le niveau d’hormones varie d’un produit à l’autre, il est donc crucial que les femmes discutent de leurs préoccupations avec leur médecin afin de déterminer si les risques l’emportent sur les bénéfices.
Conclusion
Le choix d’une méthode de contraception est personnel. Bien que certaines méthodes soient plus fiables que d’autres, il est essentiel d’utiliser correctement la contraception. Il est encore plus important que chaque femme choisisse une méthode qui soit à la fois efficace et adaptée à son mode de vie.
Lorsqu’il s’agit de prendre une décision, la meilleure approche pour une femme est de discuter avec son médecin de toutes les préoccupations qu’elle pourrait avoir afin de déterminer quelle option lui convient le mieux.
Nouvelles Perspectives de Recherche en 2024
À l’aube de 2024, des recherches récentes mettent en lumière des aspects inédits concernant le lien entre Mirena et le cancer du sein. Une étude récente a exploré la relation entre les niveaux hormonaux et l’incidence du cancer, révélant que certaines femmes pourraient présenter des prédispositions génétiques qui influencent leur réaction aux traitements hormonaux.
De plus, il a été constaté que l’âge au moment de l’implantation du DIU et la durée d’utilisation sont des facteurs cruciaux qui pourraient moduler le risque. Ainsi, les femmes plus jeunes pourraient avoir un risque différent par rapport à celles qui commencent leur contraception à un âge plus avancé.
Les nouvelles données suggèrent également que le suivi régulier avec des examens cliniques pourrait permettre de mieux prévenir et détecter précocement d’éventuels problèmes. Les professionnels de santé sont encouragés à rester informés des dernières recherches afin de mieux conseiller leurs patientes dans leur choix de contraception.
Ces avancées soulignent l’importance d’une approche individualisée dans la prescription de traitements hormonaux, en tenant compte non seulement des antécédents médicaux, mais aussi des particularités de chaque patiente.








