Une étude menée par l’American Heart Association (AHA) a révélé que les patients victimes de crises cardiaques qui arrivent à l’hôpital durant la nuit, le week-end ou un jour férié présentent un risque accru de mortalité de 13 % par rapport à ceux qui arrivent pendant les heures normales.
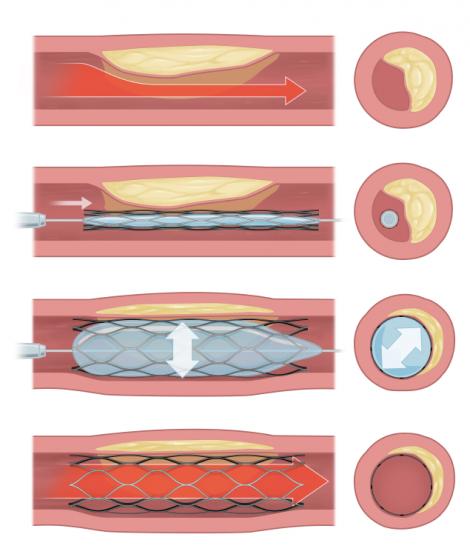
Chaque année, plus d’un quart de million de personnes souffrent d’une grave crise cardiaque, notamment l’infarctus du myocarde avec sus-décalage du segment ST (STEMI), causé par un blocage complet du flux sanguin vers le cœur. Il est crucial de rétablir ce flux sanguin le plus rapidement possible, que ce soit par intervention chirurgicale ou traitement médicamenteux intraveineux, sans quoi la vie du patient est en jeu.
Pour analyser l’impact du moment d’arrivée des patients, les chercheurs ont comparé les données de 27 270 patients STEMI arrivant à l’hôpital durant les heures creuses à celles de 15 972 patients arrivant pendant les heures normales d’ouverture.
Les résultats ont été obtenus à partir de 447 hôpitaux à travers les États-Unis, couvrant la période allant de janvier 2007 à septembre 2010.
Les recherches ont montré qu’en moyenne, les patients se présentant aux urgences pendant les heures normales attendaient 56 minutes pour subir l’angioplastie nécessaire à l’ouverture de leur vaisseau sanguin bloqué.
En revanche, ceux qui arrivent le soir, le week-end ou les jours fériés doivent attendre en moyenne 72 minutes pour cette procédure vitale. De plus, les patients STEMI avaient un risque accru de mortalité de 13 % s’ils se présentaient à l’hôpital durant ces périodes.
Le Dr Jorge Saucedo, principal auteur de l’étude et chef de cardiologie à l’Institut Cardiovasculaire de Northshore, a déclaré : « Cependant, d’autres facteurs non mesurés pourraient également influencer ce léger accroissement du risque de mortalité. Par exemple, les patients ont-ils attendu plus longtemps pour se rendre à l’hôpital en pleine nuit ? Nous n’avons pas pu l’évaluer, mais cela pourrait également avoir des répercussions sur les résultats. »
Réduire les Temps de « Porte à Ballon »
Le Dr Saucedo a souligné : « La seule manière réaliste d’aligner les temps de porte à ballon entre les heures creuses et les heures normales serait d’assurer la disponibilité d’un laboratoire de cathétérisme entièrement équipé 24 heures sur 24. »
Le terme « temps porte à ballon » désigne le laps de temps entre l’admission du patient à l’hôpital et la réalisation de l’angioplastie. Ce processus implique l’insertion d’un ballonnet dégonflé dans l’artère par le biais d’un cathéter, qui est ensuite gonflé au site de blocage, permettant ainsi de rétablir le flux sanguin vers le cœur.
« À ce stade, nous ne pouvons pas recommander cette solution, car les coûts humains et financiers pourraient être prohibitifs », a ajouté le Dr Saucedo. « Néanmoins, il est crucial d’initier cette discussion, car très peu d’hôpitaux maintiennent des équipes en service pour gérer ces urgences. »
L’étude a montré que près de 88 % des patients STEMI arrivant durant les heures normales et 79 % durant les heures creuses ont reçu une angioplastie dans le délai recommandé de 90 minutes par l’AHA.
De plus, l’heure d’arrivée à l’urgence n’avait pas d’impact significatif sur le temps requis pour :
- Administrer de l’aspirine au patient
- Effectuer un électrocardiogramme pour évaluer la fonction électrique du cœur
- Administrer un médicament anti-coagulant intraveineux.
Gestion des Heures Creuses et Résultats des Patients STEMI
Bien que des différences de temps de porte à ballon aient été observées entre les deux groupes de patients, le Dr Saucedo a précisé que son étude démontre une diminution des décès à l’hôpital et une amélioration des temps de porte à ballon en conformité avec les lignes directrices de la mission AHA : Lifeline.
« Il est important de souligner que tous les autres paramètres de qualité étaient très similaires entre ces groupes de patients », a-t-il déclaré. « Nous devons communiquer clairement que la gestion des patients STEMI durant les heures creuses se montre très efficace. »
Il a ajouté : « Mission : Lifeline a véritablement amélioré les soins pour les patients STEMI et les interventions de réanimation cardiaque aux États-Unis. Cela prouve comment les patients STEMI sont gérés de manière adéquate, quel que soit le moment de leur arrivée aux urgences. »
Enfin, une étude récente a révélé que la polymyalgia rheumatica augmente le risque de crise cardiaque et d’accident vasculaire cérébral chez les personnes âgées, soulignant l’importance d’une surveillance attentive de cette condition.
Nouvelles Perspectives 2024 sur les Crises Cardiaques
À l’aube de 2024, des recherches récentes indiquent des avancées prometteuses dans le traitement des crises cardiaques. Des études montrent que l’utilisation de nouvelles techniques d’imagerie permet de détecter les blocages artériels plus rapidement, offrant aux cardiologues une meilleure chance d’intervenir précocement. Par ailleurs, des essais cliniques en cours examinent l’efficacité de nouveaux médicaments anti-coagulants qui pourraient réduire les temps d’attente pour les interventions chirurgicales.
En outre, des statistiques récentes révèlent que l’éducation du public sur les symptômes des crises cardiaques et l’importance d’une intervention rapide pourrait potentiellement réduire la mortalité. Les campagnes de sensibilisation, notamment celles menées sur les réseaux sociaux, encouragent les personnes à reconnaître les signes avant-coureurs et à agir rapidement.
En somme, alors que la recherche continue d’évoluer, il est essentiel de rester informé des dernières découvertes afin de maximiser les chances de survie en cas de crise cardiaque. Les efforts doivent se concentrer non seulement sur le traitement des patients, mais aussi sur la prévention et la sensibilisation à cette affection grave.








