La maladie coronarienne désigne un rétrécissement des artères coronaires, ces vaisseaux sanguins essentiels qui alimentent le cœur en oxygène et en sang. Connue également sous le nom de maladie de l’artère coronaire, elle demeure l’une des principales causes de mortalité et de morbidité dans le monde.
La maladie coronarienne (CHD) se développe généralement lorsque le cholestérol s’accumule sur les parois des artères, formant des plaques qui réduisent le flux sanguin vers le cœur. Cette obstruction peut, à terme, provoquer la formation de caillots sanguins, obstruant ainsi l’apport sanguin au muscle cardiaque.
Cette pathologie est souvent responsable d’angine de poitrine (douleur thoracique), d’essoufflement, d’infarctus du myocarde ou de crises cardiaques. Aux États-Unis, elle est à l’origine de 370 000 décès chaque année.
Faits rapides sur la maladie coronarienne:
- En 2008, les cardiopathies coronariennes représentaient 23,5% de tous les décès aux États-Unis.
- D’après les Centers for Disease Control (CDC), environ 735 000 Américains subissent une crise cardiaque chaque année.
- Les symptômes incluent souvent douleur thoracique ou gêne, ainsi qu’essoufflement.
- Les formes courantes de maladie coronarienne sont l’angine et la crise cardiaque.
Qu’est-ce que la maladie coronarienne?
Le cœur, un muscle de la taille d’un poing humain adulte, pompe le sang vers les poumons pour y récupérer de l’oxygène. Ce sang oxygéné retourne ensuite au cœur avant d’être distribué aux organes via les artères.
Le sang retourne au cœur par les veines pour être à nouveau pompé vers les poumons. Ce cycle est ce que l’on appelle la circulation.
Les artères coronaires constituent le réseau vasculaire du cœur. Elles se situent à la surface du cœur et fournissent l’oxygène nécessaire au muscle cardiaque. Si ces artères se rétrécissent, l’apport sanguin peut devenir insuffisant, en particulier lors d’efforts physiques.
Initialement, cette réduction du flux sanguin peut ne pas entraîner de symptômes, mais à mesure que des dépôts graisseux s’accumulent, des signes cliniques peuvent se manifester.
Causes
La maladie coronarienne débute souvent par une lésion de la paroi interne d’une artère coronaire. Ces dommages favorisent l’accumulation de dépôts graisseux, appelés plaques, qui composent le processus d’athérosclérose.
Si ces plaques se fissurent, cela peut entraîner la formation de caillots sanguins qui bloquent le flux sanguin et, par conséquent, provoquer une crise cardiaque.
Voici un modèle 3D interactif de la maladie coronarienne. Explorez-le pour en savoir plus sur les maladies coronariennes.
Symptômes
Angine
Les symptômes de l’angine de poitrine incluent :
- Douleur thoracique : souvent décrite comme une sensation de compression, de pression, de lourdeur ou de brûlure. Elle débute généralement derrière le sternum et peut irradier vers le cou, la mâchoire, les bras ou le dos.
- Symptômes associés : incluent l’indigestion, les brûlures d’estomac, la faiblesse, la transpiration, la nausée, les crampes et l’essoufflement.
Les types d’angine comprennent :
- Angine stable : inconfort temporaire lié à l’effort, soulagé par le repos.
- Angine instable : survenant au repos ou durant un effort léger, souvent plus intense et prolongée.
- Angine de Prinzmetal : causée par un spasme des artères coronaires, se produisant souvent au repos.
Essoufflement (dyspnée)
La CHD peut causer un essoufflement, rendant les efforts quotidiens épuisants, surtout lorsque le cœur ne reçoit pas suffisamment d’oxygène.
Crise cardiaque
Une crise cardiaque se produit lorsque le muscle cardiaque est privé de sang et d’oxygène, entraînant la mort cellulaire. Les symptômes incluent :
- Douleur thoracique, légère à sévère
- Toux
- Vertiges
- Essoufflement
- Peau pâle ou grise
- Sensation de malaise général
- Nausées et vomissements
- Agitation
- Transpiration excessive
La douleur thoracique peut irradier vers le cou, la mâchoire, les bras et parfois le dos. Elle ne s’atténue pas avec le changement de position et peut durer de quelques minutes à plusieurs heures.
Il s’agit d’une urgence médicale cruciale. En cas de symptômes de crise cardiaque, il est impératif d’appeler les services d’urgence.
Traitement
Bien que la maladie coronarienne ne puisse être guérie, elle peut être efficacement gérée grâce aux avancées médicales actuelles.
Le traitement comprend des modifications du mode de vie, des médicaments et éventuellement des interventions chirurgicales.
Les recommandations de mode de vie incluent l’arrêt du tabac, une alimentation équilibrée et l’exercice régulier.
Les médicaments utilisés sont :
- Statines : prouvées efficaces pour réduire le cholestérol, mais peuvent ne pas fonctionner pour tous.
- Aspirine à faible dose : diminue le risque de caillots sanguins.
- Bêta-bloquants : réduisent la pression artérielle et la fréquence cardiaque.
- Antidouleurs comme la nitroglycérine : soulagent la douleur thoracique.
- Inhibiteurs de l’ECA : abaissent la pression artérielle et ralentissent la progression de la maladie.
- Bloqueurs des canaux calciques : améliorent le flux sanguin et réduisent l’hypertension.
Chirurgie
Des interventions chirurgicales peuvent être nécessaires pour ouvrir ou remplacer des artères gravement rétrécies :
- Chirurgie au laser : crée de nouveaux vaisseaux sanguins.
- Pontage coronarien : utilise un vaisseau sanguin pour contourner une artère obstruée.
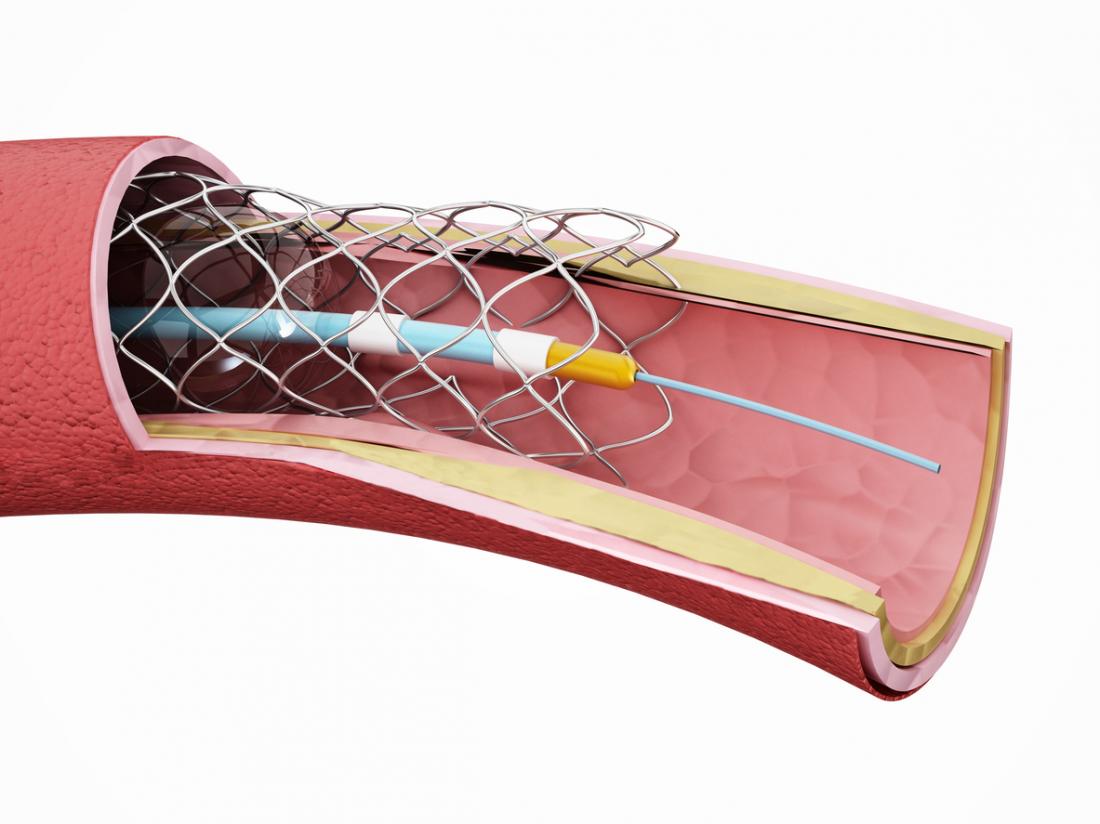
- Angioplastie : un ballonnet dilate l’artère rétrécie, souvent suivi d’une mise en place de stent.
Dans des cas très rares, une transplantation cardiaque peut être envisagée si le cœur est gravement endommagé.
Prévention
Un contrôle régulier de votre taux de cholestérol peut considérablement réduire le risque de maladie coronarienne. L’activité physique, la limitation de l’alcool, l’arrêt du tabac et une alimentation saine sont des éléments clés.
Les personnes atteintes de maladies coronariennes ou de diabète doivent suivre les recommandations de leur médecin pour gérer ces conditions.
Facteurs de risque
Le tabagisme est un facteur de risque majeur. Il peut :
- Augmenter l’inflammation dans les artères coronaires.
- Une femme qui fume 20 cigarettes par jour a six fois plus de risques de développer une maladie coronarienne.
- Les hommes fumeurs ont trois fois plus de risques que les non-fumeurs.
D’autres facteurs de risque incluent :
- Âge : le risque augmente avec l’âge.
- Genre : les hommes sont plus à risque, mais les femmes le deviennent après la ménopause.
- Antécédents familiaux : un parent ayant eu une maladie coronarienne avant 60 ans augmente le risque.
- Hypertension : provoque l’épaississement et le rétrécissement des artères.
- Hypercholestérolémie : favorise la formation de plaques.
- Inactivité physique et mauvaise alimentation : augmentent les risques.
- Stress chronique : associé à des dommages vasculaires.
- Syndrome métabolique : lié à un risque accru.
Certains facteurs de risque ne sont pas liés au mode de vie, tels que :
- Niveaux élevés d’homocystéine : lié à une incidence accrue de coronaropathie.
- Niveaux élevés de fibrinogène : favorisent la coagulation sanguine excessive.
Des niveaux élevés de lipoprotéines sont également associés à un risque accru de maladies cardiovasculaires.
Diagnostic
Le diagnostic de la maladie coronarienne repose sur un examen physique, des antécédents médicaux et plusieurs tests, notamment :
- Électrocardiogramme (ECG) : enregistre l’activité cardiaque.
- Moniteur Holter : appareil portable qui enregistre l’activité cardiaque sur plusieurs jours.
- Échocardiogramme : échographie du cœur pour vérifier son fonctionnement.
- Test d’effort : évalue la réponse du cœur à l’exercice.
- Cathétérisme coronarien : injecte un colorant pour visualiser les artères cardiaques.
- Tomodensitogrammes : détectent le calcium dans les artères coronaires et d’autres anomalies.
- Ventriculographie nucléaire : utilise des traceurs pour observer les cavités cardiaques.
- Analyses sanguines : mesurent le taux de cholestérol, surtout chez les personnes à risque.
Nouvelles Perspectives de Recherche en 2024
En 2024, les recherches sur la maladie coronarienne ont ouvert de nouvelles voies prometteuses. Plusieurs études récentes soulignent l’importance de la génétique dans le développement de cette maladie, suggérant que des tests génétiques pourraient aider à identifier les individus à risque élevé.
De plus, des avancées dans le domaine de la thérapie génique montrent un potentiel pour traiter directement des anomalies génétiques contribuant à l’athérosclérose. Ces découvertes pourraient révolutionner notre approche du traitement et de la prévention.
Sur le plan de la nutrition, une étude de 2024 a révélé que les régimes riches en acides gras oméga-3, comme ceux provenant de poissons gras, pourraient réduire significativement le risque de maladie coronarienne en diminuant l’inflammation et en améliorant le profil lipidique.
Enfin, l’utilisation de technologies de télémedecine pour surveiller les patients à risque, en leur permettant d’avoir un suivi régulier de leurs paramètres vitaux, s’avère être une avancée considérable pour prévenir les complications associées à la maladie coronarienne.








