Une ovariectomie est une intervention chirurgicale visant à retirer un ou les deux ovaires d’une femme. Cette opération est principalement réalisée pour prévenir ou traiter certaines conditions médicales, notamment le cancer de l’ovaire ou l’endométriose.
Toutefois, une ovariectomie présente des risques et des complications qui nécessitent une discussion approfondie avec un médecin avant de prendre toute décision.
La durée de la chirurgie est généralement de quelques heures, mais le temps de récupération peut varier d’une personne à l’autre. L’autosoin joue un rôle crucial dans le processus de guérison, et il est essentiel de se renseigner sur les soins post-opératoires pour éviter des complications indésirables.
Qu’est-ce qu’une ovariectomie?
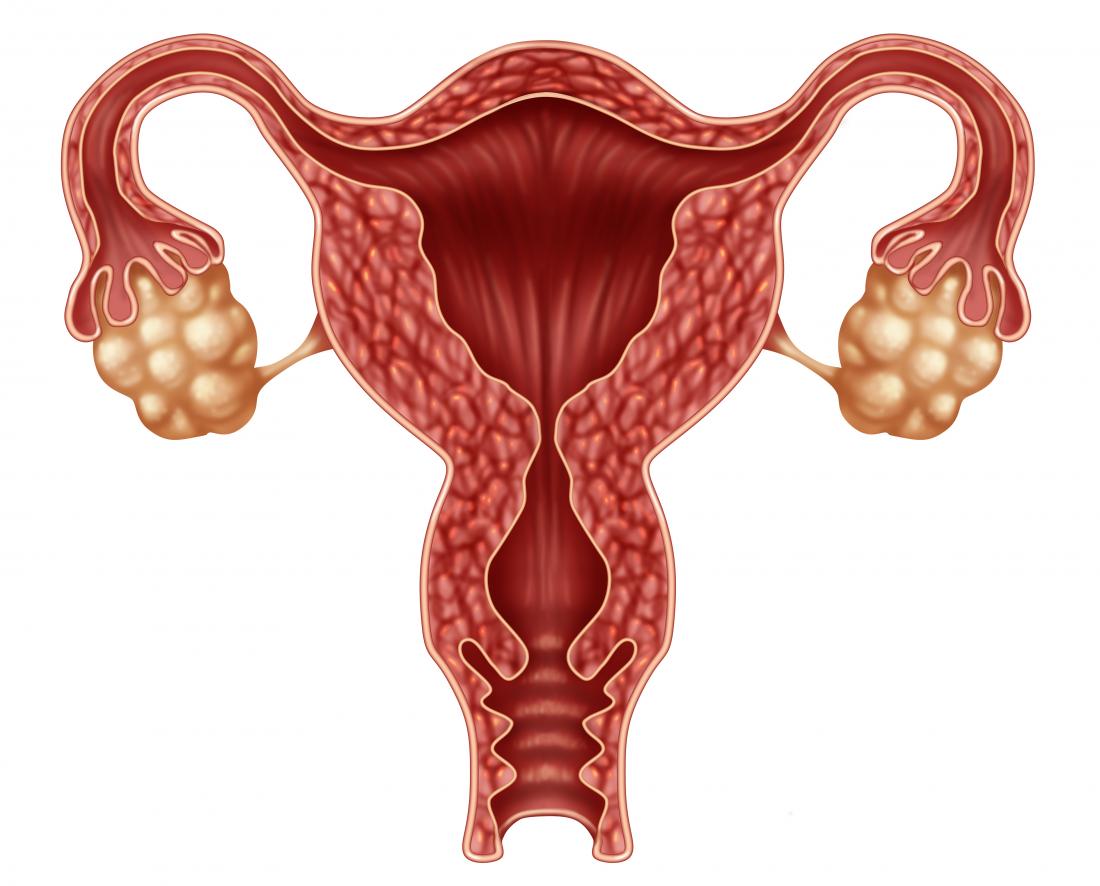
L’ovariectomie désigne l’ablation chirurgicale d’un ou des deux ovaires. Cette intervention peut être effectuée seule ou dans le cadre d’une hystérectomie, qui implique également le retrait de l’utérus et parfois d’autres structures adjacentes.
Les raisons de procéder à une ovariectomie incluent :
- Le traitement de la croissance de tissus anormaux liés à l’endométriose.
- La réduction du risque de grossesse extra-utérine.
- Le traitement de maladies inflammatoires pelviennes (PID).
- L’élimination de kystes ovariens, d’abcès ou de cellules cancéreuses présentes dans les ovaires.
- La suppression de la source d’œstrogène, qui peut exacerber certains types de cancers, comme le cancer du sein.
Les femmes porteuses des gènes BRCA1 ou BRCA2 peuvent également envisager une ovariectomie préventive en raison de leur risque accru de développer certains cancers.
Types d’ovariectomie
L’ovariectomie englobe plusieurs types d’interventions. Voici les principales variantes :
- Ovariectomie unilatérale : Retrait d’un seul ovaire, généralement pratiqué chez les femmes souhaitant encore avoir des enfants.
- Ovariectomie bilatérale : Enlèvement des deux ovaires, souvent pour prévenir la progression de maladies ou la dissémination des cellules cancéreuses.
- Salpingo-ovariectomie : Ablation de l’ovaire avec la trompe de Fallope, souvent en cas de cancers ou d’autres troubles.
- Ovariectomie prophylactique : Intervention préventive visant à diminuer le risque de maladies futures.
Quoi attendre
Avant de subir une ovariectomie, il est crucial de discuter avec le médecin des attentes relatives à l’opération et à la période de récupération.
Différents tests peuvent être effectués avant la chirurgie, tels que :
- Examens physiques.
- Analyses de sang.
- Tests d’urine.
- Tomodensitométrie (TDM).
- Ultrason.
L’ovariectomie peut être réalisée par voie abdominale ouverte ou laparoscopique. Ces deux méthodes ne devraient pas excéder quelques heures, bien qu’une hospitalisation d’une ou plusieurs nuits puisse être nécessaire.
Chirurgie abdominale ouverte : Un chirurgien réalise une incision dans l’abdomen et sépare délicatement les muscles. Les vaisseaux sanguins sont temporairement attachés pour éviter les saignements, puis l’ovaire ou les ovaires sont retirés avant de fermer l’incision.
Chirurgie laparoscopique : Un instrument fin est inséré à proximité du nombril, permettant au chirurgien de visualiser et d’enlever l’ovaire via une caméra miniature. Cette méthode tend à laisser des cicatrices moins visibles et à favoriser un temps de récupération plus court par rapport à la chirurgie abdominale ouverte.
Après l’opération
Il est recommandé qu’une personne accompagne la patiente pour le retour à domicile et l’assiste durant les premiers jours suivant l’opération.
La plupart des femmes nécessiteront un repos d’au moins 2 à 3 semaines avant de reprendre le travail. Des consultations régulières permettront au médecin d’évaluer et d’ajuster le processus de récupération si besoin.
Combien de temps dure la récupération?
Le temps de récupération après une ovariectomie dépend de plusieurs facteurs, notamment le type d’intervention pratiquée. La chirurgie laparoscopique peut nécessiter seulement une journée d’hospitalisation, tandis que la chirurgie abdominale ouverte exige généralement un séjour de 2 jours ou plus.
Voici quelques recommandations générales pour favoriser la récupération :
- Se reposer avant et après la chirurgie.
- Prendre des respirations profondes et relaxantes.
- Éviter de soulever des objets lourds ou de pratiquer des exercices intenses.
- S’abstenir de rapports sexuels.
- Ne pas utiliser de tampons durant la convalescence.
- Adapter son alimentation et prendre des médicaments pour la constipation si nécessaire.
- Prévenir les infections, en évitant les bains et les vêtements serrés.
Les médecins fournissent également des instructions sur les soins du site d’incision, notamment l’importance d’un nettoyage régulier, de garder la zone sèche et de surveiller les signes d’infection.
Risques et complications

Bien qu’une ovariectomie soit souvent réalisée pour traiter ou prévenir des maladies, elle peut également exposer les femmes à d’autres risques. Les complications graves sont rares, mais les personnes qui fument, sont obèses ou souffrent de diabète peuvent avoir un risque accru.
Les femmes ayant des antécédents de chirurgie pelvienne ou d’infections graves peuvent également être plus vulnérables aux complications.
Il est à noter que les femmes ayant subi une ovariectomie bilatérale ne pourront plus concevoir. Ainsi, celles qui envisagent une grossesse à l’avenir devraient discuter des alternatives à l’ovariectomie avec leur médecin.
Signes de complications
Il est crucial de signaler tout signe de complication à un médecin rapidement. Ces signes incluent :
- Fièvre.
- Écoulement sanguin anormal.
- Rougeurs et gonflements autour de l’incision.
- Chaleur excessive au niveau de la peau près de l’incision.
- Nausées et vomissements persistants.
- Difficulté à uriner.
- Douleurs abdominales chroniques.
- Essoufflement ou douleurs thoraciques.
- Sautes d’humeur.
- Dépression.
Risques chirurgicaux
La chirurgie comporte également certains risques, parmi lesquels :
- Saignement excessif ou caillots sanguins.
- Infection.
- Tissu cicatriciel.
- Dégâts nerveux.
- Rupture de tumeur.
- Lésions des voies urinaires ou d’autres organes.
- Hernie causée par l’affaiblissement des muscles abdominaux.
Dans de rares cas, des problèmes respiratoires ou cardiaques peuvent survenir après l’anesthésie.
Changements hormonaux
Les femmes ayant subi une ovariectomie bilatérale avant la ménopause doivent souvent suivre un traitement hormonal pour atténuer les symptômes de la ménopause. L’hormonothérapie peut entraîner des effets secondaires tels que des sautes d’humeur, des nausées et des maux de tête.
Certaines femmes choisissent de ne pas prendre d’hormones de remplacement et de laisser leur corps passer par la ménopause naturellement. Il est recommandé de discuter des changements hormonaux potentiels avec un médecin avant l’intervention. Certaines patientes peuvent être de bonnes candidates pour un traitement hormonal, tandis que d’autres ne le seront pas.
Ostéoporose
Une ovariectomie bilatérale peut également augmenter le risque d’ostéoporose, rendant les os plus fragiles en raison de la réduction des niveaux d’œstrogène dans le corps.
L’ostéoporose accroît le risque de fractures, notamment en cas de chute ou de traumatisme.
Espérance de vie
Les femmes qui conservent leurs ovaires jusqu’à 50 ans peuvent avoir une espérance de vie plus longue que celles ayant subi une ovariectomie bilatérale prématurée.
Certaines études ont montré qu’une ovariectomie bilatérale pourrait réduire le risque de décès par cancer de l’ovaire et du sein, mais paradoxalement, elle peut également augmenter le risque de décès pour d’autres causes.
Cependant, pour les femmes porteuses des gènes BRCA1 ou BRCA2, cette chirurgie peut être la meilleure option. Des recherches ont révélé que ces femmes, après ovariectomie, voient leur risque de décès par certains cancers diminuer de 80 % et celui de décès pour toutes causes de 77 %.
Il est primordial que chaque patiente discute de son historique médical et de ses options avec un médecin avant de prendre la décision de subir une ovariectomie.
Perspective
Une ovariectomie peut s’avérer être une procédure salvatrice dans de nombreux cas. Cependant, les femmes ayant un utérus et des ovaires sains doivent examiner attentivement leurs options avec un professionnel de santé, car cette intervention comporte des risques.
Il est important de se donner suffisamment de temps pour récupérer après la chirurgie, car la durée de convalescence peut varier. Il peut être judicieux d’avoir un soutien à domicile durant les premiers jours pour faciliter les tâches quotidiennes.
Les femmes ayant subi le retrait d’un ovaire tout en conservant leur utérus peuvent ressentir peu de changements, car leur équilibre hormonal et leurs cycles menstruels resteront relativement inchangés. En revanche, celles ayant subi une ovariectomie bilatérale constateront des modifications plus significatives.
Les médecins sont là pour aider les patientes à naviguer dans les options de récupération et pour fournir des informations sur les symptômes à anticiper après une ovariectomie.
Actualités et recherches récentes
Au fil des années, des études ont mis en lumière l’importance des traitements préventifs et des approches personnalisées pour les patientes à risque. Par exemple, une recherche récente a démontré que les femmes ayant une prédisposition génétique pourraient bénéficier d’un suivi régulier et de traitements préventifs pour minimiser les risques associés à l’ovariectomie.
De plus, les avancées technologiques dans les techniques chirurgicales, comme la laparoscopie, ont considérablement amélioré les résultats post-opératoires et réduit les temps de récupération.
Des études récentes se concentrent également sur l’impact de la santé mentale après une ovariectomie, soulignant la nécessité de traiter non seulement les aspects physiques de la récupération, mais aussi le bien-être émotionnel des patientes. Un suivi psychologique peut être bénéfique pour aider les femmes à gérer les changements hormonaux et les impacts psychologiques associés.
Enfin, il est essentiel de rester informé des nouvelles recommandations en matière de dépistage et de prévention pour les femmes ayant des antécédents familiaux de cancer, afin d’optimiser leur santé globale et leur qualité de vie post-chirurgicale.








