Les plaies de lit, également connues sous le nom d’escarres ou d’ulcères de pression, touchent principalement les personnes qui passent de longues périodes immobiles, comme celles atteintes de paralysie, de maladies chroniques, ou simplement en raison de l’âge avancé et de la fragilité.
Ces lésions cutanées se produisent généralement en raison d’une pression persistante ou d’une friction sur certaines zones du corps, surtout lorsqu’il est difficile de changer de position.
Les individus incapables de réaliser même de légers mouvements sont particulièrement vulnérables aux escarres.
Bien que les plaies puissent survenir n’importe où sur le corps, les zones osseuses comme les coudes, les genoux, les talons, le coccyx et les chevilles sont plus sujettes à ces lésions.
Les escarres sont traitables, mais un traitement trop tardif peut entraîner des complications graves, parfois fatales.
Aux États-Unis, la prévalence des escarres dans les unités de soins intensifs est préoccupante, estimée entre 16,6 % et 20,7 % des patients.
Faits rapides sur les escarres
Voici quelques points clés à retenir concernant les plaies de pression. Pour des informations plus détaillées, référez-vous à l’article principal.
- Les escarres touchent généralement les individus ayant une mobilité réduite.
- Les zones osseuses sont particulièrement à risque.
- Les plaies se développent en plusieurs stades, et une identification précoce est cruciale pour un traitement efficace.
- Un repositionnement fréquent des patients est essentiel pour prévenir l’apparition d’escarres.
Traitement

La prise en charge des ulcères de pression est un enjeu de santé complexe.
Une plaie ouverte ne guérit pas rapidement et, même en cas de guérison, le processus peut être long et imprévisible, en raison des dommages infligés à la peau et aux tissus sous-jacents.
Les ulcères de pression de faible gravité peuvent guérir en quelques semaines avec un traitement approprié, tandis que les lésions plus sévères peuvent nécessiter une intervention chirurgicale.
Les étapes suivantes doivent être suivies :
- Éliminer la pression sur la plaie en repositionnant le patient ou en utilisant des coussins spéciaux.
- Nettoyer la plaie : pour les lésions mineures, utilisez de l’eau et un savon doux. Les plaies ouvertes nécessitent un nettoyage avec une solution saline à chaque changement de pansement.
- Gérer l’incontinence autant que possible.
- Retirer les tissus nécrosés : un débridement est essentiel pour favoriser la guérison.
- Appliquer des pansements adaptés : ils protègent la plaie et favorisent la cicatrisation.
- Utiliser des antibiotiques, qu’ils soient oraux ou sous forme de crème, pour traiter les infections.
Dans les premiers stades, les ulcères peuvent être traités à domicile, mais ceux de plus grande gravité nécessitent des soins professionnels.
Traitement par pression négative
Également connu sous le nom de thérapie assistée par le vide, ce traitement consiste à appliquer un système d’aspiration sur l’escarre. Cette méthode aide à éliminer l’humidité de l’ulcère, accélérant ainsi le processus de guérison et diminuant le risque d’infection.
Les plaies traitées ainsi peuvent guérir en environ six semaines, à un coût bien inférieur à celui des interventions chirurgicales.
Chirurgie
Dans certains cas, les escarres peuvent devenir si graves qu’une intervention chirurgicale s’avère nécessaire.
Le but de la chirurgie est de nettoyer la plaie, de traiter ou de prévenir les infections, et d’atténuer la perte de liquides tout en minimisant les risques de complications.
La technique consiste à utiliser un greffon de muscle, de peau ou d’autres tissus du patient pour recouvrir la plaie et protéger l’os atteint, un processus connu sous le nom de reconstruction par lambeaux.
Étapes des escarres
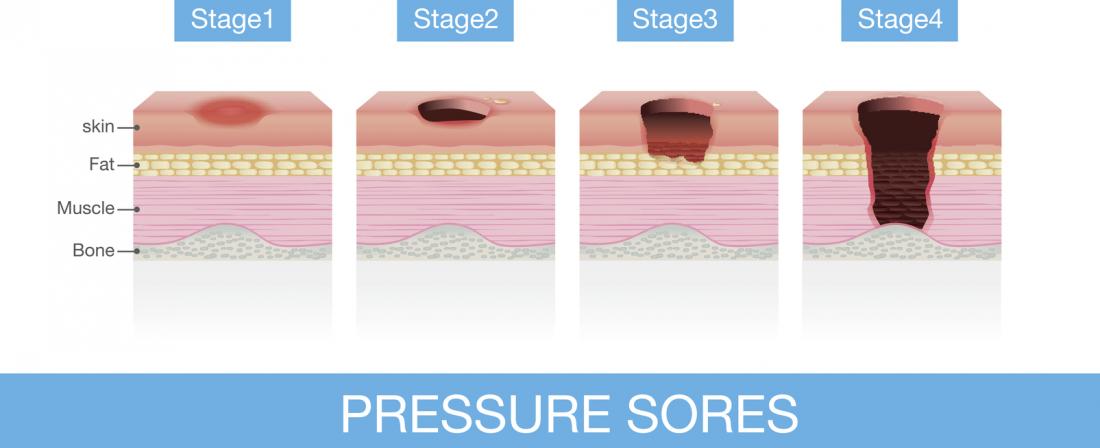
Les escarres évoluent en quatre stades :
- Stade 1 : la peau apparaît rouge et chaude au toucher, avec des sensations d’irritation.
- Stade 2 : une plaie ouverte douloureuse ou une ampoule se forme, accompagnée d’une décoloration de la peau environnante.
- Stade 3 : un aspect de cratère se développe, indiquant des lésions tissulaires plus profondes sous la peau.
- Stade 4 : des dommages graves à la peau et aux tissus sont présents, avec possibilité d’infection, rendant visibles les muscles, os et tendons.
Une plaie infectée met plus de temps à guérir, et l’infection peut se propager à d’autres parties du corps.
Photos
Attention : les images suivantes peuvent être graphiques :
Stade précoce, nécrose de pression
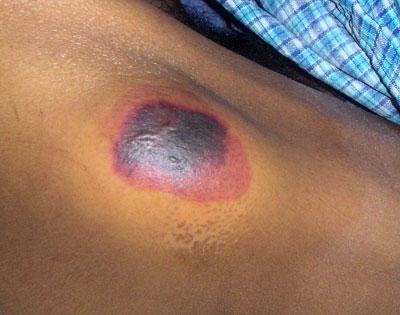
Mal de pression à un stade précoce
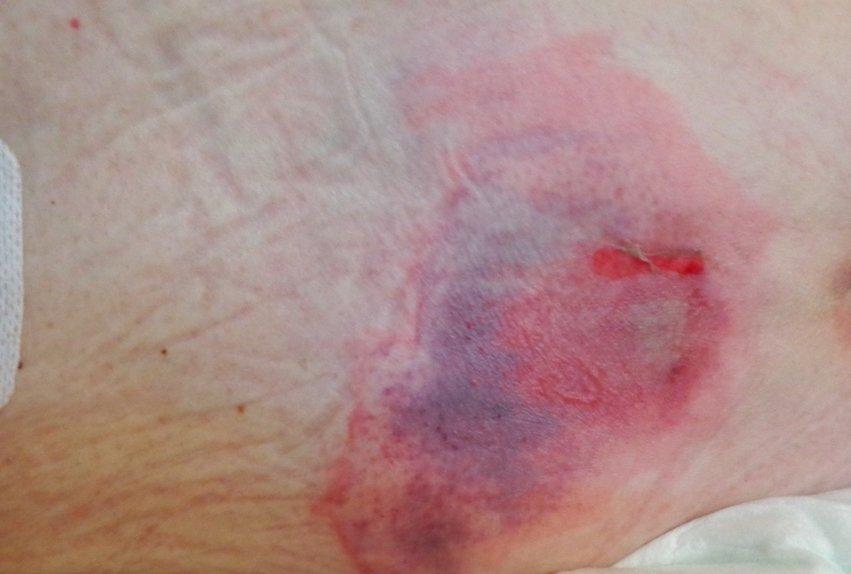
Étape 4 : plaie de pression
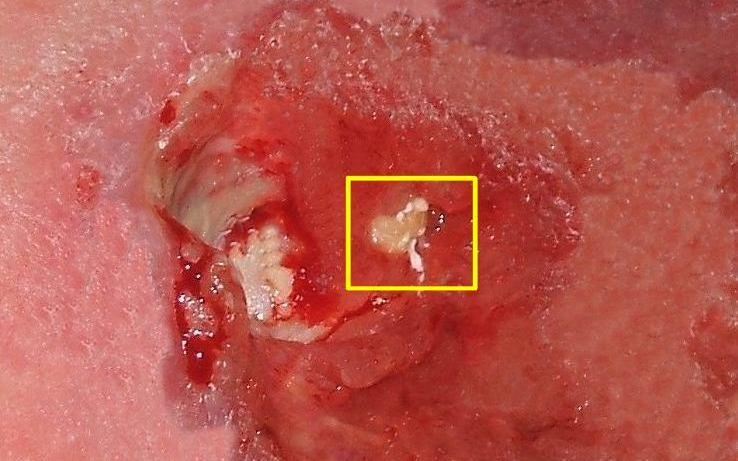
Mal de pression sévère
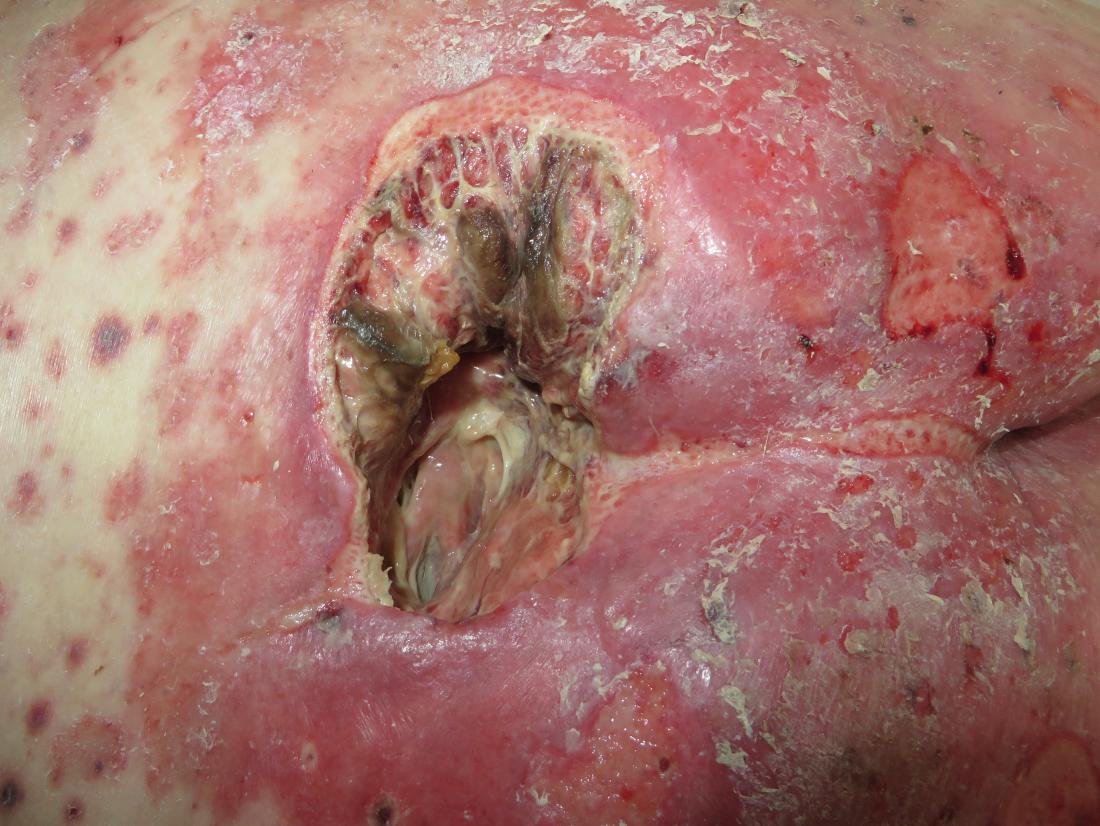
Prévention
Malgré un excellent encadrement médical, les escarres peuvent être difficiles à prévenir, surtout chez les patients à risque.
La prévention reste toujours plus simple que le traitement, mais elle nécessite tout de même des efforts soutenus.
Voici quelques conseils pour réduire le risque d’escarres :
- Déplacer le patient au moins toutes les 15 minutes pour ceux en fauteuil roulant et toutes les 2 heures pour ceux alités.
- Effectuer des inspections quotidiennes de la peau.
- Maintenir la peau propre et sèche.
- Assurer une bonne nutrition pour améliorer la santé générale et favoriser la cicatrisation.
- Éviter de fumer.
- Encourager des exercices, même au lit avec assistance, pour améliorer la circulation sanguine.
Les patients doivent signaler toute plaie potentielle à leur professionnel de santé.
Un physiothérapeute peut également donner des recommandations sur les meilleures positions à adopter pour prévenir les escarres.
Causes
Toute personne restant immobile pendant de longues périodes et incapable de changer de position sans assistance est à risque de développer des escarres. Ces ulcères peuvent progresser rapidement et s’avérer difficiles à guérir.
Une pression continue peut perturber la circulation sanguine dans les zones vulnérables. Sans un apport sanguin adéquat, les tissus peuvent commencer à se détériorer.
Selon les recherches de Johns Hopkins Medicine, une plaie peut se former si l’apport sanguin est interrompu pendant plus de 2 à 3 heures.
Les ulcères de pression sont généralement causés par :
– Pression continue : lorsque la peau est soumise à une pression constante entre un os et une surface dure, l’irrigation sanguine peut être compromise.
– Friction : chez certains patients, surtout ceux ayant une peau fine et fragile, le mouvement peut endommager la peau et augmenter le risque d’escarres.
– Cisaillement : lorsque la peau glisse dans une direction tandis que l’os sous-jacent se déplace dans une autre, cela peut provoquer des lésions. Cela peut se produire si un patient glisse sur un lit ou si la partie supérieure du lit est trop élevée.
Un tissu lésé est susceptible de s’infecter, ce qui peut entraîner des complications graves.
Symptômes
Les ulcères de pression touchent fréquemment ceux qui ne peuvent bouger en raison de maladies, de paralysies ou de vieillesse.
Les patients utilisant un fauteuil roulant sont plus exposés à des plaies de pression sur :
- Les fesses et le coccyx
- La colonne vertébrale
- Les omoplates
- Le dos des bras et des jambes
Les personnes alitées sont particulièrement à risque sur les zones osseuses telles que les chevilles, les talons, les épaules, le coccyx, les coudes, et l’arrière de la tête.
Facteurs de risque

Les ulcères de pression sont plus fréquents chez les personnes qui :
- Sont immobilisées à cause d’une blessure, d’une maladie ou d’une sédation
- Ont subi des lésions à long terme de la moelle épinière
Les patients avec des lésions de la moelle épinière ou des troubles neuropathiques, comme le diabète, peuvent avoir une sensibilité réduite.
Ils peuvent ne pas ressentir le développement d’escarres et continuer à rester immobiles, aggravant ainsi la situation.
Les facteurs de risque incluent :
- L’âge avancé, car la peau devient plus fine et vulnérable avec le temps.
- Une perception réduite de la douleur due à des lésions à la moelle épinière, rendant difficile la détection de douleurs.
- Une circulation sanguine déficiente en raison de maladies comme le diabète, du tabagisme ou de la compression.
- Une mauvaise alimentation, surtout en cas de carence en protéines, vitamine C et zinc.
- Une conscience mentale altérée, causée par des maladies ou des médicaments, peut réduire la capacité du patient à agir préventivement.
- L’incontinence, qui peut entraîner une humidité constante sur certaines zones de la peau, augmentant le risque de dégradation cutanée.
Un indice de masse corporelle (IMC) trop bas ou trop élevé augmente également les risques.
Les personnes ayant un IMC faible ont moins de tissu de protection autour des os, tandis que celles en surpoids peuvent rencontrer des plaies à des endroits atypiques. Des études montrent que les personnes avec un IMC entre 30 et 39,9 ont 1,5 fois plus de risques de développer des ulcères de pression.
Complications
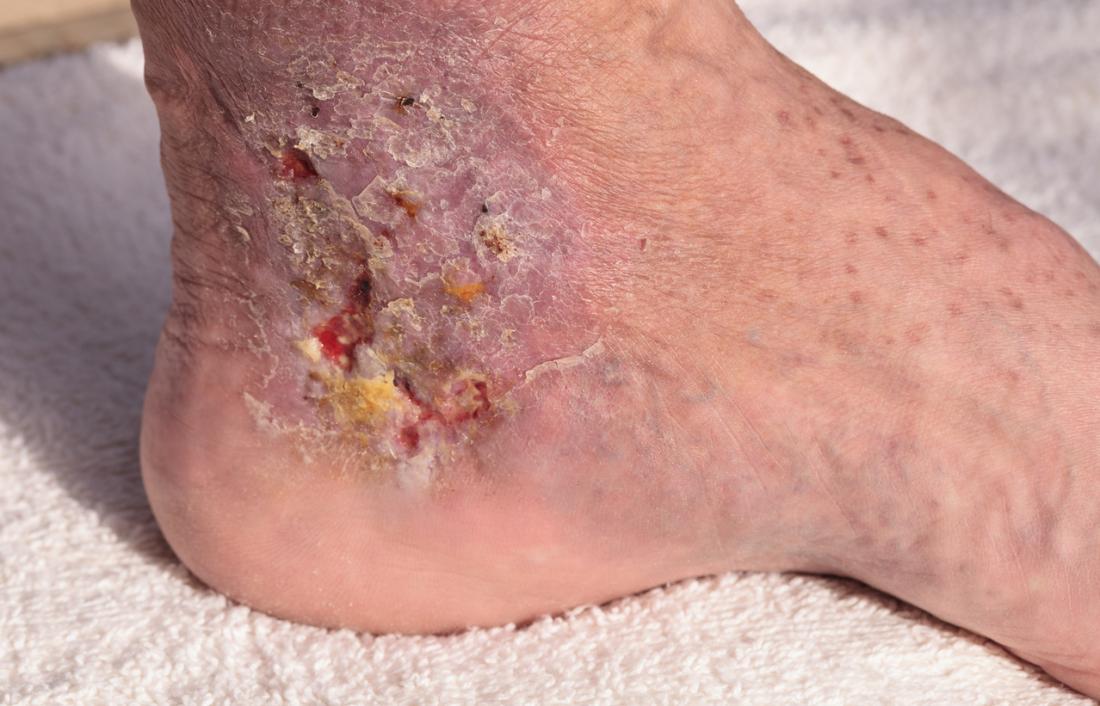
Sans un traitement approprié, les escarres peuvent entraîner des complications sévères.
La cellulite, une infection bactérienne potentiellement mortelle, peut survenir, affectant les couches superficielles et profondes de la peau. Cette infection peut mener à une septicémie, une condition grave qui peut se propager à d’autres parties du corps.
Des infections osseuses et articulaires peuvent également se développer si une escarre progresse jusqu’aux os ou aux articulations, entraînant des dommages au cartilage et réduisant la fonction des membres.
La septicémie peut survenir lorsque des bactéries pénètrent dans la circulation sanguine à travers des plaies, en particulier celles avancées, pouvant conduire à un choc septique et à une défaillance des organes, une situation potentiellement mortelle.
Il existe également un risque accru de développer un cancer agressif des cellules squameuses de la peau chez les patients ayant des escarres.
Perspective
Les escarres de stade 2 peuvent guérir en 1 à 6 semaines, mais celles atteignant le stade 3 ou 4 peuvent nécessiter plusieurs mois, voire ne jamais guérir, particulièrement chez les personnes ayant des problèmes de santé sous-jacents.
Avec des mesures préventives adéquates, tant les patients que le personnel médical peuvent considérablement diminuer le risque de développement d’escarres.
Nouvelles Perspectives de Recherche en 2024
Les recherches récentes mettent en lumière des stratégies innovantes pour la prévention et le traitement des escarres. En 2024, des études montrent que l’utilisation de matelas à pression alternée peut réduire significativement le risque d’escarres en distribuant uniformément la pression sur la peau. Par ailleurs, des approches basées sur la nutrition, incluant une alimentation riche en protéines et en antioxydants, se révèlent bénéfiques pour favoriser la cicatrisation des tissus.
Des essais cliniques récents ont également démontré l’efficacité des pansements biomatériaux qui favorisent une guérison rapide tout en minimisant les risques d’infection. Ces pansements, qui contiennent des agents antimicrobiens, offrent une protection supplémentaire contre les infections cutanées.
Enfin, l’intégration de thérapies de télémédecine pour le suivi des patients à risque permet une détection précoce des escarres, facilitant ainsi des interventions rapides et efficaces. Ces avancées soulignent l’importance d’une approche multidisciplinaire dans la gestion des escarres, combinant technologies modernes et soins traditionnels.








