Une éruption d’héliotrope est une éruption pourpre rougeâtre sur ou autour des paupières. Cette éruption peut sembler inégale et est souvent accompagnée d’une paupière gonflée.
Elle se manifeste comme le premier symptôme notable d’une maladie musculaire inflammatoire appelée dermatomyosite. Le terme « éruption d’héliotrope » provient de la fleur d’héliotrope, célèbre pour ses pétales pourpres.
La dermatomyosite provoque une faiblesse musculaire progressive. Chez les enfants, elle peut également endommager les vaisseaux sanguins.
Quelles sont les causes et les facteurs de risque?

L’éruption d’héliotrope est emblématique de la dermatomyosite. Cette condition fait partie d’un groupe de maladies musculaires connues sous le nom de myopathies inflammatoires ou myosites (inflammation des muscles).
La dermatomyosite est une maladie auto-inflammatoire chronique, avec des symptômes fluctuants au fil du temps. Environ un tiers des enfants qui développent une dermatomyosite se rétablissent complètement, tandis que d’autres continuent d’éprouver des symptômes persistants.
Les chercheurs n’ont pas encore identifié de cause définitive pour la dermatomyosite. Cela pourrait être le résultat d’une prédisposition génétique, potentiellement déclenchée par une infection virale, une bactérie ou même l’exposition au soleil. Bien que rare, la dermatomyosite touche moins de 10 personnes sur un million.
Les femmes sont deux fois plus susceptibles de développer cette condition que les hommes. Bien qu’elle puisse survenir à tout âge, elle est particulièrement fréquente chez les enfants âgés de 5 à 10 ans. La dermatomyosite juvénile peut affecter les enfants, entraînant des dommages vasculaires et une faiblesse musculaire.
D’autres facteurs de risque associés à la dermatomyosite et à l’éruption d’héliotrope comprennent:
- Le cancer, en particulier chez les personnes âgées (syndrome paranéoplasique)
- Les troubles auto-immuns ou une prédisposition à ces maladies
- Les médicaments, infections ou blessures
- Des infections virales
- Une exposition excessive au soleil
Symptômes
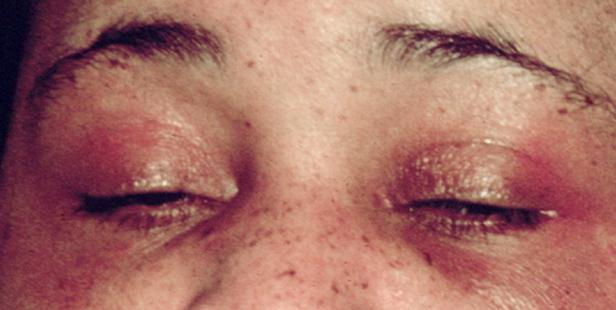
L’éruption d’héliotrope peut apparaître inégale et rugueuse, souvent sèche et irritée. Elle peut provoquer des sensations de brûlure ou de démangeaison, ou ne causer d’autres symptômes que l’irritation cutanée. Chez de nombreux patients atteints de dermatomyosite, l’éruption d’héliotrope précède les symptômes musculaires.
Avec le temps, d’autres signes peuvent apparaître. En plus des lésions cutanées, on observe des plaques squameuses sur les coudes et les genoux, ainsi que des éruptions sur les jointures. Les autres symptômes de la dermatomyosite incluent:
- Une faiblesse musculaire progressive, en particulier dans les bras et les cuisses. Certaines personnes constatent d’abord des difficultés à se lever d’une position assise ou à se coiffer.
- Des faiblesses musculaires soudaines au niveau des hanches, du dos ou des épaules.
- Un gonflement et une rougeur autour des ongles.
- Des nodules durs sous la peau, causés par des dépôts de calcium.
- Une fatigue intense et une sensation de faiblesse.
- Des difficultés à avaler, incluant des sensations d’étouffement ou une boule dans la gorge.
- Une voix rauque accompagnant les problèmes de déglutition.
- Des douleurs musculaires, bien que toutes les personnes atteintes de dermatomyosite ne ressentent pas nécessairement de douleur.
Les patients souffrant de dermatomyosite peuvent être plus susceptibles de développer une maladie pulmonaire interstitielle, une affection qui endommage les tissus pulmonaires et rend la respiration difficile. Certaines personnes atteintes développent une raideur pulmonaire et une faiblesse.
La présence d’anticorps spécifiques dans le sang peut augmenter le risque de pneumopathie interstitielle.
Diagnostic et quand voir un médecin
Il est impossible de poser un auto-diagnostic de dermatomyosite uniquement sur la base de l’observation d’une éruption cutanée.
Cette éruption peut imiter d’autres conditions. De plus, une éruption sur ou autour des yeux peut mettre la vision en danger, rendant essentiel un diagnostic précis.
Les personnes qui développent une éruption douloureuse ou qui démange autour des yeux doivent consulter un médecin rapidement, en particulier si les paupières sont enflées. Si la paupière est rouge ou enflammée sans douleur, il est acceptable d’attendre 1 à 2 jours.
Si l’éruption persiste, il est crucial de consulter un médecin. En cas d’éruption des paupières accompagnée d’autres symptômes de dermatomyosite, il est conseillé de demander une référence à un spécialiste, généralement un rhumatologue.
Le traitement débutera souvent par l’exclusion d’autres affections, telles que la conjonctivite, une réaction allergique ou une blessure à la paupière. D’autres troubles pouvant provoquer une éruption cutanée incluent le lupus, le VIH et le lichen plan, une affection cutanée inflammatoire.
Le diagnostic de dermatomyosite peut être complexe, il est donc important de collaborer avec un dermatologue. Les tests diagnostiques peuvent inclure:
- Les tests sanguins: Ils peuvent détecter les enzymes et les auto-anticorps associés à la dermatomyosite et à d’autres troubles musculaires ou neurologiques.
- Biopsie: Prélèvement d’un échantillon de tissu de l’éruption ou d’autres zones irritées de la peau, qui est ensuite examiné au microscope.
- Tests d’imagerie: Comme l’IRM des muscles, permettant de visualiser des signes d’inflammation musculaire avant l’apparition des symptômes.
- Électromyogramme (EMG) et tests de conduction nerveuse: Ils peuvent révéler des signes précoces de faiblesse musculaire, bien qu’ils impliquent une certaine douleur due à l’insertion d’aiguilles dans les muscles.
Traitement
Il n’existe pas de remède définitif pour la dermatomyosite, bien que les symptômes puissent s’améliorer ou disparaître d’eux-mêmes. Le traitement approprié dépend des symptômes, de la santé générale du patient et des anticorps spécifiques détectés dans le sang. Parmi les options de traitement, on peut inclure:
- Les corticostéroïdes: Les lotions topiques peuvent soulager les démangeaisons et autres symptômes cutanés. Les corticostéroïdes systémiques aident à moduler le système immunitaire et à prévenir l’aggravation de la dermatomyosite.
- Les immunosuppresseurs: Ces médicaments inhibent l’activité du système immunitaire. Étant donné que la dermatomyosite peut résulter d’une hyperactivité immunitaire, de nombreux patients constatent une amélioration. Cependant, ces médicaments augmentent le risque d’infection, leur utilisation étant donc déterminée par l’état de santé général du patient.
- Thérapie physique et exercices: Cela peut aider à atténuer les symptômes en stimulant les zones affectées et en maintenant l’amplitude des mouvements.
- Dispositifs d’assistance musculaire: En cas de faiblesse musculaire aux pieds, des orthèses ou inserts peuvent être bénéfiques.
- Thérapie par la chaleur: Cela contribue à réduire l’inflammation musculaire en favorisant la circulation sanguine.
- Thérapies complémentaires: Comme le massage, l’acupression et les soins chiropratiques, qui peuvent soulager la douleur.
À emporter
Une éruption héliotrope n’est pas en soi dangereuse, mais elle est révélatrice d’une condition sous-jacente potentiellement grave. Un diagnostic précis est essentiel pour écarter des cancers qui nécessitent un traitement avant la dermatomyosite.
Un traitement précoce peut considérablement améliorer les résultats pour les personnes atteintes de dermatomyosite, permettant ainsi de mener une vie normale avec un minimum de faiblesse musculaire.
Nouveaux éclairages sur la dermatomyosite en 2024
En 2024, des recherches récentes ont mis en lumière l’importance d’un diagnostic précoce et d’une approche multidisciplinaire dans la prise en charge de la dermatomyosite. Une étude publiée dans le Journal of Clinical Rheumatology a révélé que le suivi régulier avec des spécialistes en rhumatologie et dermatologie améliore les résultats fonctionnels et réduit les complications à long terme.
D’autre part, des études cliniques ont montré que certains biomarqueurs peuvent aider à prédire l’évolution de la maladie, ce qui peut aider à personnaliser les traitements. Par exemple, la détection d’anticorps spécifiques pourrait indiquer une réponse favorable à certains immunosuppresseurs, permettant ainsi une approche plus ciblée.
Enfin, la recherche sur les thérapies géniques pour la dermatomyosite est en plein essor, offrant de nouvelles pistes prometteuses pour l’avenir. Ces développements pourraient transformer la manière dont nous comprenons et traitons cette maladie complexe. Il est essentiel de rester informé des dernières avancées pour optimiser la prise en charge des patients.








