L’eczéma discoïde, également connu sous le nom de dermatite discoïde, est une inflammation cutanée qui se manifeste par des éruptions ressemblant à des disques en forme de pièce, souvent rouges et très irritantes. Ces plaques d’eczéma peuvent être extrêmement inconfortables et gênantes pour ceux qui en souffrent.
On le désigne aussi sous le terme de dermatite nummulaire, tiré du latin « nummulus », qui signifie « pièce de monnaie ». Les plaques touchent principalement les jambes, les mains et les avant-bras, mais peuvent parfois apparaître sur le tronc. En revanche, le visage et le cuir chevelu sont généralement épargnés.
Cette condition cutanée est considérée comme chronique, ce qui signifie qu’elle peut persister sur le long terme ou réapparaître régulièrement. Il est important de noter qu’il ne s’agit pas d’une maladie contagieuse, il est donc impossible de la contracter par contact avec une personne atteinte.
Selon l’American Academy of Dermatology (AAD), l’eczéma discoïde touche plus fréquemment les hommes que les femmes, avec une apparition typique entre 55 et 65 ans. Les femmes, lorsqu’elles sont affectées, le sont généralement plus jeunes, dès l’adolescence ou le début de l’âge adulte.
Traitement
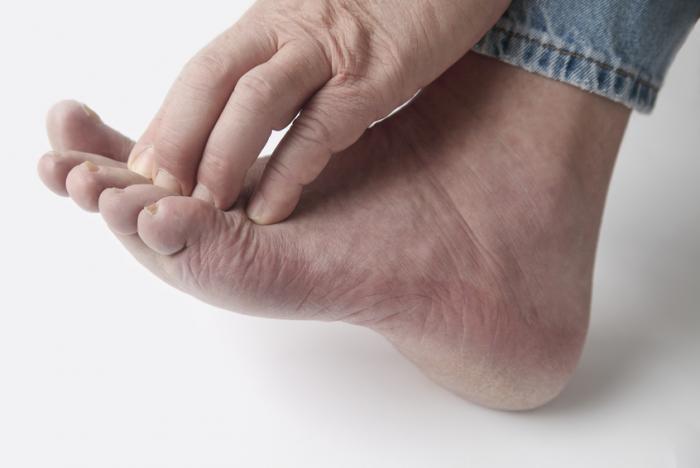
Le traitement principal de l’eczéma discoïde repose sur l’utilisation d’hydratants et d’émollients. De nombreuses préparations en vente libre (OTC) sont disponibles, mais si celles-ci ne donnent pas les résultats escomptés, une consultation médicale est recommandée pour explorer d’autres options.
Les manuels de Merck soulignent l’efficacité des pansements occlusifs imbibés de flurandrenolide, à appliquer durant la nuit. Dans les cas où les traitements moins invasifs échouent, des stéroïdes oraux peuvent être prescrits, et des injections peuvent également être envisagées pour les lésions persistantes. Il est crucial d’utiliser les stéroïdes avec prudence, conformément aux directives médicales.
De plus, des antibiotiques comme la tétracycline peuvent être prescrits pour traiter les infections secondaires qui pourraient survenir.
Il est à noter que des taches brunes permanentes, appelées macules, peuvent demeurer après la guérison des lésions, en particulier sur les jambes.
Causes
Les causes exactes de l’eczéma discoïde restent floues, mais il semble toucher davantage les personnes ayant une peau sèche et sensible, sujette à l’irritation par le savon, les détergents et les vêtements rugueux. De manière intéressante, cette affection cutanée a tendance à se manifester plus fréquemment durant les mois d’hiver, lorsque l’humidité intérieure est plus basse.
Il est également observé que les personnes souffrant d’eczéma discoïde peuvent présenter des symptômes d’eczéma atopique. De plus, une circulation sanguine déficiente peut aggraver les symptômes, notamment au niveau des jambes inférieures.
Certains médicaments, tels que l’interféron et l’isotrétinoïne, utilisés pour traiter l’acné, ont également été liés à l’apparition de cette affection.
Symptômes
Les plaques causées par l’eczéma discoïde se caractérisent par de petites taches rouges surélevées, formant une éruption sur une base rouge bien délimitée. Leur taille peut varier entre 2 et 10 centimètres de diamètre, et un individu peut avoir entre une et cinquante plaques à la fois.
Les zones affectées apparaissent rouges avec des bords bien définis, et des petites squames ou croûtes jaunâtres peuvent se développer sur la surface des plaques. Des signes d’infection, comme du pus ou des lésions qui suintent, peuvent également survenir, souvent causés par une infection staphylococcique ou bactérienne. Avec le temps, ces lésions finissent par sécher, devenant plus écailleuses, parfois avec un centre clair.
Les démangeaisons peuvent être intenses, particulièrement la nuit, accompagnées de sensations de brûlure ou de picotements. Des grattages répétés peuvent entraîner un phénomène de lichénification, où l’épiderme devient épaissi et présente des marques cutanées accentuées, donnant à la peau une texture rugueuse.
Est-ce la teigne?
L’eczéma discoïde est parfois confondu avec la teigne, une infection fongique, ainsi qu’avec l’eczéma de contact ou le psoriasis. La teigne, qui regroupe plusieurs infections fongiques, incluant le pied d’athlète, peut imiter l’eczéma discoïde, surtout le tinea corporis.
Bien que la teigne soit causée par une infection fongique, l’origine de l’eczéma discoïde demeure inconnue, touchant souvent les personnes ayant une peau très sèche, alors que la teigne peut affecter tous les types de peau.
L’eczéma discoïde débute par de très petites taches rouges qui évoluent vers une éruption cutanée, tandis que la teigne se manifeste par une lésion circulaire qui s’agrandit, présentant un centre plus clair. Les deux types d’éruptions peuvent démanger, mais l’eczéma discoïde tend à causer une sensation de brûlure.
Il est essentiel qu’un médecin examine l’éruption cutanée afin d’établir un diagnostic précis, ce qui permettra un traitement approprié.
Remèdes maison
Bien qu’il n’existe pas de remède définitif, plusieurs approches peuvent atténuer les symptômes en réhydratant la peau, en réduisant l’inflammation et en prévenant les infections récurrentes.
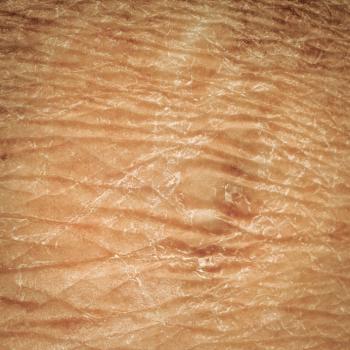
Les patients peuvent trouver utile :
- de prendre un bain ou une douche quotidienne avec de l’eau fraîche ou tiède
- d’hydrater la peau deux fois par jour, notamment après la douche, en utilisant des hydratants médicamenteux pour sceller l’humidité
- de maintenir une bonne hygiène des mains, en gardant les mains et les ongles propres et courts pour éviter les infections
- d’éviter de gratter ou de frotter les lésions pour prévenir les cicatrices et infections permanentes
- d’appliquer des stéroïdes topiques directement sur les lésions pour réduire l’inflammation
- d’utiliser des préparations à base de goudron pour diminuer l’inflammation des plaques épaissies et squameuses
- d’essayer de rester dans un environnement frais et humide, en évitant la chaleur excessive qui peut aggraver les symptômes
- d’utiliser des crèmes, lotions ou substituts de savon émollients pour adoucir et maintenir la peau souple
- d’hydrater régulièrement la peau pour éviter les fissures et irritations
- d’employer des bandages humides, comme des compresses, pour apaiser les plaques enflammées, éventuellement avec des stéroïdes dilués ou des émollients ajoutés
En cas d’inefficacité des produits commerciaux, un médecin ou un pharmacien peut orienter vers des alternatives. Des médicaments en vente libre, incluant des shampooings, des émollients et certains stéroïdes topiques à faible dose, sont également disponibles.
Une exposition contrôlée et limitée à la lumière naturelle du soleil peut être bénéfique, mais la chaleur peut exacerber les démangeaisons.
Les lumières artificielles ultraviolettes A (UVA) ou B (UVB) peuvent également être utilisées, mais leur application doit être soigneusement surveillée en raison des risques de vieillissement prématuré ou de cancer cutané.
Les traitements complémentaires pour les patients souffrant d’eczéma atopique et d’eczéma discoïde peuvent inclure l’aromathérapie, le massage, l’homéopathie et certains remèdes à base de plantes.
Il est conseillé aux patients de consulter un médecin avant d’entamer une thérapie complémentaire ou alternative, afin de garantir que le traitement est soutenu par la recherche et provient d’une source fiable. Les patients doivent également informer leur médecin de tous les traitements complémentaires en cours.
Diagnostic
Le diagnostic de l’eczéma discoïde peut être établi par un médecin après avoir observé les signes et symptômes caractéristiques. Dans certains cas, une référence à un dermatologue peut être nécessaire.
Des échantillons ou des raclures des lésions peuvent être prélevés pour analyse afin d’exclure une infection fongique telle que la teigne.
En cas de suspicion d’infection secondaire, le médecin peut également effectuer un prélèvement pour analyse.
Prévention
Pour réduire le risque de récurrence de l’eczéma discoïde, voici quelques conseils pratiques :
- Hydratez votre peau en utilisant des émollients, et ajoutez des huiles dans votre bain.
- Patientez la peau délicatement avec une serviette douce après le bain.
- Portez des vêtements amples qui n’irritent pas la peau, en privilégiant les tissus naturels aux synthétiques.
- Envisagez d’utiliser un humidificateur d’air à domicile.
- Optez pour un détergent à lessive doux pour la peau et effectuez un double rinçage pour éliminer tout produit chimique nocif restant.
- Suivez attentivement les conseils du médecin.
- Évitez les bains chauds ou douches excessivement chaudes.
- Ne pas utiliser de savons irritants.
- Évitez de gratter ou de frotter la peau.
Recherches récentes et perspectives
Les recherches sur l’eczéma discoïde continuent d’évoluer, avec des études récentes démontrant l’importance d’une approche personnalisée dans le traitement de cette affection cutanée. Une étude menée en 2023 a révélé que l’utilisation de thérapies biologiques ciblées pourrait offrir une nouvelle voie pour des patients souffrant d’eczéma discoïde réfractaire aux traitements traditionnels. De même, des essais cliniques sur des traitements topiques innovants, incluant des agents anti-inflammatoires, sont en cours pour améliorer l’efficacité des soins.
Statistiquement, on estime qu’environ 10 % des adultes souffrant d’eczéma ont des manifestations de l’eczéma discoïde, soulignant la nécessité d’un dépistage et d’une prise en charge adéquats. Enfin, les chercheurs mettent en lumière l’impact psychologique de cette maladie chronique, incitant à une prise en charge holistique qui inclut des soutiens psychologiques pour les patients.








