La panniculite provoque de grosses bosses tendres sous la peau. Ces nodules se manifestent généralement sur les jambes, mais peuvent également affecter d’autres parties du corps.
Dans cet article, nous allons explorer les causes et les types de panniculite, ainsi que les différentes approches de traitement disponibles.
Qu’est-ce que la panniculite?
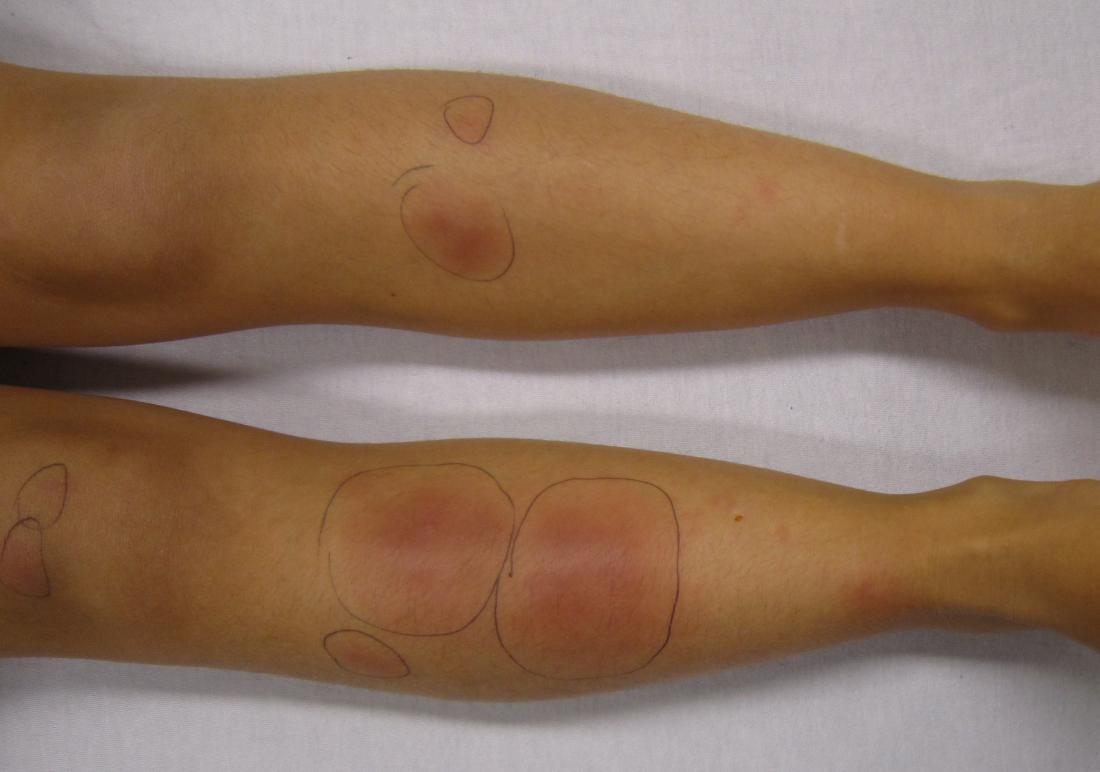
La panniculite est un trouble cutané relativement rare qui entraîne la formation de nodules douloureux sous la peau, principalement au niveau des jambes.
Ces nodules, également appelés bosses, sont souvent sensibles au toucher et peuvent apparaître avec une coloration rougeâtre ou violette.
L’origine de ces nodules réside dans une inflammation de la couche de graisse sous la peau, connue sous le nom de pannicule adiposus, qui joue un rôle crucial dans la régulation de la température corporelle.
Il existe de nombreux types de panniculite, y compris ceux induits par des infections, des températures froides ou en tant qu’effets secondaires de certains médicaments.
Le type le plus courant est l’érythème noueux, où les nodules sont principalement localisés sur les tibias. Ce type est fréquemment observé chez les femmes et les jeunes adultes.
Symptômes
Les principaux symptômes de la panniculite incluent :
- De grosses bosses tendres au toucher, qui peuvent apparaître rouges ou violettes et s’étendre sur plusieurs centimètres de large.
- Des nodules localisés sur les jambes, les pieds ou les bras, mais parfois aussi sur les fesses, l’abdomen ou le visage.
- Des bosses qui peuvent exsuder un fluide huileux.
- Des contusions présentes dans certains cas de panniculite.
- Des plaques cutanées, appelées plaques, qui peuvent apparaître dans certains types.
- Des signes d’inflammation générale, incluant fièvre, douleurs, fatigue et malaise général.
Les différents types de panniculite peuvent se ressembler, mais ils présentent des différences essentielles. Un diagnostic précis dépendra de la localisation des nodules et de leur étiologie.
Un examen biopsique peut être réalisé, où un échantillon de peau est envoyé à un laboratoire pour analyse.
Causes

Les infections représentent les causes les plus fréquentes de panniculite, mais des maladies non infectieuses ou des blessures peuvent également être à l’origine de cette affection.
Les causes possibles de la panniculite incluent :
- Les infections, telles que l’angine streptococcique, la tuberculose et la pneumonie.
- Les troubles auto-immuns, comme la maladie de Crohn, la colite ulcéreuse, le lupus érythémateux et la sclérose systémique.
- Des causes physiques, telles que des blessures ou des expositions à des températures froides.
- La carence en alpha-1 antitrypsine, une affection héréditaire pouvant entraîner diverses maladies pulmonaires et hépatiques.
- La sarcoïdose, une maladie rare provoquant une inflammation des organes et des tissus cutanés.
- Certains médicaments, comme les contraceptifs oraux et la pénicilline.
- La grossesse.
- Des troubles pancréatiques.
Lorsque la cause demeure inconnue, la condition est qualifiée de panniculite idiopathique.
Les types
Bien qu’il existe plusieurs types de panniculite, les symptômes sont généralement similaires à travers les différentes catégories.
Tous les types restent relativement rares.
Les types de panniculite comprennent :
- Erythème noueux : C’est le type le plus commun, caractérisé par des bosses et des contusions sur les tibias, souvent accompagné de signes d’inflammation générale tels que la fièvre et la fatigue.
- Erythème induré : Des nodules se forment sur le dos des mollets, souvent associés à des infections tuberculeuses.
- Vascularite nodulaire : Nodules et vaisseaux sanguins enflammés sur les mollets et tibias.
- Nécrobiose lipoïdique : Nodules et ulcères se développant sur les jambes inférieures, touchant généralement les femmes diabétiques.
- Lipodermatosclérose : Causée par une mauvaise circulation veineuse dans les jambes, souvent observée chez les personnes obèses.
- Maladie de Weber-Christian : Une forme sévère de panniculite entraînant une inflammation généralisée et des complications organiques sans cause connue.
- Panniculite pancréatique : Rare, touchant seulement 0,3 à 3 % des personnes atteintes de troubles pancréatiques.
- Lupus érythémateux panniculite : Liée au lupus, affectant principalement le visage et les fesses, mais rarement les jambes.
- Panniculite traumatique : Provoquée par un traumatisme ou une lésion cutanée.
- Panniculite froide : Survenant après une exposition à des températures froides, fréquemment observée chez les nourrissons.
- Panniculite goutteuse : Liée à l’accumulation de cristaux d’acide urique, souvent localisée aux jambes et aux pieds.
Sur le plan médical, les types de panniculite peuvent être classés en deux grandes catégories selon le tissu affecté : les inflammations lobulaires et septales.
La majorité des cas sont classés comme lobulaires ou septales.
Traitement
La panniculite a souvent tendance à se résoudre d’elle-même sans traitement. Cependant, certaines approches peuvent favoriser une guérison plus rapide, notamment en s’attaquant à la cause sous-jacente.
Si aucune cause n’est identifiée, les médecins peuvent gérer la panniculite en réduisant l’inflammation, et dans certains cas, en procédant à l’exérèse chirurgicale des nodules ou des zones touchées.
Les traitements usuels pour la panniculite incluent :
- Le traitement des causes sous-jacentes, comme l’administration d’antibiotiques pour les infections.
- Des médicaments anti-inflammatoires, tels que l’aspirine, le naproxène ou l’ibuprofène.
- Le port de bas de compression, qui a démontré son efficacité pour soulager les symptômes des jambes.
- Le repos au lit pour favoriser la récupération de l’organisme.
- Des corticostéroïdes pour réduire l’inflammation.
- Une intervention chirurgicale pour retirer les nodules, bien que cela soit généralement rare.
Perspectives
La forme la plus commune de panniculite, l’érythème noueux, se résout généralement sans traitement dans un délai de 2 à 6 semaines, en fonction de la cause sous-jacente.
Traiter les causes sous-jacentes de la panniculite est susceptible d’atténuer tous les symptômes associés. Toutefois, une fois qu’un épisode s’est produit, il existe un risque de récidive.
Les bosses de la panniculite disparaissent souvent sans laisser de cicatrices permanentes, bien que certains types puissent entraîner des marques ou des décolorations cutanées.
Il est conseillé de consulter un médecin si les nodules persistent au-delà de 6 semaines, en cas de prolifération importante de nodules, ou si les symptômes nuisent à la qualité de vie quotidienne.
Recherche et évolutions récentes
Récemment, plusieurs études ont mis en lumière de nouvelles approches dans la compréhension et le traitement de la panniculite. Des recherches récentes ont montré que l’identification précoce des causes, notamment les infections virales émergentes et les troubles auto-immuns, joue un rôle crucial dans la gestion de cette condition. Par exemple, une étude de 2023 a révélé que des biomarqueurs spécifiques pourraient aider à diagnostiquer plus rapidement les cas de panniculite, permettant ainsi un traitement ciblé et efficace.
En outre, des essais cliniques en cours explorent l’utilisation de nouveaux médicaments anti-inflammatoires et des thérapies biologiques, qui pourraient offrir des alternatives prometteuses aux traitements traditionnels. Les chercheurs se penchent également sur l’impact des facteurs environnementaux et des habitudes de vie sur la survenue de la panniculite, ouvrant la voie à des recommandations de prévention plus adaptées.
De plus, la sensibilisation croissante des professionnels de santé à cette maladie rare contribue à un diagnostic plus rapide et à une meilleure prise en charge des patients. Les médecins sont encouragés à se former sur les différents types de panniculite et à partager leurs expériences cliniques pour améliorer la compréhension collective de cette affection.








