La polyarthrite rhumatoïde séronégative est l’un des deux types de polyarthrite rhumatoïde, une maladie auto-immune qui provoque douleur, enflure et raideur des articulations. Contrairement à la forme séropositive, plus courante, la PR séronégative ne présente pas les marqueurs habituels tels que les anticorps anti-peptide cyclique citrulliné (anti-CCP) ou le facteur rhumatoïde.
Cette condition est moins fréquente et son diagnostic peut s’avérer complexe en raison de l’absence de ces marqueurs dans le sang.
Qu’est-ce que le facteur rhumatoïde?
Le facteur rhumatoïde est une protéine produite par le système immunitaire qui peut attaquer les tissus sains. Sa présence dans le sang peut indiquer une maladie auto-immune, car les individus en bonne santé ne produisent normalement pas de facteur rhumatoïde.
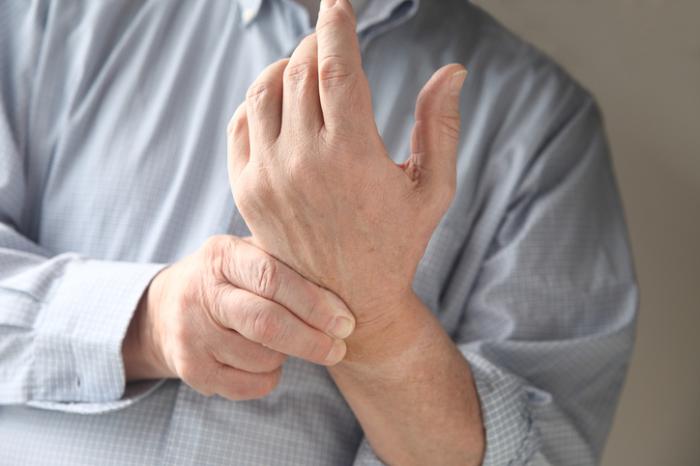
Outre la PR, les conditions associées au facteur rhumatoïde comprennent :
- Le syndrome de Sjögren
- Infections chroniques
- Cirrhose hépatique
- Protéines anormales dans le sang
- Dermatomyosite
- Maladies pulmonaires inflammatoires
- Maladie mixte du tissu conjonctif
- Lupus
- Cancer
Bien que rare, certaines personnes sans antécédents médicaux peuvent produire une petite quantité de facteur rhumatoïde, et les raisons de ce phénomène demeurent floues.
Un médecin peut recommander un test sanguin pour détecter le facteur rhumatoïde si un patient présente des symptômes tels que :
- Raideur articulaire
- Douleurs articulaires matinales
- Nodules sous-cutanés
- Perte de cartilage
- Chaleur et gonflement des articulations
Symptômes
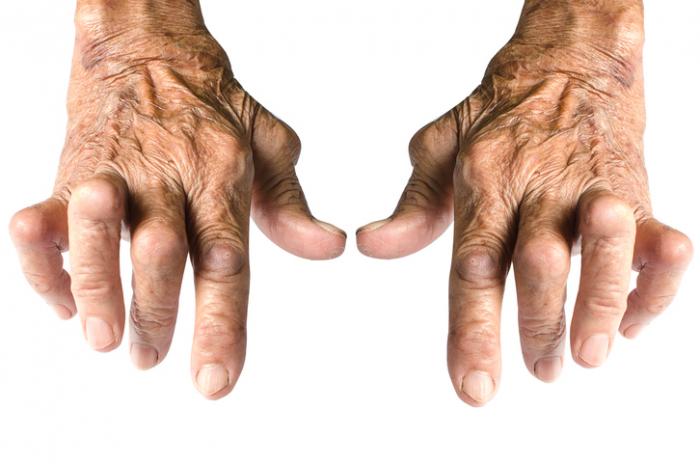
Pour être diagnostiqué avec la PR séronégative, un patient doit éprouver des symptômes tels que douleur, sensibilité, enflure et rougeur dans plusieurs articulations. Ces symptômes doivent être symétriques, c’est-à-dire qu’ils apparaissent de manière similaire des deux côtés du corps.
D’autres symptômes peuvent inclure une raideur matinale persistante de plus de 30 minutes, de la fatigue et des rougeurs oculaires. Certaines études suggèrent que les personnes atteintes de PR séropositive peuvent éprouver des symptômes plus graves, mais d’autres recherches indiquent peu de différences significatives entre les deux types de PR.
Tests et diagnostic
Bien que les tests sanguins puissent détecter le facteur rhumatoïde, la PR séronégative est souvent difficile à diagnostiquer en raison de l’absence des anticorps conventionnels associés à la forme séropositive.
Si un patient présente des symptômes forts, comme des douleurs articulaires bilatérales et une inflammation des articulations, un médecin peut recommander une radiographie pour évaluer d’éventuelles érosions osseuses ou dommages au cartilage.
Quelles autres conditions sont associées à la PR séronégative?
Les individus atteints de PR présentent un risque accru de développer d’autres maladies chroniques, notamment le syndrome de Sjögren, le psoriasis, le syndrome de Felty, le lupus et l’anémie.
Traitement
Les anti-inflammatoires non stéroïdiens (AINS) sont souvent utilisés pour soulager les symptômes de la PR séronégative lors des poussées, bien qu’ils n’influent pas sur l’évolution de la maladie. Les médicaments antirhumatismaux modificateurs de la maladie (ARMM), comme le méthotrexate, sont généralement prescrits en premier recours. Les stéroïdes peuvent également être administrés pour contrôler l’inflammation.
Les ARMM agissent en modulant le système immunitaire et en préservant les articulations en bloquant les processus inflammatoires qui peuvent détruire le tissu articulaire. Avant de commencer un traitement par ARMM, le médecin procédera à des radiographies et à des analyses sanguines pour surveiller la progression de la maladie et les éventuels effets secondaires.
Il faut généralement plusieurs mois pour observer les effets des DMARD. En attendant, des AINS ou des corticostéroïdes peuvent être prescrits pour soulager la douleur et l’inflammation.
Si les ARMM ne suffisent pas, le médecin peut envisager d’autres médicaments qui ciblent le système immunitaire. Un exemple est le rituximab, qui agit spécifiquement sur les cellules B, essentielles au fonctionnement du système immunitaire.
Quel impact a le régime?
La Fondation de l’arthrite recommande d’intégrer certains aliments pour aider à gérer les symptômes de la PR. Il est essentiel que les patients consultent leur médecin avant d’apporter des changements significatifs à leur alimentation.
Un régime équilibré pour les patients atteints de PR devrait être riche en aliments d’origine végétale. Environ deux tiers de l’alimentation devraient provenir de fruits, légumes et grains entiers, qui sont connus pour leur capacité à réduire l’inflammation. Les sources maigres de protéines et les produits laitiers faibles en matières grasses devraient constituer le tiers restant.

Les acides gras oméga-3 présents dans l’huile de poisson ont démontré des effets bénéfiques pour soulager la douleur et la raideur des articulations. Ainsi, il est conseillé d’inclure dans son alimentation des poissons d’eau froide tels que le hareng, le saumon et le thon.
Les patients atteints de PR doivent éviter les acides gras oméga-6 issus des huiles de maïs, de carthame, de soja et de tournesol, car ils peuvent favoriser l’inflammation articulaire et l’obésité.
Enfin, certains aliments comme les hamburgers, le poulet et les viandes grillées ou frites à haute température sont souvent associés à une aggravation de l’inflammation.
Les experts recommandent également le régime méditerranéen comme une approche simple pour les personnes souffrant de polyarthrite rhumatoïde, favorisant une alimentation saine et équilibrée avec une quantité adéquate d’acides gras oméga-3, de fruits, de légumes et de grains entiers.
Nouvelles Perspectives et Recherches (2024)
Des études récentes ont mis en lumière l’importance d’une approche multidisciplinaire dans la gestion de la polyarthrite rhumatoïde séronégative. Des recherches ont montré que l’intégration de thérapies physiques adaptées et de programmes d’exercice peut considérablement améliorer la qualité de vie des patients. Par exemple, une étude de 2023 a révélé que les patients participant à des sessions régulières de physiothérapie rapportaient une réduction significative des douleurs articulaires et une amélioration de la mobilité.
Parallèlement, des données émergentes soulignent l’impact positif d’une alimentation anti-inflammatoire rigoureuse, incluant des super-aliments comme les baies, les noix et les légumes crucifères. Des études ont montré que ces aliments peuvent réduire les marqueurs inflammatoires dans le corps, soulignant leur potentiel dans la gestion de la maladie.
En outre, les avancées dans le domaine des traitements biologiques offrent de nouvelles promesses. En 2024, plusieurs nouveaux médicaments ciblant spécifiquement des voies inflammatoires ont été approuvés, promettant une efficacité accrue et moins d’effets secondaires pour les patients. Cela pourrait changer radicalement le paysage du traitement pour ceux qui luttent contre la PR séronégative.
Il est essentiel de rester informé des dernières recherches et de consulter des professionnels de santé pour adapter les traitements et les approches en fonction des besoins individuels. La polyarthrite rhumatoïde séronégative reste un défi, mais avec des connaissances à jour et un soutien approprié, les patients peuvent mener une vie pleine et active.








