Le syndrome de Cushing est une affection hormonale rare mais complexe qui se manifeste lorsque les niveaux de cortisol dans le corps deviennent excessifs. Ses répercussions sur l’organisme sont variées et souvent graves. En effet, ce trouble peut engendrer des complications sérieuses, voire fatales si non pris en charge.
Parmi les signes les plus fréquents, on observe un amincissement de la peau, une prise de poids significative, des ecchymoses, une hypertension artérielle, l’ostéoporose, du diabète, un visage bouffi, une faiblesse musculaire et, chez les femmes, des irrégularités menstruelles.
Les individus à risque incluent ceux qui consomment de fortes doses de médicaments stéroïdiens pour d’autres pathologies, comme l’asthme, ainsi que ceux présentant des tumeurs dans l’hypophyse ou les glandes surrénales. Ces deux groupes peuvent souffrir d’une surproduction de l’hormone stéroïdienne cortisol.
Causes

Le syndrome de Cushing est intrinsèquement lié à des niveaux excessifs de cortisol, une hormone essentielle produite par les glandes surrénales, situées juste au-dessus des reins.
Le système endocrinien, qui régule la production hormonale, est constitué de diverses glandes, notamment les glandes surrénales, l’hypophyse, la thyroïde, les glandes parathyroïdes, le pancréas, les ovaires (chez les femmes) et les testicules (chez les hommes).
Le cortisol joue un rôle clé dans la transformation des nutriments en énergie, la régulation de la pression artérielle et de la glycémie, ainsi que dans la réponse au stress. En cas de production excessive de cette hormone, le syndrome de Cushing peut se développer.
Les types
On distingue deux types de syndrome de Cushing.
Le syndrome de Cushing exogène
Lorsque la cause est externe, on parle de syndrome de Cushing exogène. Cette condition résulte souvent d’une utilisation prolongée de corticostéroïdes à fortes doses, comme la prednisone ou la dexaméthasone. Les patients atteints de polyarthrite rhumatoïde, de lupus ou d’asthme peuvent nécessiter ces médicaments, ce qui peut induire des effets similaires à une surproduction naturelle de cortisol.
Les corticostéroïdes injectables, souvent utilisés pour soulager les douleurs articulaires, peuvent également contribuer à l’apparition du syndrome de Cushing. En revanche, les crèmes stéroïdes et certains stéroïdes inhalés, utilisés à des doses appropriées, ne sont généralement pas associés à un risque accru.
Syndrome de Cushing endogène
Le syndrome de Cushing endogène, quant à lui, est causé par une production excessive de cortisol par les glandes surrénales. Cela peut résulter d’une tumeur, souvent bénigne, de l’hypophyse ou d’autres organes, entraînant une surproduction d’hormone adrénocorticotrope (ACTH) qui régule le cortisol.
Certaines affections des glandes surrénales, comme les tumeurs non cancéreuses, peuvent également provoquer une surproduction de cette hormone.
Symptômes
Les symptômes du syndrome de Cushing peuvent varier considérablement selon les individus et la cause sous-jacente. L’un des signes les plus caractéristiques est la prise de poids, souvent accompagnée d’une redistribution des graisses, particulièrement au niveau du buste, de l’abdomen et du visage, entraînant une « bosse de bison » sur le cou.
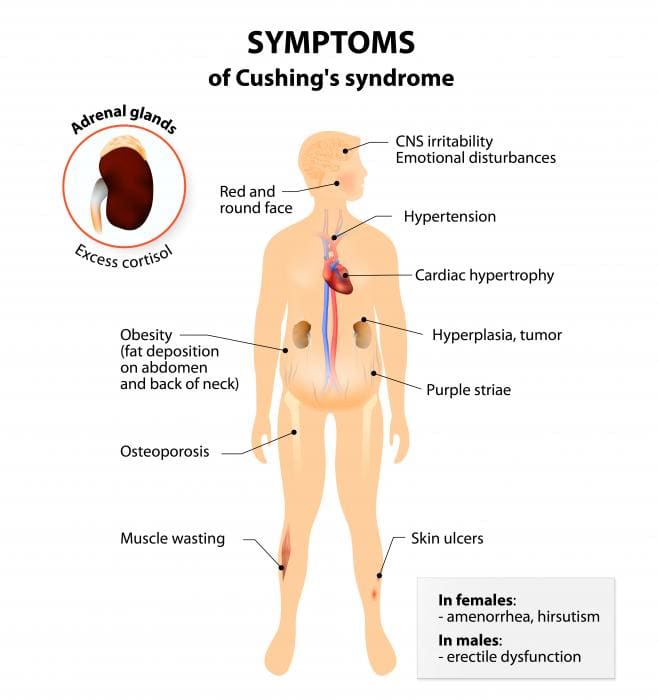
Chez les enfants, le syndrome de Cushing peut se traduire par un retard de croissance. Les membres peuvent apparaître plus fins par rapport au reste du corps, tandis que le visage devient souvent bouffi et rougeâtre.
Les effets cutanés peuvent inclure :
- Un amincissement de la peau.
- Une tendance accrue aux ecchymoses.
- L’apparition de vergetures rougeâtres ou violacées sur l’abdomen, les fesses, les membres et les seins.
- Des taches sombres sur les épaules, la poitrine et le visage.
- Une hyperpigmentation autour du cou.
- Un œdème, ou rétention d’eau, sous-cutané.
- Des lésions cutanées qui mettent du temps à cicatriser.
Chez les femmes, l’hirsutisme, caractérisé par une pilosité excessive, peut survenir, accompagné d’une voix qui s’approfondit et d’une perte de cheveux sur le cuir chevelu. Les cycles menstruels peuvent devenir irréguliers, voire disparaître.
Une faiblesse musculaire peut affecter les épaules et les membres, tandis que des niveaux de cortisol élevés peuvent favoriser l’ostéoporose, augmentant ainsi le risque de fractures même lors d’activités quotidiennes.
Des troubles psychologiques peuvent également se manifester, entraînant :
- Anxiété
- Dépression
- Irritabilité
- Instabilité émotionnelle
- Sautes d’humeur importantes
- Crises de panique.
D’autres problèmes peuvent comprendre des troubles de la vision, des maux de tête, de l’hypertension, des taux de glucose élevés, une soif excessive, une miction fréquente et une sudation abondante.
Il est crucial que quiconque prenant des corticostéroïdes et présentant des signes de syndrome de Cushing consulte un médecin rapidement.
Diagnostic
D’autres pathologies peuvent imiter les symptômes du syndrome de Cushing, d’où l’importance d’un diagnostic précis. Si un déséquilibre hormonal est suspecté, le médecin orientera le patient vers un endocrinologue pour des tests approfondis, tels que des analyses d’urine, de sang ou de salive, afin de mesurer les niveaux de cortisol.
En cas de diagnostic confirmé, des examens complémentaires seront nécessaires pour identifier la cause, qui pourrait être une tumeur.
En attendant les résultats, une prescription de métyrapone peut être envisagée pour bloquer la production de cortisol.
Traitement
Le traitement du syndrome de Cushing vise à réduire les niveaux de cortisol. La stratégie thérapeutique dépendra de la cause identifiée. Si les corticostéroïdes entraînent la condition, une réduction de la dose ou un changement de médicament peut être nécessaire.
Il est impératif que les patients ne modifient pas leur traitement sans avis médical, car cela pourrait entraîner des complications graves.
Des interventions chirurgicales peuvent être requises pour enlever une tumeur, qu’elle soit située dans l’hypophyse, les glandes surrénales ou d’autres organes. Après l’opération, un traitement de substitution hormonale peut être nécessaire jusqu’à ce que la production hormonale se normalise.
D’autres options de traitement incluent la radiothérapie et la chimiothérapie, particulièrement en cas de tumeurs malignes. Des médicaments comme le kétoconazole, le mitotane et le métyrapone peuvent également aider à réguler la production de cortisol.
Dans certains cas, une ablation chirurgicale de la glande surrénale peut être envisagée si les autres traitements échouent.
Complications
Les complications potentielles du syndrome de Cushing sont variées et incluent :
- Ostéoporose
- Hypertension
- Calculs rénaux
- Diabète
- Infections fréquentes
- Risque accru d’infections atypiques
- Perte de masse musculaire
- Affaiblissement général.
Il est essentiel de prendre en compte la gravité du syndrome de Cushing. Sans traitement adéquat, cette maladie peut s’avérer fatale.
Nouvelles Perspectives de Recherche
Des études récentes ont mis en lumière des avancées significatives dans la compréhension du syndrome de Cushing. Par exemple, une étude publiée en 2023 a révélé que l’identification précoce des patients à risque pourrait mener à des traitements plus efficaces et à une meilleure qualité de vie. Des recherches sur les biomarqueurs spécifiques associés à la maladie sont également en cours, offrant des perspectives prometteuses pour un diagnostic plus rapide et précis.
En outre, des innovations dans les thérapies ciblées montrent des résultats encourageants. Les médicaments qui ciblent spécifiquement les voies de signalisation hormonal ont démontré leur efficacité dans la réduction des niveaux de cortisol chez certains patients, apportant ainsi un espoir supplémentaire.
Enfin, l’importance d’un suivi psychologique pour les patients atteints de syndrome de Cushing est de plus en plus reconnue, car les impacts émotionnels et psychologiques de cette maladie peuvent être aussi débilitants que ses manifestations physiques. Une approche multidisciplinaire pourrait donc s’avérer essentielle pour optimiser les résultats des traitements.








