Le syndrome douloureux régional complexe (SDRC) est une affection rare, chronique et parfois évolutive, caractérisée par des douleurs spontanées ou provoquées dans une région spécifique du corps.
Il touche généralement un bras, une jambe, une main ou un pied suite à une blessure, mais les complications peuvent s’étendre à l’ensemble du corps, y compris les organes internes.
On considère que le SDRC est une maladie auto-immune, dans laquelle le corps réagit de manière atypique à une menace perçue. En effet, lorsque le système immunitaire tente de défendre l’organisme, une inflammation peut se produire.
Les symptômes distinctifs qui différencient la douleur du SDRC des autres types de douleurs incluent des signes autonomes et inflammatoires, tels que des modifications de la couleur de la peau, de la température ou de la transpiration.
Une personne développant un SDRC après une blessure peut ressentir une douleur beaucoup plus intense que celle habituellement attendue pour une telle blessure.
Le SDRC peut toucher des individus de tout âge, bien qu’il se manifeste principalement entre 40 et 70 ans, et il est plus fréquent chez les femmes.
La gravité des symptômes peut varier, allant d’une forme auto-limitante et légère à une douleur sévère et invalidante.
Les types
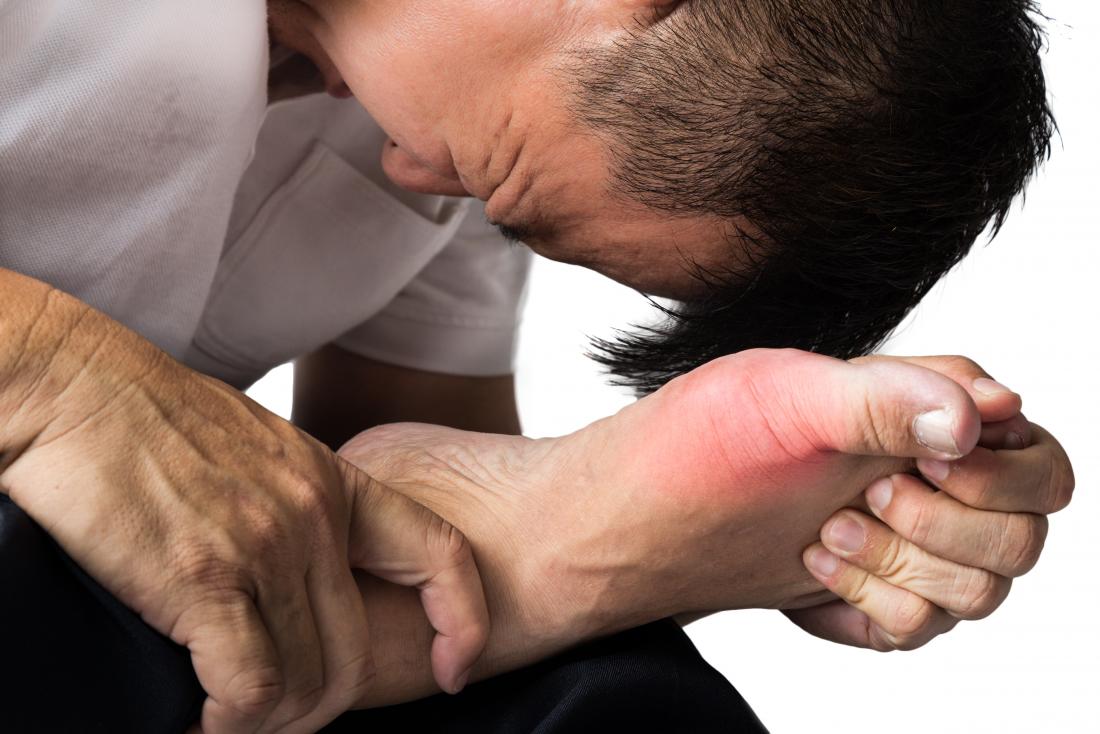
L’intensité et la fréquence des symptômes peuvent varier considérablement d’une personne à l’autre. Certains vivent des épisodes récurrents, tandis que d’autres constatent que leurs symptômes disparaissent complètement après quelques mois.
Il existe deux types de SDRC :
Type 1 : Une blessure apparemment mineure, comme une fracture ou une entorse, survient sans lésion nerveuse confirmée. Ce type était auparavant désigné sous le nom de dystrophie sympathique réflexe.
Type 2 : Survient après une fracture, une chirurgie ou une infection grave, avec des preuves claires de lésions nerveuses. Ce type était précédemment appelé causalgie.
Cependant, le débat sur la classification de ces types est toujours en cours. Des lésions nerveuses peuvent parfois être observées chez des personnes classées en type 1, ce qui amène l’Institut national des troubles neurologiques et des maladies (NINDS) à considérer que la distinction entre ces deux catégories pourrait être amenée à disparaître.
Certains experts soutiennent que le type 1 n’est pas un SDRC, mais plutôt une réaction normale ou le résultat d’un traitement postopératoire après un traumatisme.
Symptômes
Les symptômes incluent une douleur intense et persistante, souvent localisée à un membre. Cette douleur est souvent décrite comme « brûlante » ou comme une combinaison de sensations de brûlure et de chocs électriques.

Si le SDRC se développe après une blessure, la douleur peut être exceptionnellement aiguë. Par exemple, une simple entorse à la cheville peut entraîner une sensation de brûlure insupportable. De plus, la douleur peut ne pas se limiter à la zone de la blessure.
Des lésions sur un orteil ou un doigt peuvent provoquer des douleurs dans tout le membre, voire dans l’extrémité opposée.
La région affectée peut devenir hypersensible. Un simple contact, un choc ou un changement de température peut entraîner une douleur intense.
L’atrophie musculaire peut survenir si le patient évite d’utiliser le membre à cause de la douleur.
D’autres symptômes possibles incluent :
- changements de température de la peau
- rétention d’eau (œdème) et transpiration excessive
- modifications de la couleur de la peau, avec des taches ou des stries, allant de très pâle à rose, parfois avec une teinte bleutée
- altérations des ongles et des doigts
- peau mince et brillante
- croissance anormale des ongles et des poils, soit trop rapide soit trop lente
- articulations douloureuses, raides et enflammées
- difficultés de coordination des mouvements musculaires
- mouvements atypiques dans le membre
Le membre affecté peut adopter une position anormale ou présenter des mouvements tels que des secousses ou des tremblements.
La mobilité peut également être réduite, rendant difficile le déplacement de la partie affectée.
Causes
Comme évoqué précédemment, le SDRC peut se développer suite à une blessure ou une intervention chirurgicale. Bien que la cause exacte demeure floue, plusieurs mécanismes sont susceptibles d’intervenir.
Une étude publiée en 2005 a identifié plusieurs mécanismes potentiels :
- libération de cytokines liée à un traumatisme, substances produites par le système immunitaire
- inflammation exagérée dans le système nerveux
- modifications du système nerveux entraînant une douleur persistante
Certaines personnes pourraient avoir une prédisposition dans leurs nerfs périphériques qui les rend plus sensibles à des dommages. En cas de blessure, leur réaction pourrait être différente de celle de la majorité.
Certaines théories suggèrent que l’inflammation et les altérations au niveau du cerveau et des systèmes nerveux sympathiques, périphériques et spinaux, exacerbées par l’immobilité, pourraient jouer un rôle dans l’apparition du SDRC.
Le SDRC ne découle pas toujours d’une blessure évidente. Il peut également résulter de dommages internes, comme un problème vasculaire.
Lorsque le SDRC se manifeste chez des membres d’une même famille, il peut être plus sévère, ce qui laisse penser que des facteurs génétiques peuvent influencer la vulnérabilité à cette condition.
Diagnostic
Lorsqu’un patient sollicite une aide médicale pour des symptômes évoquant un SDRC, le médecin examinera ses antécédents médicaux et recherchera des signes tels que des articulations enflées, ainsi que des changements de température et d’apparence de la peau.
Le diagnostic repose sur les résultats cliniques et l’exclusion d’autres causes potentielles.
Différents tests diagnostiques peuvent permettre d’éliminer d’autres causes et de confirmer le diagnostic de SDRC.
Des analyses sanguines peuvent aider à exclure une infection ou une inflammation articulaire comme cause des symptômes.
Des examens par imagerie, comme des échographies, peuvent être utilisés pour éliminer la présence d’un caillot sanguin, connu sous le nom de thrombose veineuse profonde.
La thermographie permet de mesurer la température de la peau dans certaines zones du corps. Une température cutanée élevée ou basse dans la zone concernée peut indiquer un SDRC.
Les tests d’électrodiagnostic, ou études de conduction nerveuse, consistent à placer des électrodes sur la peau pour mesurer l’activité électrique des nerfs. Des résultats anormaux pourraient indiquer une lésion nerveuse et potentiellement un SDRC de type 2.
Les radiographies peuvent permettre de détecter une perte minérale osseuse à des stades avancés.
L’IRM, un test sanguin ou une biopsie peuvent également être nécessaires pour exclure des problèmes sous-jacents au niveau des os ou des tissus.
Traitement
Il existe peu de traitements définitifs pour le SDRC, et la prise en charge est généralement déterminée par le médecin traitant. Un traitement précoce est souvent le plus efficace, et il est conseillé de consulter une clinique spécialisée dans la douleur pour une évaluation et l’élaboration d’un plan adapté.
Le traitement peut impliquer des neurologues, des physiothérapeutes et d’autres spécialistes.
Les options thérapeutiques incluent :

Physiothérapie : Cela peut aider les patients à améliorer leur circulation sanguine, à retrouver leur amplitude de mouvement et leur coordination, ainsi qu’à prévenir l’atrophie musculaire et la déformation osseuse.
Psychothérapie : Le SDRC peut engendrer de l’anxiété et de la dépression, rendant la réhabilitation plus complexe. Un accompagnement psychologique peut être bénéfique.
Médicaments : Bien qu’aucun médicament ne soit spécifiquement approuvé pour le traitement du SDRC, les options suivantes peuvent apporter un soulagement :
- médicaments anti-inflammatoires non stéroïdiens (AINS), comme l’ibuprofène
- anticonvulsivants, tels que la gabapentine, pour gérer la douleur neuropathique
- crèmes et timbres topiques pour réduire la douleur, comme les patchs de lidocaïne à 5%
- corticostéroïdes pour l’inflammation, comme la prednisolone, à utiliser avec précaution en raison de leurs effets secondaires potentiels
- bisphosphonates, tels que l’alendronate ou le pamidronate, mais leur utilisation n’est pas recommandée dans la pratique courante
- injections de toxine botulique (botox)
- opioïdes, tels que l’oxycodone ou la morphine, à utiliser sous strict contrôle médical en raison du risque de dépendance
- antagonistes des récepteurs N-méthyl-D-aspartate (NMDA), comme le dextrométhorphane
Les médicaments sont plus susceptibles d’être efficaces lorsqu’ils sont prescrits tôt. Chaque patient est unique, et une combinaison de traitements peut être nécessaire.
Les traitements qui suscitent encore des controverses incluent :
- injections de médicaments sympathiques pour bloquer les nerfs affectés
- sympathectomie chirurgicale, où un chirurgien sectionne ou comprime une chaîne nerveuse pour empêcher la transmission des signaux de douleur
- stimulation de la moelle épinière par l’insertion d’électrodes dans celle-ci
D’autres formes de stimulation neurale qui pourraient s’avérer efficaces incluent la stimulation magnétique transcrânienne répétitive (SMTr) et la stimulation cérébrale profonde. Bien que moins invasives que certaines autres options, leurs effets sont temporaires et nécessitent des applications régulières.
Un ergothérapeute peut évaluer comment le SDRC pourrait affecter la vie quotidienne du patient et proposer des dispositifs ou accessoires fonctionnels. Un psychologue peut également aider le patient à gérer une maladie chronique et douloureuse.
Les thérapies alternatives ou complémentaires qui peuvent être bénéfiques incluent :
- acupuncture
- techniques de relaxation, comme le biofeedback
- thérapie chiropratique
- thermothérapie (chaleur et froid)
- stimulation nerveuse électrique transcutanée (TENS), qui soulage la douleur par des impulsions électriques appliquées aux nerfs
Les thérapies expérimentales comprennent :
- immunoglobuline intraveineuse, pouvant soulager la douleur jusqu’à 5 semaines
- utilisation de capsaïcine à 5-10%, bien que cela puisse aggravé la douleur
- amputation, recommandée uniquement en cas d’infection sévère
- diméthylsulfoxyde topique (DMSO 50%), N-acétylcystéine (NAC), piégeurs de radicaux libres qui peuvent aider certains patients dans les premiers stades
Complications
Étant donné que le SDRC affecte le système nerveux, il peut entraîner une variété de complications dans l’ensemble du corps.
Les problèmes associés au SDRC peuvent inclure :
- douleurs thoraciques
- changements dans la perception et la gestion de la douleur
- problèmes de mémoire et de réflexion
- léthargie, fatigue et faiblesse
- palpitations cardiaques et rythme cardiaque rapide
- problèmes respiratoires
- rétention d’eau
- faiblesse musculaire, perte osseuse et autres désagréments musculo-squelettiques
- éruptions cutanées, marbrures et autres problèmes dermatologiques
- problèmes urologiques comme des difficultés à uriner ou l’incontinence
- symptômes gastro-intestinaux, tels que nausées, vomissements, diarrhée et troubles du syndrome du côlon irritable (SCI)
- reflux gastro-oesophagien
- faibles taux de cortisol et hypothyroïdie
Si la condition n’est pas traitée ou si le traitement débute tardivement, il peut en résulter une atrophie musculaire et des contractions des mains, des doigts ou des pieds, à mesure que les muscles se contractent.
Nouveaux Développements en 2024
Des recherches récentes ont mis en lumière de nouveaux mécanismes sous-jacents au SDRC, suggérant que des traitements ciblant spécifiquement l’inflammation et les voies de la douleur pourraient être plus efficaces. Par exemple, une étude de 2023 a révélé que des thérapies géniques pourraient offrir des perspectives prometteuses pour réduire les symptômes en agissant directement sur les récepteurs de la douleur. De plus, des essais cliniques en cours testent l’efficacité de nouvelles classes de médicaments, notamment des inhibiteurs de la douleur neuropathique qui pourraient offrir des alternatives aux opioïdes, réduisant ainsi le risque de dépendance.
Des statistiques récentes indiquent également que le SDRC pourrait toucher jusqu’à 1% de la population générale, soulignant l’importance d’une sensibilisation accrue et d’un diagnostic précoce. La communauté médicale s’efforce de mieux comprendre les facteurs de risque génétiques et environnementaux associés au SDRC, afin de développer des stratégies de prévention efficaces.
En somme, alors que le SDRC reste une affection complexe et difficile à traiter, les avancées en recherche et en thérapies personnalisées offrent de l’espoir pour les patients et les professionnels de santé. Rester informé des dernières études et traitements est crucial pour optimiser les prises en charge et améliorer la qualité de vie des personnes affectées.








