Le papillomavirus humain est l’infection sexuellement transmissible la plus fréquente. La majorité des hommes et des femmes sexuellement actifs se retrouvent exposés à ce virus à un moment donné de leur vie.
Ce virus est répandu aux États-Unis, avec environ 14 millions de nouveaux cas de papillomavirus humain (VPH) diagnostiqués chaque année.
Il existe divers types de VPH : certains conduisent à des verrues génitales tandis que d’autres sont responsables de certains cancers. Chaque année, près de 19 400 femmes et 12 100 hommes aux États-Unis développent des cancers attribuables au VPH. Les vaccins disponibles peuvent offrir une protection contre ces infections.
Dans cet article, nous allons explorer ce qu’est le VPH, comment il se propage, les symptômes pouvant apparaître, ainsi que des informations sur le traitement, la vaccination et les méthodes de prévention.
Faits rapides sur le VPH
Voici quelques points clés concernant le virus du papillome humain. Plus de détails et d’informations à l’appui sont disponibles dans le corps de l’article.
- La majorité des hommes et des femmes sexuellement actifs contractent le virus du VPH à un moment ou un autre de leur vie.
- Le VPH peut se transmettre par contacts oraux, vaginaux ou anaux.
- Il peut provoquer des verrues génitales ainsi que certains types de cancers.
- Dans certains cas, le VPH peut être transmis lors de la naissance à un nourrisson, entraînant des infections du système respiratoire ou génital.
- Bien qu’il n’existe pas de remède contre le VPH, des vaccinations sûres et efficaces sont recommandées entre 11 et 12 ans.
Traitement
Les différents types de VPH se manifestent par divers symptômes. Ce virus peut entraîner des verrues génitales ou des cancers.
Bien qu’il n’existe pas de traitement pour le virus lui-même, il est possible de traiter ses symptômes.
La prévention passe principalement par la vaccination contre le VPH.
Les verrues
Les verrues causées par le VPH peuvent souvent disparaître sans intervention médicale.
Cependant, certains médicaments peuvent être appliqués sur la peau pour éliminer les verrues, notamment l’acide salicylique en vente libre pour les verrues communes.
Les traitements sur ordonnance comprennent :
- Podophylline (produit chimique appliqué par un médecin)
- Imiquimod (Aldara, Zyclara)
- Podofilox (Condylox)
- Acide trichloroacétique (produit chimique appliqué par un médecin)
Dans certains cas, une intervention chirurgicale peut être nécessaire, comprenant :
- Cryothérapie : méthode utilisant de l’azote liquide pour congeler les zones anormales.
- Bistouri électrique : utilisation du courant électrique pour brûler les zones anormales.
- Thérapie au laser : élimination des tissus indésirables par un faisceau lumineux.
- Injection d’interféron : rarement utilisée en raison des effets secondaires potentiels et des coûts élevés.
- Ablation chirurgicale.
Il est crucial de discuter avec un médecin pour déterminer le traitement le plus adapté, en fonction du type et de l’emplacement des verrues.
Il est également essentiel de noter que, même si les verrues et les modifications cellulaires peuvent être éliminées, le virus peut persister dans l’organisme et être transmis à d’autres personnes. Aucun traitement ne permet d’éliminer le virus du corps.
Cancer
Les tests de Papanicolaou réguliers et d’autres méthodes de dépistage peuvent conduire à un diagnostic précoce si un cancer se développe. Des mesures peuvent être prises pour traiter le cancer et empêcher sa progression.
Symptômes
Le VPH peut ne provoquer aucun symptôme, mais ceux-ci peuvent apparaître des années plus tard. Certains types de VPH peuvent entraîner des verrues, tandis que d’autres peuvent causer des cancers.
Les verrues
Les symptômes les plus fréquents de certains types de VPH sont les verrues, notamment les verrues génitales.
Les verrues génitales peuvent se présenter sous la forme de petites bosses, de groupes de bosses ou de protubérances ressemblant à des tiges. Elles touchent généralement la vulve chez les femmes, le col de l’utérus, et le pénis ou le scrotum chez les hommes. Elles peuvent également apparaître autour de l’anus et dans la région inguinale.
La taille et l’apparence des verrues peuvent varier, elles peuvent être grandes, petites, plates ou en forme de chou-fleur, et peuvent avoir une couleur blanche ou chair.
D’autres types de verrues associées au VPH incluent les verrues communes, les verrues plantaires et les verrues planes.
Les verrues vulgaires sont des bosses rugueuses, souvent présentes sur les mains, les doigts et les coudes.
Les verrues plantaires se manifestent souvent comme des excroissances dures et granuleuses sur les pieds, généralement sur les talons ou les coussinets.
Les verrues planes affectent principalement les enfants, les adolescents et les jeunes adultes, apparaissant sous la forme de lésions plates légèrement surélevées, plus foncées que le teint normal, souvent localisées sur le visage, le cou ou les zones ayant subi des frottements.
Cancer
D’autres types de VPH peuvent augmenter le risque de développer divers cancers. Ces cancers incluent ceux du col de l’utérus, de la vulve, du vagin, du pénis, de l’anus et de l’oropharynx, touchant la base de la langue et les amygdales. Il peut s’écouler des années, voire des décennies, avant que le cancer ne se manifeste.
Causes
Le VPH est un virus qui se transmet de peau à peau lors de rapports sexuels ou d’autres types de contact direct entre les organes génitaux.
Bien que la majorité des infections au VPH soient bénignes, provoquant des verrues sur différentes parties du corps comme les mains, les pieds et les organes génitaux, certaines souches présentent un risque accru de développer des cancers spécifiques.
Le VPH peut infecter toute personne sexuellement active. Souvent, les individus infectés ne présentent aucun symptôme, ce qui les rend asymptomatiques.
Bien que la plupart des infections au VPH se résolvent d’elles-mêmes, elles peuvent parfois rester latentes et infecter plus tard un partenaire sexuel, qu’il soit nouveau ou déjà connu.
Le VPH peut également être transmis au nourrisson lors de l’accouchement, provoquant des infections dans le système génital ou respiratoire.
Il est important de préciser que les souches de VPH qui causent des verrues sont différentes de celles qui sont responsables du cancer.
Facteurs de risque
Certains facteurs augmentent le risque de contracter le virus du VPH.
Ces facteurs incluent :
- avoir un nombre élevé de partenaires sexuels
- avoir des relations avec des personnes ayant eu de nombreux partenaires
- présenter un système immunitaire affaibli, par exemple à cause du VIH ou d’une greffe d’organe
- avoir des zones de peau endommagées
- avoir un contact direct avec des verrues ou des surfaces contaminées par le VPH
Diagnostic
Lorsqu’il y a des verrues ou des lésions visibles, un médecin peut généralement diagnostiquer le VPH par une simple inspection visuelle. Cependant, des tests supplémentaires peuvent être nécessaires pour confirmer la présence du virus.
Quand devrais-je subir un test de dépistage du VPH ?
Les tests permettant d’évaluer les changements cellulaires cervicaux liés au VPH comprennent un test de Pap, un test d’ADN et l’utilisation d’acide acétique (vinaigre).
Un test de Papanicolaou prélève des cellules de la surface du col de l’utérus ou du vagin pour détecter toute anomalie pouvant indiquer un cancer.
Le test d’ADN permet de rechercher des types de VPH à haut risque et est recommandé pour les femmes de 30 ans et plus, en conjonction avec un frottis de Pap.
Il existe également un test d’ADN pour le VPH, qui peut être effectué seul, sans test Pap, dès l’âge de 25 ans.
Dans certains cas, une biopsie des zones anormales peut s’avérer nécessaire.
Actuellement, il n’existe pas de test pour les hommes afin de vérifier la présence du VPH ; le diagnostic repose principalement sur l’inspection visuelle. Dans certaines circonstances, si des hommes ou des femmes ont des antécédents de rapports sexuels anaux réceptifs, il peut être conseillé de discuter avec un médecin de la possibilité d’un frottis anal.
Prévention
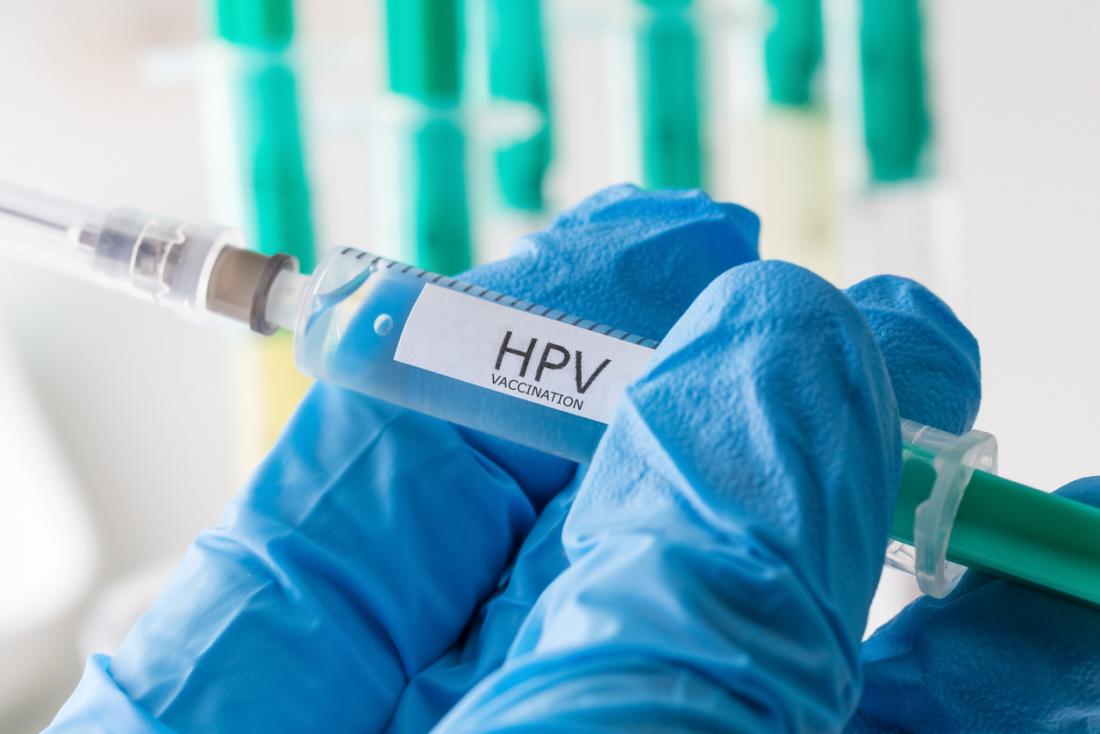
Les mesures permettant de réduire le risque de contracter le VPH comprennent :
- recevoir le vaccin contre le VPH
- pratiquer des relations sexuelles protégées
- choisir l’abstinence ou entretenir une relation sexuelle monogame
- éviter les rapports sexuels en présence de verrues génitales visibles
Prévenir les verrues communes peut s’avérer difficile. Si une verrue est présente, il est conseillé de ne pas la toucher ou se ronger les ongles. Pour les verrues plantaires, il est recommandé de porter des chaussures ou des sandales dans des lieux publics tels que les piscines et les vestiaires.
Vaccination
Les Centres pour le contrôle et la prévention des maladies (CDC) recommandent la vaccination entre 11 et 12 ans afin de réduire le risque de développer des cancers du col de l’utérus et d’autres cancers à l’avenir.
Le vaccin est administré en deux doses, séparées de 6 à 12 mois. Des vaccins de rattrapage sont conseillés pour les hommes de moins de 21 ans et les femmes de moins de 26 ans qui n’ont pas reçu le vaccin plus tôt. Les hommes ayant des relations sexuelles avec des hommes sont encouragés à se faire vacciner jusqu’à 26 ans.
Actuellement, trois vaccins contre le VPH sont disponibles : Gardasil, Cervarix et Gardasil. Il est important de consulter un médecin pour déterminer si la vaccination est appropriée.
Nouvelles recherches sur le VPH
Les recherches sur le VPH continuent d’évoluer, apportant de nouvelles informations et perspectives. Les dernières études mettent en lumière des méthodes de prévention plus efficaces et des traitements prometteurs. Restez informé grâce à notre section dédiée aux nouvelles sur le VPH.
En 2024, des avancées significatives dans le domaine de la recherche sur le VPH ont été réalisées. De nouvelles études montrent que l’accès accru à la vaccination dans les populations à risque peut réduire de manière significative l’incidence des cancers liés au VPH. Les données récentes suggèrent également que l’éducation sur le VPH et sa transmission est cruciale pour diminuer la stigmatisation et favoriser des comportements de prévention.
Enfin, la recherche sur les traitements antiviraux pourrait offrir un espoir pour réduire la charge virale chez les individus infectés, même si des défis subsistent. Ces développements soulignent l’importance d’une approche globale pour combattre le VPH, alliant vaccination, dépistage et sensibilisation.








