La maladie pulmonaire obstructive chronique (MPOC) est une affection qui compromet gravement la capacité respiratoire d’une personne. La principale cause de cette maladie reste le tabagisme, bien que d’autres facteurs tels que l’exposition à des polluants environnementaux et à des agents irritants jouent également un rôle.
La MPOC est une maladie progressive, et son évolution se divise en plusieurs phases, allant de légère à terminale. La phase terminale de la MPOC, souvent désignée par le terme « BPCO en phase terminale », est marquée par une dégradante incapacité à effectuer les activités quotidiennes, ainsi qu’une détérioration significative de la qualité de vie.
Selon l’Institut national du cœur, des poumons et du sang, la MPOC représente la troisième cause de mortalité aux États-Unis, illustrant son impact majeur sur la santé publique.
Bien que des médicaments et des modifications de style de vie puissent atténuer les symptômes, il est crucial de noter qu’il n’existe actuellement aucun remède définitif pour la MPOC.
Qu’est-ce que la MPOC?
La MPOC est une affection pulmonaire complexe. Les poumons, ressemblant à deux troncs d’arbres, se ramifient en plus petites branches qui aboutissent à des sacs aériens, souvent comparés aux feuilles d’un arbre. Ces sacs sont les sites d’échange entre l’air et le dioxyde de carbone, un déchet que le corps élimine lors de l’expiration.
Les sacs aériens sains sont flexibles et efficaces dans leur mouvement, un peu comme un ballon que l’on gonfle et dégonfle. Malheureusement, la MPOC altère cette fonction essentielle de plusieurs manières :
- Les sacs aériens perdent leur élasticité, ce qui entrave leur capacité à s’ouvrir et à se fermer.
- Les parois des bronches deviennent épaisses, cicatrisées et enflammées, rendant la respiration plus difficile.
- Une production excessive de mucus obstrue les voies respiratoires, aggravant la lutte pour respirer.
La BPCO englobe plusieurs conditions médicales, les plus courantes étant l’emphysème et la bronchite chronique.
L’emphysème endommage les sacs aériens, réduisant leur élasticité et parfois détruisant de petits sacs aériens. Les grands sacs restants peuvent alors devenir inefficaces.
La bronchite chronique, quant à elle, entraîne une accumulation excessive de mucus, épaississant ainsi les voies respiratoires.
Étapes de la MPOC
Les médecins classifient la MPOC en quatre stades. Le stade IV, ou BPCO en phase terminale, est le plus sévère.
La spirométrie est un test essentiel pour évaluer la fonction pulmonaire. Lors de ce test, la personne souffle dans un appareil qui mesure la quantité d’air qu’elle peut inspirer et expirer.
Les personnes atteintes de MPOC ne parviennent généralement pas à souffler autant d’air que celles ayant des poumons sains, et les résultats de ces mesures aident les médecins à déterminer la gravité de la maladie.
Les mesures clés incluent :
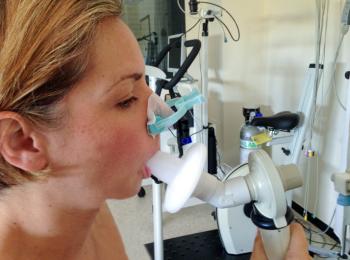
- FEV1 : Volume expiré forcé en une seconde, mesurant la rapidité avec laquelle une personne peut vider ses poumons.
- FVC : Capacité vitale forcée, définissant la quantité maximale d’air qu’une personne peut expirer.
- FEV1 / FVC : Un ratio qui indique la gravité de la MPOC. Un ratio normal se situe entre 70 et 80%, tandis qu’un ratio inférieur à 70% est généralement indicatif d’une MPOC.
Les classifications communes de la MPOC sont les suivantes :
Stade I : MPOC modérée. Le ratio est inférieur à 70%, avec une toux chronique et une production excessive de mucus, bien que la personne puisse ne pas se rendre compte de la diminution de sa fonction pulmonaire.
Stade II : MPOC modérée. Le ratio est inférieur à 70% avec un VEMS entre 50 et 80%. L’essoufflement devient plus fréquent, surtout lors d’activités physiques. Les symptômes commencent à interférer avec la vie quotidienne.
Stade III : MPOC sévère. Le ratio est inférieur à 70% et le VEMS se situe entre 30 et 50%. Les difficultés respiratoires s’intensifient, et l’exercice devient de plus en plus difficile.
Stade IV : MPOC très sévère ou en phase terminale. Le ratio est inférieur à 70%, avec un VEMS inférieur à 30%. Les symptômes graves peuvent devenir mortels, et des soins médicaux intensifs sont souvent nécessaires.
Les symptômes de la MPOC en phase terminale
Les personnes atteintes de MPOC en phase terminale présentent souvent des symptômes sévères qui perturbent considérablement leur quotidien.
Ces symptômes peuvent inclure :
- Toux chronique persistante
- Difficultés à terminer un repas en raison de l’essoufflement
- Exacerbations soudaines de la maladie
- Production fréquente de mucosités
- Hypoxie, avec un faible taux d’oxygène dans le sang
- Nécessité d’oxygène supplémentaire
- Essoufflement même lors d’activités très légères, comme marcher vers la boîte aux lettres
Les objectifs du traitement de la MPOC doivent se concentrer sur l’engagement dans des comportements qui minimisent le risque de progression vers la phase terminale.
Complications associées
La MPOC est une maladie chronique et évolutive. Bien que les traitements puissent atténuer les symptômes, ils ne stoppent pas la progression de la maladie. Les complications peuvent inclure l’hypoxie au repos, des infections récurrentes, des exacerbations aiguës, ainsi que des risques accrus de confusion mentale et de mortalité.
Vivre avec une MPOC en phase terminale

Il est essentiel pour les personnes atteintes de MPOC en phase terminale de prendre des précautions pour prévenir l’aggravation de leurs symptômes. Chaque exacerbation endommage davantage les poumons et complique la récupération.
Voici quelques stratégies pour réduire le risque d’exacerbation :
- Éviter l’exposition à la fumée secondaire en restant éloigné des fumeurs et en interdisant la cigarette à la maison.
- Arrêter de fumer si ce n’est déjà fait.
- Surveiller quotidiennement la qualité de l’air et éviter les jours où la pollution est élevée. Les infections et la pollution de l’air sont des déclencheurs fréquents des exacerbations de la MPOC.
- Recevoir des vaccins contre la pneumonie et la grippe chaque année.
- Consulter un médecin en cas de signes d’infection, comme de la fièvre ou des expectorations teintées.
- Prendre les médicaments prescrits, notamment des bronchodilatateurs et des corticostéroïdes.
Pour certains patients, une greffe de poumon peut être envisagée. Selon la Cleveland Clinic, le taux de survie à 5 ans après une greffe de poumon unique est d’environ 43,2%. Cependant, ce processus nécessite des conditions strictes et un donneur compatible.
Perspective et recherche récente
Il n’y a pas de remède pour la MPOC, et la phase terminale de la maladie est souvent synonyme de pronostic défavorable quant à la durée de vie. Les comorbidités, telles que les maladies cardiaques et les troubles musculo-squelettiques, peuvent aggraver cette situation.
Sans une respiration efficace, la survie est compromise. Bien que des dispositifs d’assistance respiratoire puissent aider, ils ne réparent pas les poumons endommagés. Une infection grave, comme une pneumonie, peut également compromettre davantage la fonction pulmonaire.
Récemment, des études ont mis en lumière des approches novatrices pour le traitement de la MPOC, y compris des thérapies géniques et des traitements anti-inflammatoires ciblés. Ces recherches visent à améliorer la qualité de vie des patients et à potentiellement ralentir la progression de la maladie.
La communication ouverte entre le patient et son médecin est cruciale pour établir un plan de soins adapté, tenant compte des facteurs individuels qui influencent l’espérance de vie.








