Le syndrome de Pancoast désigne un ensemble unique de symptômes associés à une tumeur Pancoast, un type particulier de cancer du poumon. Ce terme fait référence à une tumeur localisée au sommet des poumons, souvent difficile à diagnostiquer en raison de ses manifestations atypiques.
Les tumeurs Pancoast, qui représentent moins de 5 % des cancers du poumon, sont des cancers non à petites cellules. Elles portent le nom du radiologue américain Dr. Henry Pancoast, qui a décrit cette condition en 1932.
Quelles sont les tumeurs Pancoast?
Les tumeurs Pancoast se forment au sommet des poumons, contrairement à la majorité des cancers du poumon qui se développent plus bas. Cette localisation particulière entraîne souvent une invasion des tissus adjacents, ce qui complique davantage le traitement.
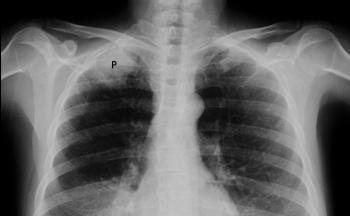
Les structures fréquemment affectées par ces tumeurs incluent :
- les vaisseaux lymphatiques
- les nerfs
- les côtes adjacentes
- la région médiastinale entre les poumons
- les vertèbres cervicales
Facteurs de risque
Les facteurs de risque du syndrome de Pancoast sont similaires à ceux des autres formes de cancer du poumon et incluent :
- le tabagisme
- l’exposition à la fumée de tabac passive
- un contact prolongé avec l’amiante et le radon
- l’exposition à des substances industrielles telles que l’or et le nickel
Bien que le syndrome de Pancoast soit généralement associé au cancer du poumon, il peut également résulter d’autres maladies rares, telles que :
- les cancers du sein
- les tumeurs desmoïdes
- le carcinome adénoïde kystique
- le cancer de la thyroïde
- certaines infections bactériennes et fongiques
Symptômes
Les symptômes liés au syndrome de Pancoast diffèrent des signes classiques du cancer du poumon. En effet, ces tumeurs provoquent rarement la toux ou l’essoufflement, qui sont des symptômes courants associés à d’autres types de cancer pulmonaire.
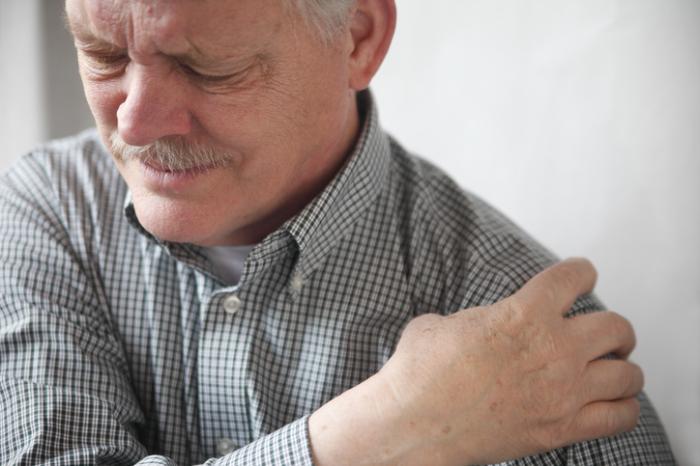
Au lieu de cela, en plus de la fatigue et de la perte de poids, la tumeur Pancoast peut exercer une pression sur les nerfs de la poitrine supérieure, du cou, du visage et des bras. Cette pression peut engendrer des symptômes spécifiques tels que :
- une douleur à l’épaule et à l’omoplate
- une douleur irradiant dans le bras, le coude ou l’aisselle
- une faiblesse de la main
- des douleurs ou des picotements dans les mains et les doigts
La douleur est souvent sévère et persistante, et il est possible d’observer une atrophie ou un rétrécissement de la main et du bras.
Le syndrome de Horner
Le syndrome de Horner est un autre phénomène associé aux tumeurs de Pancoast. Il résulte de dommages aux nerfs, provoquant une combinaison de signes cliniques qui affectent généralement un seul côté du visage. Cela peut inclure :
- un petit élève, créant une différence de taille entre les pupilles
- un affaissement de la paupière supérieure
- une élévation de la paupière inférieure
- un rougissement d’un côté du visage
- une absence de transpiration d’un côté du visage
Diagnostic
Le diagnostic du syndrome de Pancoast et des tumeurs Pancoast peut être tardif, car les symptômes ne correspondent pas toujours aux signes habituels du cancer du poumon. Souvent, les patients consultent d’abord un neurologue ou un spécialiste orthopédique avant de se rendre chez un oncologue.
Les tumeurs de Pancoast sont diagnostiquées grâce à :
- des radiographies : Elles peuvent révéler des anomalies au sommet du poumon et indiquer si la tumeur a envahi les côtes ou les vertèbres. Cependant, au début, ces tumeurs peuvent être difficiles à détecter sur les radiographies dues à un phénomène d’ombrage.
- un scanner CT : Il permet d’évaluer si la tumeur a pénétré dans la paroi thoracique, la colonne vertébrale, les vaisseaux sanguins, les nerfs, la trachée ou l’œsophage.
- une IRM : Plus précise qu’un scanner pour déterminer l’ampleur de l’invasion tumorale, elle est souvent complémentaire au scanner, qui est plus efficace pour examiner l’espace entre les poumons.
- une bronchoscopie : Ce test évalue l’état des voies respiratoires.
- une biopsie tissulaire : Elle consiste à prélever des cellules tumorales pour les analyser. Cette procédure peut être réalisée par biopsie thoracique ouverte ou par une aiguille insérée à travers la peau.
- d’autres tests : Ils peuvent être nécessaires pour évaluer la propagation du cancer dans d’autres parties du corps, comme le cerveau ou les os. Cela inclut des IRM cérébrales, des scintigraphies osseuses, des PET scans ou une médiastinoscopie pour examiner la zone médiastinale.
En général, une combinaison de radiographies, de scintigraphies et de biopsies est effectuée pour confirmer le diagnostic et évaluer le stade de la tumeur de Pancoast.
Mise en scène
Selon le système de stadification TNM (Tumeur, Nœuds, Métastases), les tumeurs de Pancoast sont classées en tant que T3 ou T4. La majorité de ces tumeurs sont considérées comme T3, car elles envahissent principalement la paroi thoracique ou la chaîne nerveuse reliant le cou à la colonne vertébrale. En revanche, les tumeurs T4 infiltrent la colonne vertébrale, les nerfs allant du cou aux membres supérieurs ou des structures composées de vaisseaux sanguins.
Quand consulter un médecin
Il est crucial de consulter un médecin si l’on présente des symptômes évocateurs du syndrome de Pancoast ou d’autres signes associés au cancer du poumon, comme la toux ou l’essoufflement. Étant donné la rareté des tumeurs de Pancoast, un diagnostic rapide et précis est essentiel. Il est donc recommandé de consulter un médecin spécialisé dans le cancer du poumon et les syndromes associés.
Traitement
Le traitement des tumeurs Pancoast dépend de l’état de santé général du patient, de la taille de la tumeur et des zones affectées. Il peut viser à soulager les symptômes ou à éradiquer le cancer.
Les options de traitement incluent :
- la chimiothérapie
- la radiothérapie
- la chirurgie
La combinaison de ces trois traitements est souvent la plus efficace. Par exemple, les patients atteints d’un syndrome de Pancoast à un stade précoce, en bonne santé et avec une tumeur peu développée, peuvent recevoir une association de radiothérapie et de chimiothérapie, suivie d’une intervention chirurgicale et d’une chimiothérapie post-opératoire.
D’autres traitements possibles peuvent comprendre :
- les thérapies ciblées : Elles ciblent spécifiquement l’activité des cellules cancéreuses, réduisant ainsi les dommages aux cellules saines et les effets secondaires ressentis par les patients.
- le soulagement des symptômes : Des analgésiques peuvent être prescrits pour gérer la douleur, tandis que des stéroïdes peuvent aider à réduire la pression sur les nerfs.
Chirurgie
La chirurgie pour les tumeurs de Pancoast doit être effectuée par un chirurgien spécialiste, en raison des défis qu’elle présente. Cela peut impliquer l’ablation de tout le poumon, des tissus environnants ou des côtes supérieures. Dans certains cas, il peut être nécessaire d’ablater une artère majeure, qui sera alors remplacée par un tube artificiel pour maintenir l’apport sanguin.
Prévention
La mesure préventive la plus efficace pour diminuer le risque de développer un cancer du poumon est d’arrêter de fumer. Éviter l’exposition à la fumée secondaire et à des substances comme l’amiante et le radon contribue également à réduire ce risque. Le dépistage est une autre démarche essentielle pour détecter le cancer à un stade précoce et freiner son évolution.
Les personnes ayant des antécédents familiaux de cancer du poumon, celles de plus de 55 ans, ainsi que les fumeurs et anciens fumeurs, devraient discuter avec leur médecin des options de dépistage disponibles.
Perspective
Les taux de survie pour les tumeurs de Pancoast se sont améliorés au fil des décennies, et ces patients bénéficient désormais d’une meilleure perspective que ceux ayant des cancers situés plus bas dans les poumons. Après un traitement combiné (chimiothérapie, radiothérapie et chirurgie), le taux de survie à 2 ans varie entre 55 et 70 %. Pour les patients dont la chirurgie permet l’élimination complète des cellules cancéreuses, le taux de survie à 5 ans est de 54 à 77 %. Il est à noter que la survie est meilleure pour les tumeurs T3 par rapport aux T4.
La chirurgie pour les tumeurs de Pancoast est associée à un taux de mortalité de 5 %, tandis que le taux de complications varie de 7 à 30 %. Les facteurs principaux liés à une perspective moins favorable chez les patients traités incluent la présence du syndrome de Horner et l’élimination incomplète des cellules tumorales.
Recherches récentes et avancées
Les dernières études sur le syndrome de Pancoast mettent en lumière des avancées significatives dans le traitement et le diagnostic. Par exemple, des recherches récentes ont exploré l’utilisation de thérapies ciblées et d’immunothérapies, qui se sont révélées prometteuses pour améliorer la survie des patients. Des essais cliniques en cours évaluent l’efficacité de nouveaux agents immunomodulateurs qui pourraient transformer le paysage thérapeutique pour ces patients.
De plus, des études statistiques récentes indiquent que l’identification précoce des symptômes et une approche multidisciplinaire dans le traitement pourraient augmenter considérablement les taux de survie. Les chercheurs soulignent l’importance d’une collaboration étroite entre oncologues, neurologues et spécialistes de la douleur pour optimiser les résultats du traitement.
Enfin, des innovations dans les techniques d’imagerie, comme l’IRM fonctionnelle, offrent de nouvelles perspectives pour le diagnostic précoce et le suivi des patients atteints de ce syndrome complexe, renforçant les espoirs de personnaliser les traitements en fonction des caractéristiques individuelles des tumeurs.








