La rétinopathie diabétique est une lésion de la rétine causée par des complications du diabète sucré.
Cette condition peut mener à la cécité si elle n’est pas prise en charge. La cécité précoce due à la rétinopathie diabétique (RD) est généralement évitable grâce à des contrôles réguliers et une gestion efficace du diabète sous-jacent.
Faits rapides sur la rétinopathie diabétique
- La rétinopathie diabétique (RD) est une lésion des vaisseaux sanguins dans la rétine liée au diabète.
- C’est la principale cause de cécité aux États-Unis.
- Les symptômes incluent une vision floue, des difficultés à percevoir les couleurs, des corps flottants et parfois une perte totale de la vision.
- Les personnes diabétiques doivent faire vérifier leur vision au moins une fois par an pour détecter la RD.
- Il existe des interventions chirurgicales pour soulager les symptômes, mais le contrôle du diabète et la détection précoce sont les clés de la prévention de la RD.
Qu’est-ce que la rétinopathie diabétique?
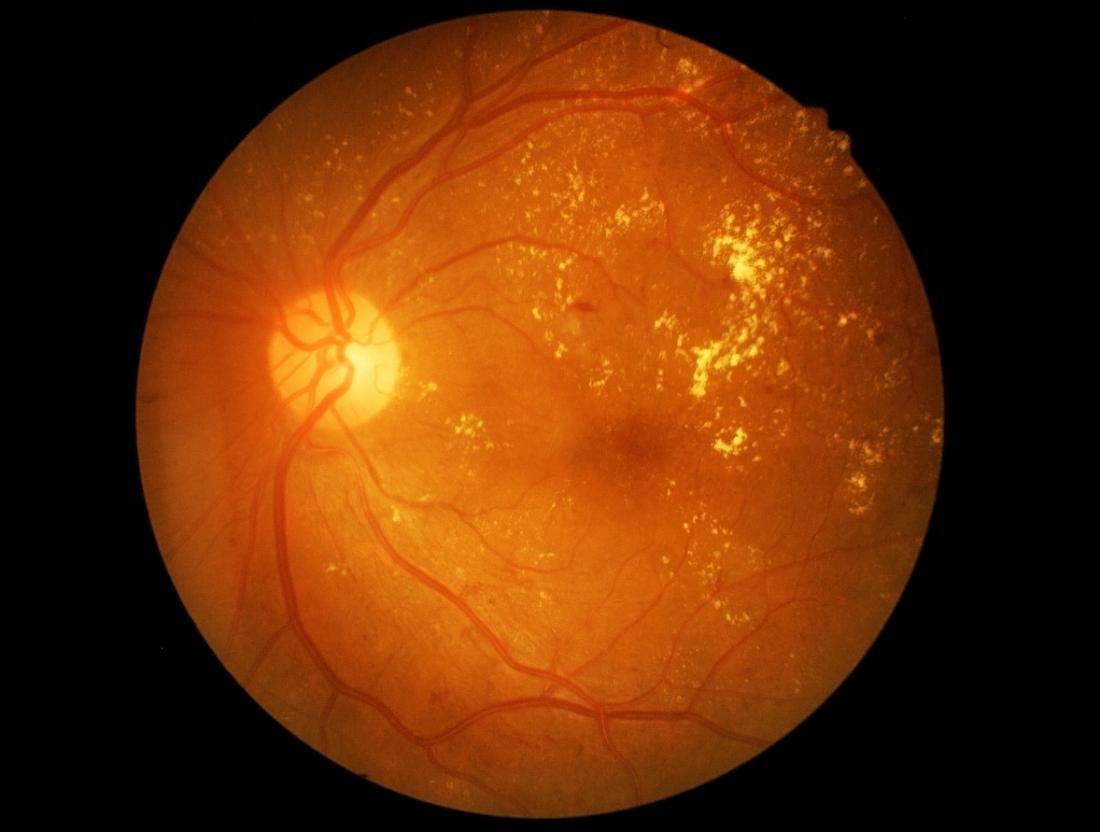
La RD est une complication courante du diabète, et elle représente l’une des principales causes de cécité aux États-Unis.
La rétine, cette membrane délicate qui tapisse l’arrière de l’œil, est extrêmement sensible à la lumière.
Elle convertit la lumière qui pénètre dans l’œil en signaux interprétables par le cerveau, produisant ainsi les images que nous percevons. La rétinopathie diabétique endommage les vaisseaux sanguins de la rétine, entraînant des fuites de liquide et des déformations de la vision.
Il existe deux types de rétinopathie diabétique :
- Rétinopathie diabétique non proliférante (NPDR) : La forme la moins grave, souvent asymptomatique.
- Rétinopathie diabétique proliférante (PDR) : Le stade avancé de la maladie, caractérisé par la formation de nouveaux vaisseaux sanguins anormaux dans la rétine.
Environ 5,4 % des Américains de plus de 40 ans souffrent de RD.
À l’échelle mondiale, un tiers des 285 millions de personnes atteintes de diabète présentent des signes de RD, selon les estimations.
Symptômes
La rétinopathie diabétique se développe généralement sans symptômes perceptibles aux premiers stades.
Souvent, la maladie est bien avancée lorsque des symptômes apparaissent. Parfois, la seule indication est une perte de vision soudaine et totale.
Les signes et symptômes peuvent inclure :
- Vision floue
- Modification de la perception des couleurs
- Corps flottants, des taches transparentes et incolores, ainsi que des cordes sombres dans le champ de vision
- Taches ou stries qui obstruent la vision
- Péjoration de la vision nocturne
- Perte soudaine et totale de la vision
La RD touche généralement les deux yeux, et il est crucial de minimiser les risques de perte de vision. La seule façon pour les personnes diabétiques de prévenir la RD est de participer à tous les examens ophtalmologiques recommandés par leur médecin.
Complications
Les complications potentielles de la rétinopathie diabétique incluent :
Hémorragie vitreuse : Un vaisseau sanguin nouvellement formé peut fuir dans le gel vitré de l’œil, empêchant la lumière d’atteindre la rétine. Les symptômes peuvent aller d’une perte de vision à une sensibilité à la lumière, parfois accompagnée de corps flottants. Cette complication peut se résoudre si la rétine n’est pas endommagée.
Détachement de la rétine : Le tissu cicatriciel peut tirer sur la rétine, provoquant des flotements, des éclairs de lumière et une perte sévère de vision. Un détachement de rétine non traité peut entraîner une perte totale de la vision.
Glaucome : La croissance anormale de vaisseaux sanguins peut obstruer le flux normal de liquide dans l’œil, augmentant la pression oculaire et le risque de lésions du nerf optique et de perte de vision.
Causes et facteurs de risque
Toute personne atteinte de diabète peut développer une rétinopathie diabétique. Cependant, le risque est accru si l’individu :
- Ne contrôle pas efficacement sa glycémie
- Souffre d’hypertension
- A un taux de cholestérol élevé
- Est enceinte
- Fume régulièrement
- Vit avec le diabète depuis longtemps
Les dommages aux vaisseaux sanguins nourrissant la rétine en sont la principale cause.
Des niveaux élevés de glucose peuvent altérer ces vaisseaux, limitant l’apport sanguin à la rétine. Ces dommages peuvent commencer par des renflements mineurs dans les parois vasculaires, entraînant des fuites de sang sans affecter la vision.
Cependant, dans les stades avancés, ces vaisseaux peuvent se bloquer complètement, poussant l’œil à créer de nouveaux vaisseaux sanguins, moins stables, qui se rompent facilement, provoquant des saignements et une vision floue.
Ces saignements peuvent également entraîner des cicatrices, détachant potentiellement la rétine. À mesure que la maladie progresse, le risque de perte de vision totale augmente.
Diagnostic
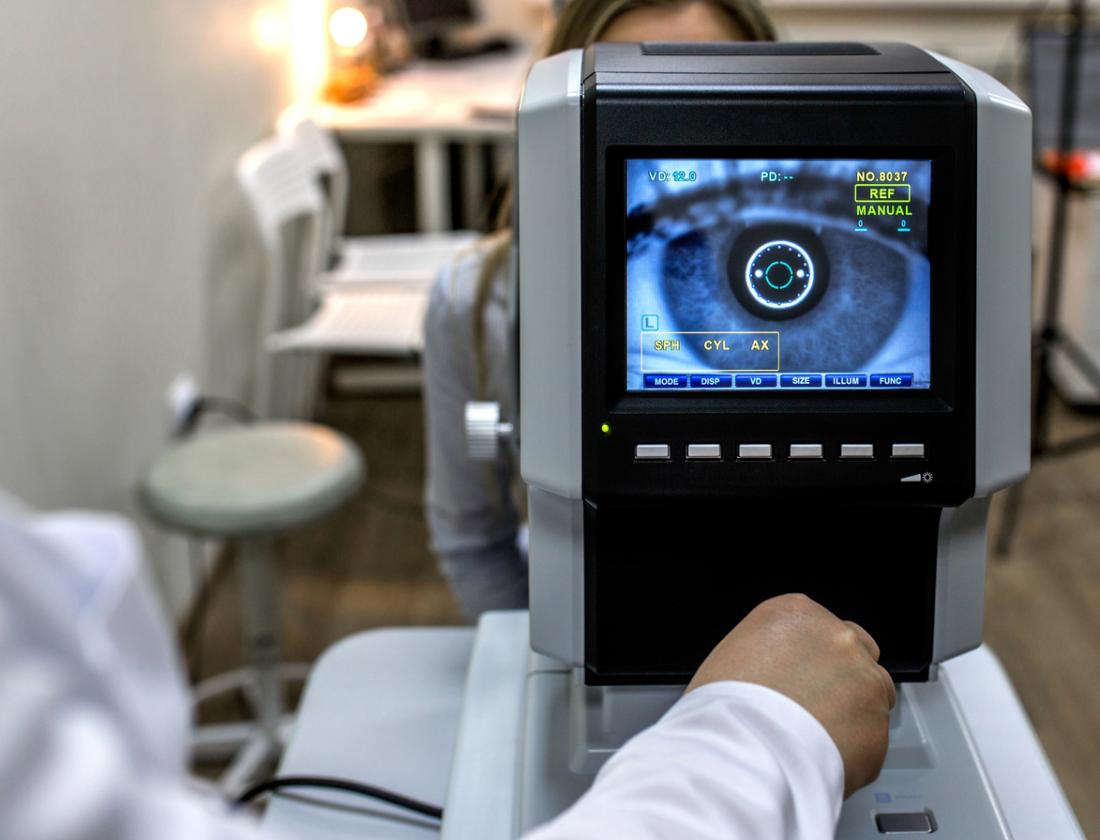
La rétinopathie diabétique débute sans changements visibles de la vision. Toutefois, un ophtalmologiste peut détecter des signes lors d’un examen.
Il est essentiel que les personnes diabétiques passent un examen de la vue au moins une ou deux fois par an ou selon les recommandations de leur médecin.
Les méthodes de diagnostic courantes incluent :
Examen de la vue dilatée : Des gouttes sont administrées pour dilater les pupilles, permettant au médecin d’examiner l’intérieur de l’œil plus en détail.
Des photos sont prises de l’intérieur de l’œil, permettant de détecter :
- Des anomalies dans les vaisseaux sanguins, le nerf optique ou la rétine
- Des cataractes
- Des changements dans la pression oculaire ou la vision globale
- Des nouveaux vaisseaux sanguins
- Des décollements de rétine
- Du tissu cicatriciel
Ces gouttes peuvent provoquer des picotements, et les lumières vives utilisées pour les photos peuvent surprendre le patient. Pour les individus à haut risque, ces gouttes peuvent entraîner une augmentation de la pression oculaire.
Angiographie à la fluorescéine : Des gouttes dilatent les pupilles et un colorant spécial est injecté dans une veine du bras. Des photos sont prises pendant que le colorant circule dans l’œil, révélant d’éventuelles fuites dans la rétine.
Ce test permet d’identifier les vaisseaux sanguins obstrués, fuyants ou endommagés, et guide les traitements au laser. Après le test, la peau peut devenir jaunâtre et l’urine orange foncé pendant environ 24 heures.
Tomographie par cohérence optique (OCT) : Ce scanner non invasif fournit des images transversales à haute résolution de la rétine, révélant son épaisseur, et peut être utilisé pour évaluer l’efficacité des traitements ultérieurs.
L’OCT utilise la lumière plutôt que le son pour produire des images, permettant également de détecter des maladies du nerf optique.
Options de traitement
Le traitement de la RD dépend de divers facteurs, tels que la gravité et le type de RD, ainsi que de la réponse du patient aux traitements antérieurs.
Dans le cas de NPDR, un médecin peut choisir de surveiller la situation sans intervention immédiate, une approche connue sous le nom d’attente vigilante.
Les patients doivent collaborer avec leur médecin pour un bon contrôle du diabète, car une glycémie bien régulée peut ralentir la progression de la RD.
Pour la plupart des cas de PDR, un traitement chirurgical est nécessaire. Les options incluent :
Traitement laser focal, ou photocoagulation
Cette procédure est réalisée en clinique. Des brûlures au laser ciblées scellent les fuites des vaisseaux sanguins anormaux, ce qui peut arrêter ou ralentir l’accumulation de liquide dans l’œil.
Les patients peuvent éprouver une vision floue pendant 24 heures après le traitement, avec de petites taches pouvant apparaître dans le champ de vision pendant plusieurs semaines.
Traitement laser Scatter, ou photocoagulation pan-rétinienne
Des brûlures au laser sont appliquées sur les zones de la rétine en dehors de la macula, généralement lors de deux ou trois séances. La macula est la zone centrale de la rétine, où la vision est la plus aiguë.
Ces brûlures provoquent la cicatrisation de nouveaux vaisseaux sanguins anormaux. La plupart des patients nécessitent deux ou trois séances pour des résultats optimaux.
Les patients peuvent aussi connaître une vision floue pendant 24 heures après l’intervention, ainsi qu’une perte de vision nocturne ou périphérique.
Vitrectomie
Cette intervention consiste à retirer une partie du vitré à l’intérieur de l’œil. Le chirurgien remplace le gel trouble par un liquide ou un gaz clair, que le corps absorbera progressivement, permettant la formation d’un nouveau vitré.
Tout le sang dans le vitré et les cicatrices qui pourraient tirer sur la rétine est retiré. Cette procédure se déroule sous anesthésie générale ou locale dans un hôpital.
Le chirurgien peut également renforcer la rétine avec de petites pinces.
Après la chirurgie, le patient devra peut-être porter un cache-œil pour faciliter la récupération de l’œil, qui peut être fatigué après la vitrectomie.
Si du gaz a été utilisé, le patient devra éviter de voyager en avion jusqu’à ce qu’il soit entièrement absorbé. Le chirurgien informera le patient de la durée approximative de ce processus. La vision peut rester floue pendant quelques semaines après la chirurgie, et il peut falloir plusieurs mois pour retrouver une vision normale.
Bien que la chirurgie n’élimine pas la rétinopathie diabétique, elle peut stopper ou ralentir la progression des symptômes. Le diabète étant une maladie chronique, des lésions rétiniennes et une perte de vision peuvent toujours survenir malgré le traitement.
La prévention
Pour beaucoup de personnes atteintes de diabète, la RD peut sembler inévitable.
Cependant, un bon contrôle de la glycémie peut prévenir l’apparition d’une forme sévère de RD.
L’hypertension artérielle est également un facteur de risque. Les patients diabétiques doivent gérer leur tension artérielle en :
- Adoptant une alimentation saine et équilibrée
- Faisant de l’exercice régulièrement
- Maintenant un poids corporel sain
- Arrêtant de fumer
- Contrôlant leur consommation d’alcool
- Prenant des médicaments antihypertenseurs selon les directives de leur médecin
- Se rendant à des examens réguliers
La détection précoce des symptômes peut améliorer l’efficacité des traitements.
Écrit par Christian Nordqvist
Recherches récentes et perspectives d’avenir
Des études récentes mettent en lumière l’importance de l’auto-surveillance des niveaux de glucose pour les patients diabétiques. Une gestion proactive de la glycémie peut réduire significativement le risque de développement de la RD. Des recherches actuelles montrent également que l’utilisation de technologies avancées, comme les applications de suivi de la santé et les dispositifs de surveillance continue de la glycémie, peut améliorer l’adhésion des patients aux recommandations de traitement.
Une étude publiée en 2024 a révélé que les patients qui utilisent des dispositifs de surveillance continue avaient 30% de chances en moins de développer une rétinopathie au cours des cinq années suivant leur diagnostic de diabète. Ces appareils permettent une prise de décision éclairée en temps réel, ce qui est fondamental pour éviter les complications.
De plus, les traitements innovants, tels que les thérapies géniques et les médicaments ciblés, sont en cours d’évaluation dans des essais cliniques, offrant de nouvelles promesses pour la prévention et la gestion de la rétinopathie diabétique. Les résultats préliminaires sont encourageants, suggérant qu’une approche personnalisée pourrait transformer la prise en charge de cette maladie.
Les chercheurs continuent également d’explorer le lien entre l’inflammation systémique et la progression de la rétinopathie, ouvrant la voie à des interventions qui pourraient réduire les facteurs de risque associés à cette maladie. Une meilleure compréhension de ces mécanismes pourrait conduire à des stratégies préventives plus efficaces.








