Le syndrome de détresse respiratoire aiguë, communément abrégé en SDRA, est une affection critique se manifestant lorsque le corps manque d’oxygène suffisant en raison de dysfonctionnement pulmonaire. Cette condition peut résulter de diverses causes, notamment des infections pulmonaires, des traumatismes ou des maladies sévères, et son évolution peut être rapide, rendant son diagnostic et son traitement urgents.
Aussi désigné sous plusieurs appellations telles que syndrome de détresse respiratoire (RDS), insuffisance respiratoire hypoxémique aiguë (AHRF), œdème pulmonaire non cardiogénique, et syndrome de détresse respiratoire chez l’adulte, le SDRA représente un véritable défi médical. La gravité de cette maladie réside dans sa capacité à diminuer la quantité d’oxygène fournie aux organes vitaux, ce qui peut engendrer des complications telles que des infections, une pneumonie, un poumon effondré, et même une insuffisance rénale.
Des études récentes indiquent que le SDRA est moins courant chez les enfants et que sa mortalité est également réduite dans cette tranche d’âge.
Faits en bref sur le syndrome de détresse respiratoire aiguë (SDRA)
- Le SDRA se produit lorsque le corps ne reçoit pas suffisamment d’oxygène des poumons.
- Les symptômes principaux incluent un essoufflement sévère ainsi que des lèvres ou des ongles cyanosés.
- Cette condition peut aboutir à un pneumothorax, un poumon effondré.
- De nombreuses causes peuvent déclencher le SDRA, notamment les infections pulmonaires, les embolies pulmonaires, l’inhalation de substances nocives et des complications liées à l’accouchement.
- Les patients atteints de SDRA nécessitent souvent une admission en unité de soins intensifs (USI).
- Le taux de mortalité associé au SDRA varie de 30 à 40%, bien que chez les survivants, la fonction pulmonaire ait tendance à se normaliser dans un délai de 6 à 12 mois.
Signes et symptômes
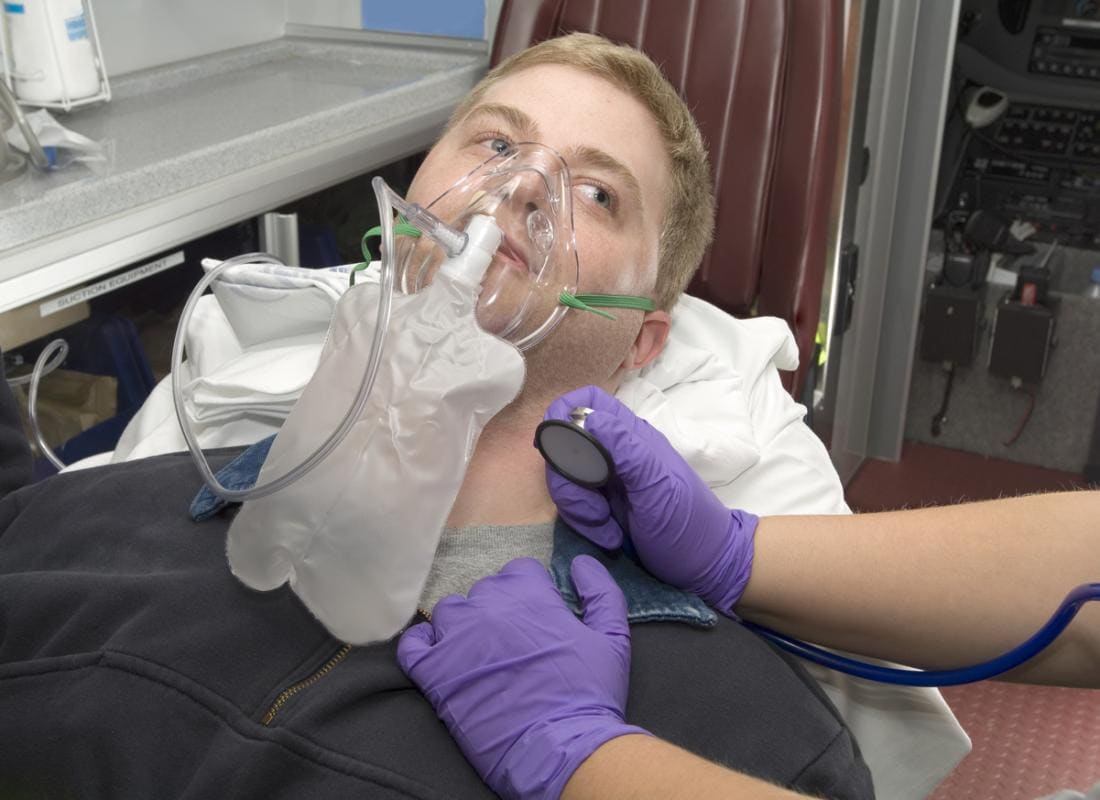
Selon l’Institut national du cœur, des poumons et du sang (NHLBI), la majorité des patients atteints du SDRA sont hospitalisés dès l’apparition des symptômes. Cependant, ce syndrome peut également se développer en dehors d’un cadre hospitalier, souvent à la suite d’une infection telle qu’une pneumonie ou d’une inhalation accidentelle de vomi.
Les manifestations cliniques du SDRA peuvent inclure:
- essoufflement aigu
- toux persistante
- confusion mentale
- somnolence excessive
- fatigue intense
- étourdissements
- hypotension artérielle
- cyanose des lèvres et des ongles, ou encore une peau bleutée
- fièvre
L’American Lung Association souligne qu’en cas de persistance de l’inflammation et de l’accumulation de liquide dans les poumons, la maladie peut évoluer vers une fibrose pulmonaire. Cela pourrait provoquer un pneumothorax, qui se caractérise par l’effondrement du poumon.
La définition de Berlin du SDRA, établie en 2011, permet de classer la gravité de la condition en trois catégories : légère, modérée et sévère. Il est à noter que les perspectives de survie diminuent avec la gravité de la maladie, tout comme la durée de la dépendance à un respirateur.
Causes et facteurs de risque
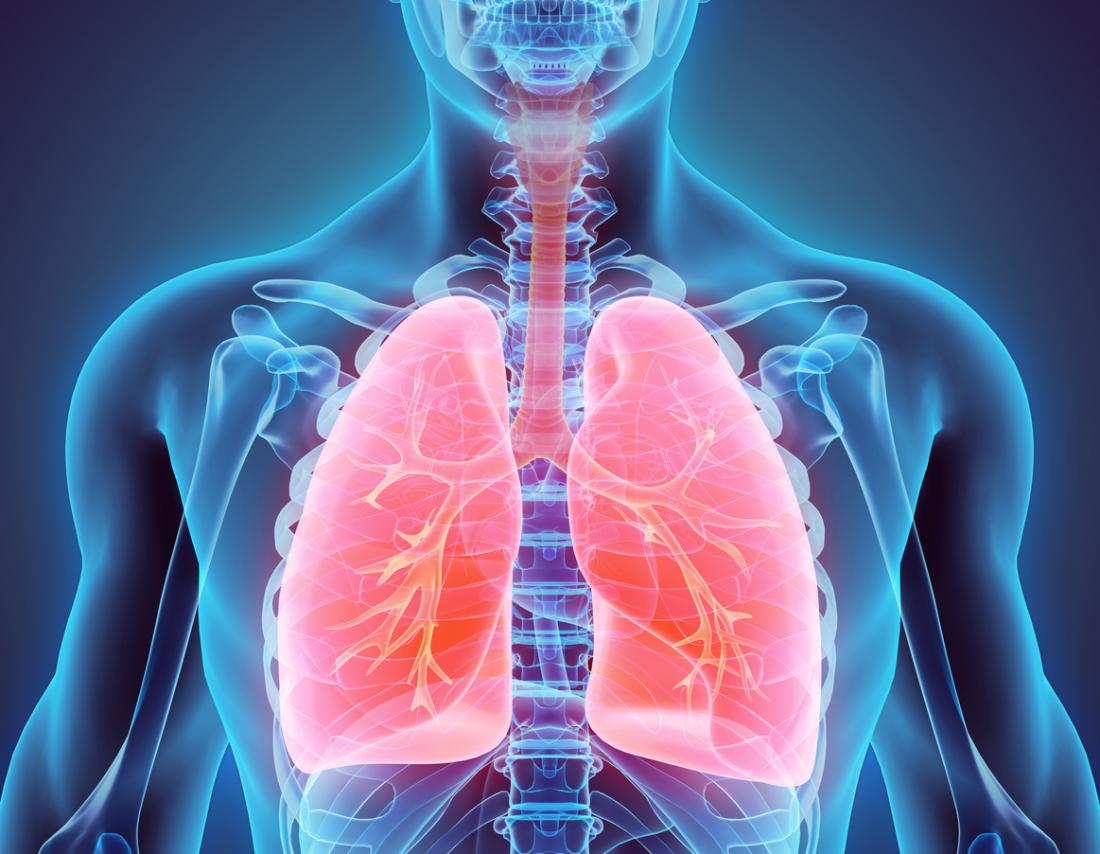
La respiration permet à l’air d’entrer par le nez et la bouche, puis de se diriger vers les poumons, où il atteint les alvéoles, petites structures en forme de sacs. Les capillaires sanguins, présents autour des alvéoles, facilitent l’échange gazeux en permettant à l’oxygène de passer dans la circulation sanguine. Dans le cas du SDRA, des blessures, infections ou d’autres conditions entraînent une accumulation de liquide dans les alvéoles, rendant la respiration difficile.
Cette accumulation de liquide empêche les poumons de fonctionner correctement, nuisant à leur capacité à se remplir d’air et à éliminer le dioxyde de carbone. Les niveaux d’oxygène dans le sang chutent, compromettant ainsi l’oxygénation des organes vitaux, qui peuvent subir des dommages importants.
Les maladies, conditions et événements suivants peuvent déclencher le SDRA :
- Infections pulmonaires ou thoraciques, y compris la pneumonie
- Grippe (y compris aviaire)
- Autres infections
- Complications postopératoires
- Transfusions sanguines
- Embolies pulmonaires
- Inhalation de produits chimiques
- Inhalation accidentelle de vomi ou de nourriture
- Pancréatite aiguë
- Accouchement
- Inhalation de fumée (incendies)
- Proximité d’une noyade
- Choc hypovolémique
- Surdosage de médicaments
- Convulsions
- Accidents vasculaires cérébraux
D’autres facteurs, tels que l’inflammation du pancréas, la septicémie, les brûlures ou les réactions médicamenteuses, peuvent également être à l’origine du SDRA. La septicémie pulmonaire est responsable de 46 % des cas de SDRA, tandis que 33 % proviennent d’infections dans d’autres parties du corps.
La raison pour laquelle certaines conditions non pulmonaires peuvent provoquer le SDRA demeure floue, mais il se pourrait que le corps libère des substances inflammatoires néfastes qui perturbent le système.
Facteurs de risque
Certaines personnes présentent un risque accru de développer un SDRA. Les facteurs de risque incluent :
- Le tabagisme
- Une consommation excessive d’alcool
- Un traitement par oxygène pour d’autres affections pulmonaires
- Des antécédents de chirurgie à haut risque ou de chimiothérapie
- L’obésité
- Une hypoprotéinémie
Le SDRA se manifeste généralement dans les 24 à 48 heures suivant un événement déclencheur ou le début d’une maladie, bien que les symptômes puissent mettre 4 à 5 jours à se manifester.
Diagnostic et traitement
Le diagnostic du SDRA implique plusieurs tests, comme l’indique l’American Lung Association :
- Tests sanguins pour évaluer les niveaux d’oxygène et détecter des infections
- Test d’oxymétrie de pouls pour mesurer la quantité d’oxygène dans le sang
- Radiographies pour identifier les zones pulmonaires où le liquide s’est accumulé
- Scanner pour donner des détails sur la structure des poumons et du cœur
- Échocardiogramme pour examiner la fonction cardiaque
- Tests des sécrétions pulmonaires pour identifier d’éventuelles infections
Il n’existe pas de test spécifique pour le SDRA, ce qui nécessite une évaluation exhaustive afin d’exclure d’autres pathologies, telles que l’insuffisance cardiaque congestive et la pneumonie, bien que le SDRA puisse également résulter d’une pneumonie.
Traitement
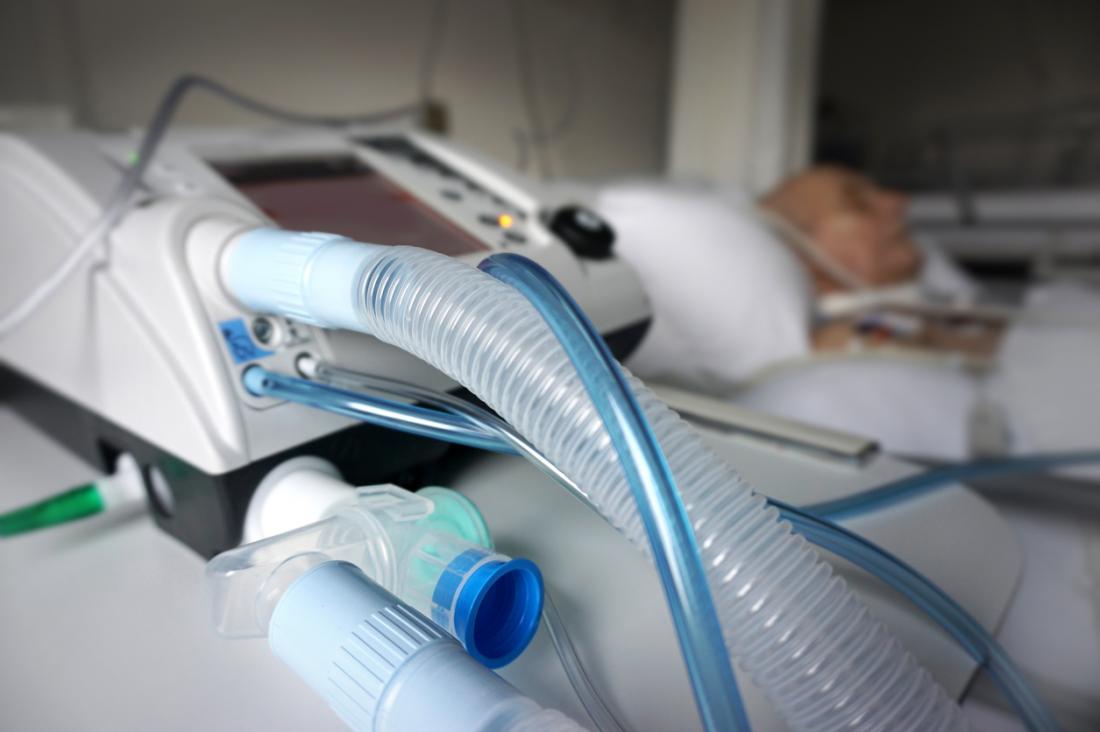
Le traitement du SDRA vise à :
- Traiter la condition sous-jacente ayant induit le SDRA
- Augmenter les niveaux d’oxygène dans le sang
La majorité des patients atteints du SDRA sont hospitalisés en soins intensifs (USI) et placés sous assistance respiratoire. En fonction de leur état, ils peuvent recevoir un masque à oxygène ou avoir un tube inséré pour faciliter l’oxygénation. Des nutriments et des liquides seront administrés via une sonde nasogastrique.
Il peut être nécessaire de sédater le patient pour son confort, et les diurétiques peuvent être utilisés pour réduire l’excès de liquide dans le corps.
L’oxygénation membranaire extracorporelle (ECMO) peut être envisagée pour augmenter les niveaux d’oxygène, bien qu’elle comporte des risques de complications.
Des antibiotiques seront administrés si une infection est identifiée comme cause du SDRA. Le traitement se poursuivra jusqu’à amélioration de l’état pulmonaire.
Perspective
Sans intervention médicale appropriée, 90 % des patients atteints du SDRA ne survivent pas. Dans le passé, le taux de mortalité dépassait 50 %, mais les avancées récentes en matière de traitement et de soins ont considérablement amélioré les taux de survie. Selon une étude de 2010, 30 à 40 % des cas de SDRA sont mortels, alors qu’il y a deux décennies, le taux de mortalité variait de 50 à 70 %.
Les décès dus au SDRA surviennent souvent à la suite de complications, telles que l’insuffisance rénale, ou en raison de pathologies préexistantes. Les séquelles à long terme du SDRA engendrent un risque accru de complications, y compris des lésions pulmonaires et des atteintes musculaires ou nerveuses, qui peuvent entraîner douleur et faiblesse. Certains patients peuvent également développer un trouble de stress post-traumatique (TSPT) ou une dépression.
Un suivi médical continu peut être nécessaire, notamment en cas de lésion organique ou musculaire. Pour la majorité des survivants, la fonction pulmonaire revient à la normale dans un délai de 6 à 12 mois.








