Souvent, le cancer passe inaperçu jusqu’à ses stades avancés, lorsque le traitement devient très difficile et les perspectives moins prometteuses. Mais des chercheurs de Suisse développent un implant capable d’alerter les « porteurs » de la présence précoce du cancer.
Récemment, les médias ont été inondés de nouvelles de « tatouages intelligents » – développés par des chercheurs de l’Université Harvard à Cambridge, MA. Ces tatouages aident à surveiller la santé en utilisant de l’encre biosensible qui change de couleur suite à la modification de la composition du liquide interstitiel du corps.
Le professeur Martin Fussenegger, du Département des sciences et de l’ingénierie des biosystèmes de l’Eidgenössische Technische Hochschule Zürich en Suisse, a mis au point avec un groupe de chercheurs le prototype d’un autre « tatouage » dans un but précis : détecter la présence éventuelle de cellules cancéreuses tôt.
De nombreux types de cancer sont diagnostiqués tardivement, ce qui diminue l’efficacité du traitement et pourrait signifier que les gens ne verront probablement pas de résultats positifs à long terme sur leur santé.
« La détection précoce augmente considérablement les chances de survie », explique le professeur Fussenegger, ajoutant :
« Par exemple, si le cancer du sein est détecté tôt, les chances de guérison sont de 98 %, mais si la tumeur est diagnostiquée trop tard, seulement 1 femme sur 4 a de bonnes chances de guérison. »
« De nos jours, poursuit-il, les gens ne consultent généralement le médecin que lorsque la tumeur commence à causer des problèmes, malheureusement, à ce moment-là, il est souvent trop tard. »
Le Professeur Fussenegger et son équipe pensent que cette situation pourrait, à l’avenir, être significativement améliorée par l’implant cutané spécialisé qu’ils ont conçu – qu’ils appellent un « tatouage biomédical ».
Leur tatouage biomédical est censé reconnaître quatre des types de cancer les plus répandus – qui sont également souvent détectés tardivement – à savoir : le cancer du sein, le cancer du poumon, le cancer de la prostate et le cancer du côlon.
Les chercheurs ont mené une étude de faisabilité, dans laquelle ils ont testé l’efficacité et la précision de leur prototype sur des souris et sur la peau de porc. Leurs résultats, jusqu’ici prometteurs, sont publiés dans la revue.
Comment fonctionne l’implant
Aux premiers stades du développement du cancer, les taux sanguins de calcium deviennent surévalués dans un phénomène appelé « hypercalcémie ». Des études ont rapporté que 30 % des personnes diagnostiquées avec une forme de cancer ont une concentration élevée en calcium dans leurs systèmes.
L’implant est constitué d’une série de « composants génétiques » qui sont incorporés dans les cellules du corps ; une fois inséré sous la peau, cet implant est alors capable de surveiller les niveaux de calcium dans le sang.
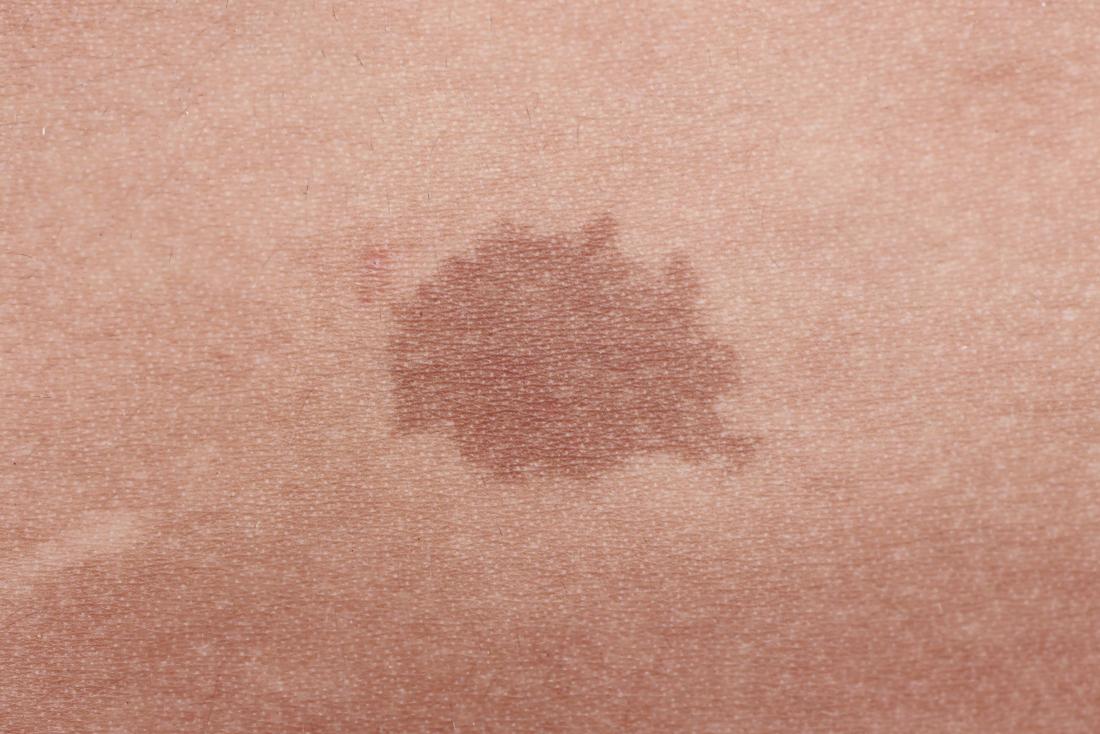
Si ces niveaux augmentent anormalement, la mélanine – qui est le pigment naturel du corps – « inonderait » les cellules génétiquement modifiées, leur donnant l’apparence d’une taupe brune. Ainsi, le « porteur » serait averti très tôt de tout signe révélateur de cancer.
« Un porteur de l’implant devrait alors voir un médecin pour une évaluation plus poussée après l’apparition de la taupe », explique le professeur Fussenegger.
« La taupe ne signifie pas que la personne risque de mourir bientôt », ajoute-t-il. Au contraire, le transporteur devrait tout simplement prendre comme un signe précoce qu’ils peuvent avoir besoin de vérifier leur état de santé.
En outre, l’implant « est principalement destiné à l’autosurveillance, ce qui le rend très rentable », note le professeur Fussenegger.
Cependant, si une personne ne souhaite pas être exposée au stress potentiel qu’une « taupe » artificielle pourrait « s’allumer » à tout moment, et potentiellement signaler un cancer, elle aurait une autre option.
Le professeur Fussenegger et ses collègues ont également développé un style d’implant alternatif, dans lequel le marqueur coloré de l’hypercalcémie devient visible uniquement sous une lumière rouge spéciale, similaire au concept de « l’encre invisible ». Cela signifie que le porteur de l’implant aurait besoin d’un « contrôle régulier [qui] pourrait être effectué par leur médecin », explique le professeur Fussenegger.
Prochains essais et tribulations
Les tests effectués jusqu’à présent ont confirmé que l’implant est fiable comme aide au diagnostic, mais il présente certains inconvénients. Le principal problème est qu’il n’a pas une longue « durée de vie », il devrait donc être « mis à jour » à plusieurs reprises.
« Les cellules vivantes encapsulées durent environ un an », note le professeur Fussenegger, « selon d’autres études, après quoi elles doivent être inactivées et remplacées ». Un autre hic, c’est que cet implant n’est encore qu’un prototype précoce, et beaucoup plus de recherches sont nécessaires avant de pouvoir le mettre à l’épreuve chez l’homme. La route pour rendre le tatouage biomédical disponible est longue et laborieuse.
« Le développement continu et les essais cliniques en particulier sont laborieux et coûteux, ce que nous, en tant que groupe de recherche, ne pouvons pas nous permettre », explique le professeur Fussenegger, avouant que le processus de recherche pourrait prendre plus d’une décennie. Mais il ajoute que l’attente et l’effort en valent vraiment la peine, car il s’agit d’un concept qui pourrait être adapté pour pouvoir diagnostiquer une multitude de conditions différentes – des maladies neurodégénératives aux troubles hormonaux – très tôt.
Perspectives et Nouvelles Recherches
À l’horizon 2024, les chercheurs continuent d’explorer les capacités de ce tatouage biomédical. Des études récentes montrent que l’intégration de biomarqueurs supplémentaires pourrait améliorer encore la sensibilité de l’implant. Par exemple, des travaux récents ont révélé que l’ajout de capteurs pour surveiller d’autres indicateurs biologiques, tels que les niveaux de glucose ou d’autres marqueurs tumoraux, pourrait offrir une approche encore plus holistique pour la détection précoce des cancers.
En outre, des collaborations internationales se forment pour tester ce dispositif sur des populations diversifiées, afin de mieux comprendre comment il pourrait fonctionner dans différents contextes cliniques. Cela pourrait non seulement renforcer la validité des résultats, mais aussi ouvrir la voie à des applications potentielles dans le domaine de la médecine préventive.
Enfin, alors que cette technologie progresse, il est impératif que des lignes directrices éthiques soient mises en place. La sensibilisation du public et l’éducation sur l’utilisation de tels dispositifs seront cruciales pour garantir que les patients se sentent à l’aise et informés sur leur utilisation.








