La thrombose veineuse profonde (TVP) est une affection médicale sérieuse et souvent évitable, caractérisée par la formation de caillots sanguins, principalement dans les veines des membres inférieurs, telles que les jambes et le bassin, mais parfois également dans les bras. Bien que la TVP soit traitable, elle peut entraîner des complications graves, notamment des maladies chroniques, des invalidités ou même la mort.
Cette condition est souvent sous-diagnostiquée, d’où l’importance de consulter un professionnel de santé dès l’apparition de symptômes évocateurs.
L’embolie pulmonaire (EP) est un risque majeur associé à la TVP. Dans cette situation, les caillots sanguins se détachent des parois veineuses et migrent vers les artères pulmonaires, où ils peuvent causer des dommages aux poumons et à d’autres organes, et potentiellement entraîner la mort.
Les caillots veineux se forment généralement dans les veines profondes de la région pelvienne ou des cuisses. Les caillots se développant dans les veines superficielles, connus sous le nom de thrombose veineuse superficielle, n’entraînent pas d’embolie pulmonaire. Il est également possible de développer une EP sans avoir de TVP préalable.
Facteurs de risque
Toute personne peut développer une TVP ou une EP. Plusieurs facteurs peuvent jouer un rôle, et la présence de multiples éléments à risque augmente considérablement la probabilité de formation de caillots sanguins.
Parmi les facteurs de risque les plus fréquents, on trouve :
- Blessure à une veine due à une fracture, un traumatisme musculaire, ou une chirurgie majeure.
- Un débit sanguin ralenti, souvent causé par un repos prolongé au lit, un mouvement limité, ou des postures statiques comme rester assis les jambes croisées.
- Une augmentation des œstrogènes, par exemple, à cause de contraceptifs oraux, d’un traitement hormonal substitutif, ou durant la grossesse.
- Les cancers et les traitements oncologiques.
- Des antécédents personnels ou familiaux de TVP, d’EP, ou de troubles de la coagulation.
- Obésité.
- Utilisation de cathéters veineux centraux.
- Présence de varices.
- Insuffisance veineuse dans les membres inférieurs.
Symptômes
Selon les Centres de contrôle et de prévention des maladies, environ 900 000 personnes aux États-Unis sont touchées par la TVP, l’EP, ou les deux, bien que ce chiffre exact reste incertain. Notons que les femmes sont généralement plus à risque d’être affectées par l’EP que les hommes. Étant donné que toute personne peut souffrir de ces affections, il est crucial de reconnaître les signes avant-coureurs et les symptômes.
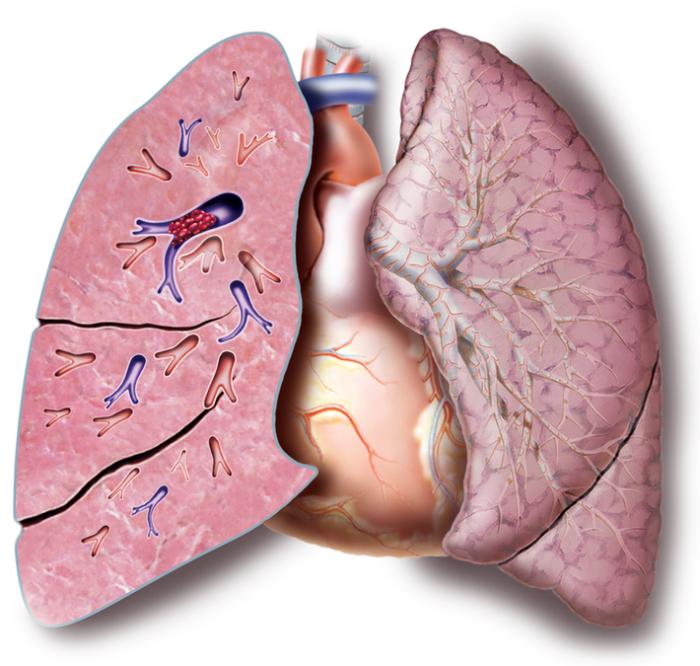
Il est possible qu’une personne atteinte de TVP ne présente aucun symptôme, mais si des signes apparaissent et que le patient est exposé aux facteurs de risque précités, il est impératif de consulter un médecin rapidement.
Les symptômes typiques incluent :
- Des crampes dans le mollet.
- Un gonflement, une douleur et une sensibilité au niveau des extrémités, généralement d’un côté.
- Une rougeur de la peau souvent associée à l’enflure et à la douleur.
Une embolie pulmonaire peut se manifester avec ou sans symptômes de TVP. Les conséquences d’une EP peuvent être dramatiques. En cas de manifestations suivantes, le patient doit consulter un médecin sans tarder :
- Difficulté à respirer.
- Rythme cardiaque irrégulier ou accéléré.
- Une douleur thoracique ou un malaise, souvent aggravé par des respirations profondes.
- Expectoration de sang.
- Pression artérielle basse, évanouissements ou sensations de tête légère.
- Une augmentation de l’anxiété ou de la nervosité.
Diagnostic
Lorsqu’un patient consulte pour des symptômes de TVP ou d’EP, des tests diagnostiques sont réalisés pour établir un diagnostic. Les médecins privilégient des examens d’imagerie non invasifs et confortables.
Une échographie veineuse est souvent utilisée pour détecter les caillots dans les veines, tandis qu’un scanner thoracique rapide peut rechercher des caillots dans les artères pulmonaires.
Un autre examen, appelé scintigraphie V/Q, évalue la façon dont l’oxygène est transféré aux poumons.
Les IRM sont moins courantes pour ces cas, mais peuvent être employées pour examiner les veines pelviennes.
Un test sanguin, le D-dimères, évalue la présence d’une coagulation excessive. Un résultat négatif indique une faible probabilité de TVP ou d’EP, tandis qu’un résultat positif n’implique pas nécessairement une pathologie sérieuse. Cela peut simplement signifier une coagulation liée à une plaie.
Des tests sanguins peuvent aussi être effectués pour détecter des troubles de la coagulation, mais ces analyses sont coûteuses et les résultats peuvent prendre plusieurs jours. Elles sont généralement réservées aux cas de TVP ou d’EP, surtout si un trouble de la coagulation est suspecté ou en cas d’antécédents familiaux.
Traitement
Il est crucial de détecter et de traiter la TVP avant qu’elle ne progresse vers une EP. Un médecin élaborera un plan de traitement visant à réduire la capacité du sang à coaguler.
Les anticoagulants, souvent appelés « anticoagulants », sont les médicaments les plus fréquemment prescrits pour les patients souffrant de TVP ou d’EP. Leur fonction est double : diminuer la capacité de coagulation du sang et empêcher l’aggravation des caillots existants.
Cependant, ces médicaments n’éliminent pas les caillots déjà présents. Ils modifient le processus de coagulation, permettant ainsi au corps de décomposer les caillots selon ses mécanismes naturels.
Les patients peuvent recevoir des anticoagulants sous forme de comprimés, d’injections, ou par voie intraveineuse. En règle générale, un traitement par voie orale est maintenu pendant environ six mois, bien que la durée puisse varier d’une personne à l’autre.
Les facteurs influençant le traitement incluent :
- La grossesse chez les femmes.
- Le risque de formation de caillots à court terme par rapport aux risques à long terme.
- Les antécédents de caillots sanguins.
- La présence d’autres pathologies préexistantes.
Les patients incapables de prendre des anticoagulants en raison d’un risque élevé de saignement peuvent nécessiter l’implantation d’un filtre cave. Ce dispositif, inséré dans la veine cave inférieure, permet de capturer les caillots avant qu’ils n’atteignent les poumons. Cependant, il est à noter que ce filtre ne prévient pas la formation de nouveaux caillots et que des caillots peuvent parfois contourner le filtre via des veines plus petites.
Dans les cas graves de TVP, les chirurgiens vasculaires ont plusieurs options. L’une consiste à accéder à la veine affectée pour retirer le caillot lors d’une chirurgie appelée thrombectomie. Une autre option est l’administration de médicaments thrombolytiques, aussi connus sous le nom de « dissolvants », directement sur le site de la TVP pour tenter de dissoudre le caillot.
Le traitement de l’EP inclut aussi généralement l’utilisation d’anticoagulants comme mentionné précédemment pour la TVP.
Dans les situations d’EP potentiellement mortelles, un thrombolytique peut être prescrit pour décomposer les caillots sanguins. Bien que cela puisse être efficace, cela comporte des risques de saignements dans d’autres régions du corps, comme le cerveau ou le tube digestif. Les médecins doivent évaluer chaque situation individuellement avant d’administrer ce traitement.
Dans de rares cas, une intervention chirurgicale pour retirer le caillot des poumons, appelée embolectomie, peut être nécessaire. Cette procédure est également très risquée et réservée aux situations les plus critiques.
La prévention
Pour diminuer le risque de TVP et d’EP, il est essentiel de maintenir une bonne santé, de gérer son poids, d’éviter un mode de vie sédentaire et de consulter un médecin en cas d’antécédents familiaux de troubles de la coagulation.
Voici quelques règles simples pour prévenir la TVP et les caillots sanguins :
- Faire des pauses d’activité lors de longues périodes d’inactivité, par exemple, toutes les 4 heures. Dans un avion, se lever et marcher dans l’allée toutes les 2 heures est conseillé.
- Se mouvoir autant que possible, même en cas de repos au lit.
- Pratiquer des exercices simples en position assise, comme lever les jambes, contracter et relâcher les muscles des jambes, ou faire des montées sur les talons et les orteils.
- Utiliser des bas de contention ou de compression.
- Recourir à des médicaments anticoagulants si nécessaire.
Les personnes ayant des antécédents personnels ou familiaux de caillots sanguins doivent rester vigilantes et prêter attention aux signes et symptômes pouvant indiquer une TVP ou une EP. Il est impératif de continuer à bouger et d’éviter l’immobilité prolongée pour réduire les risques associés à ces conditions.
Nouvelles Perspectives en 2024
En 2024, la recherche sur la thrombose veineuse profonde et l’embolie pulmonaire a fait des avancées significatives. Des études récentes ont montré que l’utilisation de dispositifs d’alerte précoce dans les hôpitaux peut réduire le risque de TVP chez les patients hospitalisés. Un protocole de surveillance continue a été mis en place, permettant une détection rapide des signes de thrombose.
De plus, des recherches sur de nouveaux anticoagulants plus efficaces et ayant moins d’effets secondaires sont en cours. Un nouveau médicament testé en phase clinique a montré des résultats prometteurs, avec une réduction de 30 % des incidents de TVP chez les patients à risque élevé.
Enfin, les initiatives de sensibilisation publique sur les facteurs de risque et les moyens de prévention continuent de croître, incitant davantage de personnes à adopter un mode de vie actif et à consulter un médecin lorsqu’elles présentent des symptômes évocateurs. Ces efforts collectifs sont essentiels pour réduire l’incidence de ces conditions potentiellement mortelles.








