Le psoriasis est une maladie auto-immune chronique courante qui se manifeste par des taches et des squames rouges, sèches et squameuses sur la peau. Bien que les éruptions cutanées puissent disparaître temporairement, elles ont tendance à réapparaître, souvent en raison de déclencheurs tels que le stress. Cette condition survient lorsque le système immunitaire produit des cellules cutanées trop rapidement.
Environ 3 % de la population mondiale est touchée par le psoriasis, soit environ 7,5 millions de personnes aux États-Unis. Cette maladie touche aussi bien les hommes que les femmes, et peut débuter à tout âge, bien qu’elle soit plus fréquente chez les individus âgés de 15 à 35 ans et de 50 à 60 ans, avec un âge moyen de 28 ans. Près de 15 % des cas apparaissent avant l’âge de 10 ans.
Symptômes
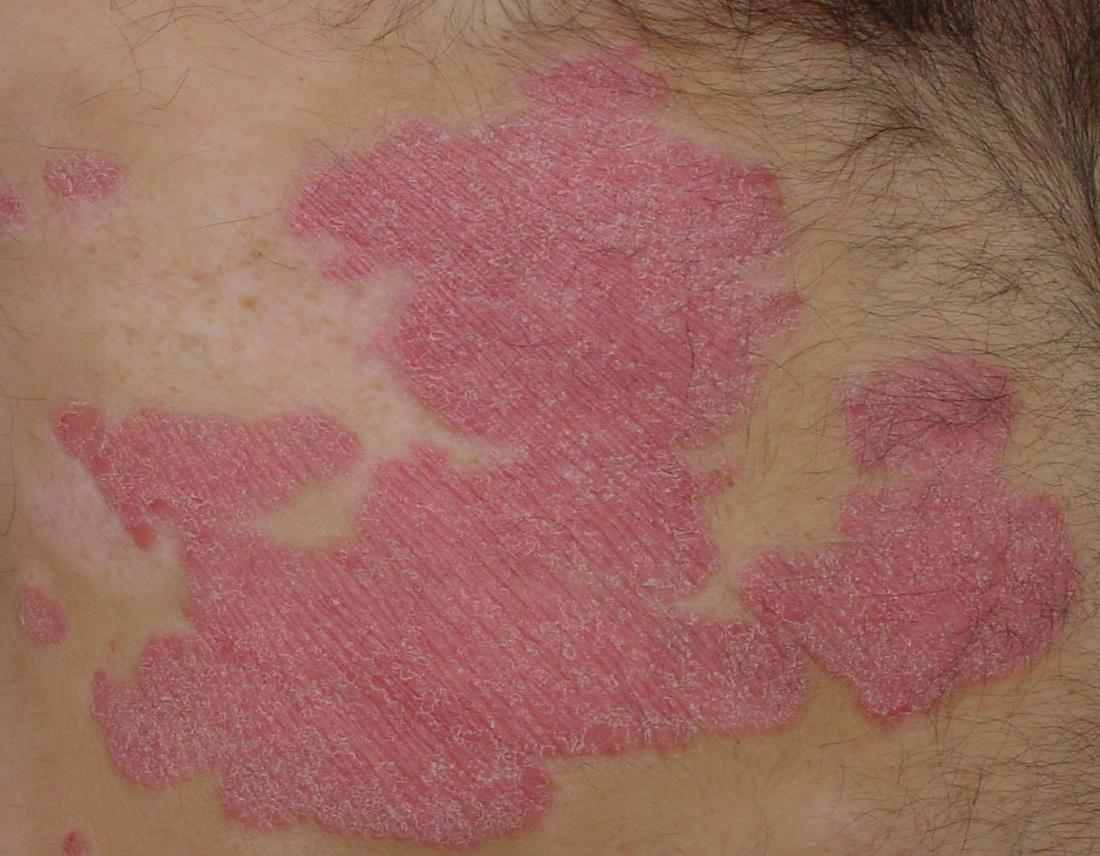
Les cellules de la peau se renouvellent en permanence, mais dans le cas du psoriasis, les cellules mortes et vivantes s’accumulent à la surface en raison d’un processus de remplacement excessivement rapide.
Les principaux symptômes du psoriasis incluent :
- Des plaques rouges, squameuses et croûtées, recouvertes d’écailles argentées qui se propagent facilement.
- Des démangeaisons intenses et des sensations de brûlure.
Cependant, les symptômes peuvent varier selon le type de psoriasis, et la gravité peut aller de légère à sévère. Selon la Fondation nationale du psoriasis :
- Le psoriasis léger couvre moins de 3 % du corps.
- Le psoriasis modéré affecte entre 3 et 10 %.
- Le psoriasis sévère couvre plus de 10 % du corps.
Environ 80 % des personnes atteintes souffrent d’un psoriasis léger, tandis que les 20 % restants présentent une forme modérée à sévère. Cette maladie peut apparaître sur n’importe quelle partie du corps, mais elle se manifeste principalement par de petites taches sur les coudes, les genoux, le bas du dos et le cuir chevelu.
Les types
Il existe plusieurs formes de psoriasis.
Psoriasis en plaques
Environ 80 à 90 % des personnes atteintes de psoriasis souffrent de psoriasis en plaques. Cette forme se présente sous la forme de lésions rouges enflammées, recouvertes d’écailles blanches argentées, généralement localisées sur les coudes, les genoux, le cuir chevelu et le bas du dos.
Psoriasis inverse
Le psoriasis inverse se manifeste dans les aisselles, l’aine, sous les seins et dans d’autres plis cutanés, comme autour des organes génitaux et les fesses. Il apparaît initialement sous la forme de lésions rouges, généralement sans les écailles caractéristiques du psoriasis en plaques, et peut sembler lisse et brillant. L’irritation causée par le frottement et la transpiration peut aggraver cette forme, surtout chez les personnes en surpoids ou ayant des plis cutanés profonds.
Psoriasis érythrodermique
Le psoriasis érythrodermique est une forme particulièrement inflammatoire qui peut toucher de grandes surfaces cutanées, provoquant une rougeur intense. Il est souvent observé chez les personnes ayant un psoriasis en plaques instable. Les symptômes incluent une forte exfoliation, des démangeaisons intenses et des douleurs. Cette forme peut également entraîner des complications graves, comme une perte de protéines, une rétention d’eau et des difficultés à réguler la température corporelle. Les personnes présentant des symptômes de psoriasis érythrodermique doivent consulter un médecin immédiatement.
Psoriasis en gouttes
Le psoriasis en gouttes débute souvent dans l’enfance ou au début de l’âge adulte. Il se manifeste par de petites taches rouges sur la peau, qui ne sont généralement pas aussi épaisses que celles du psoriasis en plaques. Divers facteurs, notamment des infections des voies respiratoires supérieures, des infections streptococciques et le stress, peuvent déclencher cette forme. Le psoriasis en gouttes peut disparaître spontanément ou se transformer en psoriasis en plaques.
Psoriasis pustuleux
Le psoriasis pustuleux est plus courant chez les adultes et représente moins de 5 % des cas de psoriasis. Cette forme se manifeste par des pustules blanches entourées de peau rouge. Les pustules ne sont pas contagieuses et peuvent apparaître sur des zones spécifiques du corps, comme les mains et les pieds, ou sur la majeure partie du corps.
Rhumatisme psoriasique
Jusqu’à 40 % des personnes atteintes de psoriasis développeront une inflammation articulaire, connue sous le nom d’arthrite psoriasique, qui entraîne des dommages progressifs aux articulations, généralement observés entre 30 et 50 ans.
D’autres complications
Les personnes atteintes de psoriasis peuvent souffrir d’exclusion sociale et d’une faible estime de soi. L’inconfort physique, les démangeaisons et la douleur associées au psoriasis peuvent impacter leur qualité de vie. En raison de ces facteurs, le psoriasis est souvent lié à la dépression, ainsi qu’à un risque accru de maladies cardiovasculaires et d’autres problèmes de santé.
Causes
Le psoriasis est une maladie auto-immune qui survient lorsqu’un dysfonctionnement du système immunitaire se produit. Ce dernier implique des cellules appelées cellules T, qui, en réponse à un déclencheur, agissent comme si elles combattaient une infection, entraînant une inflammation excessive et une croissance rapide des cellules cutanées.
Normalement, les cellules cutanées se renouvellent en 21 à 28 jours, mais chez les patients atteints de psoriasis, ce processus peut ne durer que 2 à 6 jours. Les déclencheurs de cette réaction demeurent flous, mais stress, blessures cutanées, infections et changements hormonaux sont souvent cités. Certains médicaments, tels que le lithium et les antipaludéens, peuvent également déclencher une poussée de psoriasis.
Il est important de noter que le psoriasis n’est pas contagieux.
Facteurs de risque
Certains facteurs augmentent la probabilité de développer un psoriasis :
- Avoir des antécédents de maladies cardiovasculaires ou de syndrome métabolique.
- Subir un traumatisme cutané.
- Avoir des antécédents familiaux de psoriasis.
Environ une personne sur trois ayant un parent proche atteint de psoriasis développera la maladie. Si un des parents est atteint, le risque est de 10 %, et si les deux parents le sont, le risque monte à 50 %. Cela suggère une composante génétique, bien que le psoriasis puisse ne pas se manifester sans un facteur environnemental déclenchant. On estime qu’au moins 10 % de la population porte le gène responsable, mais seulement 2 à 3 % des personnes développent effectivement la maladie.
Chez les jeunes, le psoriasis peut apparaître après une infection, telle que l’angine streptococcique, et entre 33 et 50 % des jeunes atteints remarqueront une poussée 2 à 6 semaines après une infection respiratoire.
Diagnostic
Une personne présentant une éruption persistante qui ne s’améliore pas avec des traitements en vente libre devrait envisager de consulter un médecin. Ce dernier examinera les symptômes, interrogera sur les antécédents personnels et familiaux, et pourra effectuer une biopsie cutanée. Il n’existe pas de tests sanguins spécifiques pour diagnostiquer le psoriasis.
Traitement
Une fois le diagnostic confirmé, le traitement dépendra du type et de la gravité de la maladie. Les principales options de traitement incluent la thérapie topique, la thérapie systémique et la photothérapie.
Traitement topique
Le traitement topique est appliqué directement sur la peau et constitue généralement la première ligne de défense. L’objectif principal est de ralentir la croissance des cellules cutanées et de réduire l’inflammation. Ces traitements peuvent être disponibles en vente libre ou sur ordonnance, et incluent des stéroïdes et des non-stéroïdes.
Pour aider à réduire les démangeaisons, les options suivantes sont souvent recommandées :
- Un produit kératolytique peut aider à éliminer la peau écaillée, avec des options en vente libre contenant de l’acide salicylique, de l’acide lactique, de l’urée ou du phénol.
- Des produits comme la calamine, l’hydrocortisone, le camphre, le chlorhydrate de diphénhydramine (HCl), la benzocaïne et le menthol peuvent également être utiles, mais attention à leur potentiel d’assèchement cutané.
Thérapies systémiques
Les thérapies systémiques agissent sur l’ensemble du corps. Elles sont généralement prescrites pour les formes modérées à sévères de psoriasis et d’arthrite psoriasique. Ces traitements comprennent des médicaments comme l’acitrétine, la cyclosporine et le méthotrexate.
Les médicaments biologiques, qui ciblent spécifiquement les cellules T associées au psoriasis, représentent une avancée significative dans la gestion de la maladie.
Photothérapie
La photothérapie, ou thérapie par la lumière, consiste à exposer régulièrement la peau à la lumière ultraviolette, soit dans un cabinet médical, soit à domicile, sous surveillance médicale. Les lits de bronzage ne sont pas recommandés comme alternative.
Remèdes maison
Bien qu’il ne soit pas possible d’éviter complètement le psoriasis, certaines stratégies peuvent aider à mieux gérer la condition.
Voici quelques conseils :
- Réduire le stress par des activités comme le yoga, l’exercice ou la méditation.
- Adopter une alimentation équilibrée et maintenir un poids santé.
- Identifier et éviter les déclencheurs alimentaires.
- Rejoindre un groupe de soutien ou participer à des forums pour échanger avec d’autres personnes partageant des expériences similaires.
- Éviter le tabac et limiter la consommation d’alcool.
Pour soulager les démangeaisons, voici quelques remèdes maison :
- Maintenir la peau hydratée : un dermatologue peut recommander un produit adapté.
- Prendre des douches froides de courte durée (maximum 10 minutes) ou utiliser des compresses froides pour éviter de dessécher la peau.
Nouveaux Développements et Perspectives en 2024
En 2024, la recherche sur le psoriasis continue d’évoluer, avec un accent particulier sur l’identification de nouveaux biomarqueurs pour mieux comprendre cette maladie auto-immune complexe. Des études récentes montrent que des approches personnalisées, basées sur le profil génétique des patients, pourraient améliorer l’efficacité des traitements.
Des essais cliniques en cours examinent également l’impact des thérapies combinées, associant des traitements topiques à des agents systémiques ou biologiques, pour obtenir des résultats optimaux.
Par ailleurs, la télémédecine s’est imposée comme un outil précieux pour le suivi des patients atteints de psoriasis, leur permettant d’accéder à des soins spécialisés tout en réduisant les barrières géographiques.
Enfin, l’importance de la santé mentale dans la gestion du psoriasis est de plus en plus reconnue, avec des initiatives visant à offrir un soutien psychologique aux patients, renforçant ainsi leur qualité de vie et leur bien-être général.








